-
Lo que necesitas saber sobre las pruebas de VPH
El virus del papiloma humano (VPH) es una enfermedad de transmisión sexual muy común que afecta a millones de personas en todo el mundo. La mayoría de las personas infectadas con VPH no presentan síntomas ni problemas de salud. Sin embargo, algunos tipos de VPH pueden causar verrugas genitales y aumentar el riesgo de desarrollar cáncer.
 En este artículo, te brindaremos información importante sobre las pruebas de VPH y su importancia en la detección temprana de enfermedades relacionadas con el VPH. ¡Sigue leyendo!
En este artículo, te brindaremos información importante sobre las pruebas de VPH y su importancia en la detección temprana de enfermedades relacionadas con el VPH. ¡Sigue leyendo!¿Qué es una prueba de VPH?
Una prueba de VPH es un examen que busca la presencia del virus del papiloma humano en el cuerpo. Esta prueba se realiza principalmente en mujeres y se utiliza para detectar los tipos de VPH de alto riesgo que pueden causar cáncer cervical y otras enfermedades relacionadas. Las pruebas de VPH no se recomiendan habitualmente en hombres, ya que la mayoría de las infecciones por VPH en hombres se resuelven por sí solas sin causar síntomas.
¿Cómo se realiza una prueba de VPH?
La prueba de VPH se realiza mediante una muestra de células tomadas del cuello uterino durante un examen ginecológico de rutina. El procedimiento es similar a un examen de Papanicolaou. El profesional de la salud utiliza un instrumento especial para tomar una muestra de células del cuello uterino, que luego se envía al laboratorio para su análisis. Allí, se busca la presencia de material genético del VPH de alto riesgo.
¿Es posible que una prueba de VPH dé resultados incorrectos?
Aunque las pruebas de VPH son muy precisas, existe la posibilidad de obtener resultados falsos positivos o falsos negativos. Un falso positivo significa que la prueba indica la presencia de VPH cuando en realidad no está presente. Por otro lado, un falso negativo ocurre cuando la prueba no detecta la presencia de VPH cuando en realidad está presente.
Es importante tener en cuenta que las pruebas de VPH no detectan todos los tipos de VPH, sino principalmente los de alto riesgo relacionados con el desarrollo de cáncer. Además, los resultados pueden variar según la calidad de la muestra tomada y la sensibilidad del laboratorio que realiza el análisis.
Las pruebas de VPH son instrumentos importantes en la detección temprana de enfermedades relacionadas con el virus del papiloma humano, como el cáncer cervical. Estas pruebas permiten identificar la presencia de tipos de VPH de alto riesgo y brindan a los profesionales de la salud la oportunidad de tomar medidas preventivas y de tratamiento adecuadas.
Si eres mujer y te quieres someter a exámenes ginecológicos de rutina, es fundamental hablar con tu médico de confianza para saber si debes realizarte una prueba de VPH. Recuerda que la detección temprana y el tratamiento oportuno pueden marcar la diferencia en la prevención y el manejo de enfermedades relacionadas con el VPH. No dudes en consultar a tu médico para obtener más información sobre las pruebas de VPH y cómo pueden beneficiarte.
Si usted adoraba este artículo y también le gustaría recibir más información sobre prueba VPH por favor visite nuestro propio sitio.
-
Lo que necesitas saber sobre las pruebas de VPH
El virus del papiloma humano (VPH) es una enfermedad de transmisión sexual muy común que afecta a millones de personas en todo el mundo. La mayoría de las personas infectadas con VPH no presentan síntomas ni problemas de salud. Sin embargo, algunos tipos de VPH pueden causar verrugas genitales y aumentar el riesgo de desarrollar cáncer.
 En este artículo, te brindaremos información importante sobre las pruebas de VPH y su importancia en la detección temprana de enfermedades relacionadas con el VPH. ¡Sigue leyendo!
En este artículo, te brindaremos información importante sobre las pruebas de VPH y su importancia en la detección temprana de enfermedades relacionadas con el VPH. ¡Sigue leyendo!¿Qué es una prueba de VPH?
Una prueba de VPH es un examen que busca la presencia del virus del papiloma humano en el cuerpo. Esta prueba se realiza principalmente en mujeres y se utiliza para detectar los tipos de VPH de alto riesgo que pueden causar cáncer cervical y otras enfermedades relacionadas. Las pruebas de VPH no se recomiendan habitualmente en hombres, ya que la mayoría de las infecciones por VPH en hombres se resuelven por sí solas sin causar síntomas.
¿Cómo se realiza una prueba de VPH?
La prueba de VPH se realiza mediante una muestra de células tomadas del cuello uterino durante un examen ginecológico de rutina. El procedimiento es similar a un examen de Papanicolaou. El profesional de la salud utiliza un instrumento especial para tomar una muestra de células del cuello uterino, que luego se envía al laboratorio para su análisis. Allí, se busca la presencia de material genético del VPH de alto riesgo.
¿Es posible que una prueba de VPH dé resultados incorrectos?
Aunque las pruebas de VPH son muy precisas, existe la posibilidad de obtener resultados falsos positivos o falsos negativos. Un falso positivo significa que la prueba indica la presencia de VPH cuando en realidad no está presente. Por otro lado, un falso negativo ocurre cuando la prueba no detecta la presencia de VPH cuando en realidad está presente.
Es importante tener en cuenta que las pruebas de VPH no detectan todos los tipos de VPH, sino principalmente los de alto riesgo relacionados con el desarrollo de cáncer. Además, los resultados pueden variar según la calidad de la muestra tomada y la sensibilidad del laboratorio que realiza el análisis.
Las pruebas de VPH son instrumentos importantes en la detección temprana de enfermedades relacionadas con el virus del papiloma humano, como el cáncer cervical. Estas pruebas permiten identificar la presencia de tipos de VPH de alto riesgo y brindan a los profesionales de la salud la oportunidad de tomar medidas preventivas y de tratamiento adecuadas.
Si eres mujer y te quieres someter a exámenes ginecológicos de rutina, es fundamental hablar con tu médico de confianza para saber si debes realizarte una prueba de VPH. Recuerda que la detección temprana y el tratamiento oportuno pueden marcar la diferencia en la prevención y el manejo de enfermedades relacionadas con el VPH. No dudes en consultar a tu médico para obtener más información sobre las pruebas de VPH y cómo pueden beneficiarte.
Si usted adoraba este artículo y también le gustaría recibir más información sobre prueba VPH por favor visite nuestro propio sitio.
-
¿Quién debe hacerse la prueba del VIH?
La prueba del VIH es un paso crucial para salvaguardar su salud, especialmente si pertenece a determinados grupos de alto riesgo o si está embarazada. El VIH se transmite a través de los fluidos corporales intercambiados durante la actividad sexual o a través de la sangre, por lo que las relaciones sexuales sin protección con una pareja seropositiva constituyen un importante factor de riesgo.
Si perteneces a alguna de las siguientes categorías, es esencial que consideres la posibilidad de someterte a la prueba del VIH:
Personas de alto riesgo:
-Si practica sexo vaginal, anal u oral con una pareja seropositiva o con una pareja cuyo estado serológico respecto al VIH se desconoce.
-Si tienes múltiples parejas sexuales o tus parejas tienen múltiples parejas.
-Si eres un hombre que tiene relaciones sexuales con otros hombres (HSH).
-Si tienes una infección de transmisión sexual (ITS) distinta del VIH, ya que tener una ITS puede aumentar tu susceptibilidad a contraer el VIH.
-Si compartes agujas para inyectarte drogas.En el caso de las personas de alto riesgo, puede ser necesario realizar pruebas del VIH con regularidad, normalmente una vez al año o incluso con mayor frecuencia. A los hombres que tienen relaciones sexuales con hombres se les recomienda hacerse la prueba cada tres a seis meses. Consulte a su profesional sanitario para determinar la frecuencia de las pruebas adecuada a su situación.
Supervivientes de agresiones sexuales:
Si ha sufrido una agresión sexual, es vital que busque atención médica inmediata y considere la posibilidad de someterse a una prueba del VIH. Si existe la posibilidad de exposición al VIH, tu proveedor de atención sanitaria puede comentarte la posibilidad de iniciar la profilaxis postexposición al VIH (PPE) en las 72 horas siguientes a la posible exposición. La PPE consiste en una serie de medicamentos que pueden ayudar a prevenir la transmisión del VIH.
Embarazadas:
Si está embarazada, se recomienda una prueba del VIH durante el primer trimestre. El VIH puede transmitirse de la madre o el progenitor en gestación al feto durante el embarazo y a través de la leche materna después del nacimiento. El diagnóstico y tratamiento precoces durante el embarazo pueden reducir significativamente el riesgo de transmisión al bebé.
Las mujeres embarazadas consideradas de alto riesgo de contraer el VIH deben someterse a nuevas pruebas al menos dos o tres veces durante el embarazo. Si controla su estado serológico con regularidad, podrá recibir las intervenciones médicas oportunas en caso necesario.
Hacerse la prueba del VIH es un paso proactivo para proteger su salud y la de los demás. Si perteneces a un grupo de alto riesgo, como tener múltiples parejas sexuales, mantener relaciones sexuales sin protección o compartir agujas, es esencial que te realices la prueba del VIH con regularidad.
Si está embarazada, se recomienda una prueba del VIH durante el primer trimestre para prevenir la transmisión al bebé. Recuerde que la detección precoz y el tratamiento pueden marcar una diferencia significativa a la hora de controlar el VIH y llevar una vida sana.
Consulte a su médico para analizar sus factores de riesgo y determinar la frecuencia de las pruebas del VIH adecuada a su situación. Aprovecha el poder del conocimiento y toma el control de tu salud dando prioridad a las pruebas del VIH. Juntos podemos crear un mundo en el que el VIH sea una enfermedad controlable y todos podamos llevar una vida plena.
Si tiene alguna pregunta relacionada con exactamente dónde y cómo usar prueba de VIH , puede hacerse con nosotros en nuestra propia página web.
-
Perfil tiroideo en niños y adolescentes: Diferencias y Peculiaridades
La glándula tiroides desempeña un papel vital en el crecimiento y desarrollo de niños y adolescentes. Las hormonas tiroideas son cruciales para varios procesos fisiológicos, incluyendo el metabolismo, el desarrollo del cerebro y la maduración del sistema óseo. Comprender el perfil tiroideo en este grupo de edad es esencial para identificar posibles problemas y garantizar una salud óptima. Este artículo explora las diferencias y peculiaridades del perfil tiroideo en niños y adolescentes, arrojando luz sobre la importancia de la salud tiroidea durante estas etapas críticas de la vida.
1. Hormonas tiroideas en niños y adolescentes
Las hormonas tiroideas, principalmente la tiroxina (T4) y la triyodotironina (T3), desempeñan un papel fundamental en el desarrollo y el funcionamiento del organismo en crecimiento. Durante la infancia y la adolescencia, la glándula tiroides experimenta cambios dinámicos para satisfacer la creciente demanda de hormonas tiroideas necesarias para el crecimiento y la maduración.
 2. Pruebas de la función tiroidea en poblaciones pediátricas
2. Pruebas de la función tiroidea en poblaciones pediátricasEl perfil tiroideo para niños y adolescentes consiste en las mismas pruebas utilizadas para adultos, incluyendo la hormona estimulante de la tiroides (TSH), T4 total, T4 libre, T3 y T3 libre. Sin embargo, los rangos de referencia para estas pruebas son específicos para los grupos de edad y pueden variar entre laboratorios.
3. Cribado tiroideo neonatal
Los recién nacidos son sometidos a pruebas rutinarias de detección del hipotiroidismo congénito, una enfermedad en la que la glándula tiroides es hipoactiva desde el nacimiento. La detección y el tratamiento precoces son fundamentales para prevenir retrasos en el desarrollo y deficiencias intelectuales. El cribado neonatal del tiroides suele consistir en la medición de los niveles de TSH a partir de una pequeña muestra de sangre tomada pocos días después del nacimiento.
4. Trastornos tiroideos en niños y adolescentes
a. Hipotiroidismo congénito: Esta afección se caracteriza por una glándula tiroides hipoactiva desde el nacimiento. Requiere un tratamiento rápido con reemplazo de la hormona tiroidea para asegurar un crecimiento y desarrollo adecuados.
b. Hipertiroidismo en adolescentes: Aunque es menos común en niños, el hipertiroidismo puede ocurrir en adolescentes debido a condiciones como la enfermedad de Graves. Puede presentarse con síntomas como pérdida de peso, taquicardia y ansiedad.
c. Tiroiditis autoinmune La tiroiditis de Hashimoto, una enfermedad autoinmune, puede afectar a niños y adolescentes, provocando hipotiroidismo. El monitoreo del perfil tiroideo es esencial para la detección temprana y el manejo.
5. Impacto del crecimiento y la pubertad
El crecimiento y la pubertad influyen significativamente en el perfil tiroideo de niños y adolescentes. Las demandas de hormonas tiroideas aumentan durante los estirones y la pubertad, afectando a los niveles de TSH, T4 y T3.
6. Influencia de la pubertad en la función tiroidea
Durante la pubertad, los cambios hormonales pueden afectar a la función tiroidea. Los niveles de estrógeno y testosterona aumentan, lo que puede provocar fluctuaciones temporales de la TSH y las hormonas tiroideas. Estos cambios son típicamente fisiológicos y no requieren tratamiento.
7. Nódulos tiroideos en poblaciones pediátricas
Los nódulos tiroideos pueden aparecer en niños y adolescentes y, aunque la mayoría son benignos, requieren una evaluación. Se puede realizar una ecografía y una aspiración con aguja fina para evaluar la naturaleza de los nódulos y descartar malignidad.
8. Importancia del seguimiento periódico
Dados los cambios dinámicos que se producen durante el crecimiento y el desarrollo, es fundamental realizar un seguimiento periódico del perfil tiroideo en niños y adolescentes. Los pediatras evalúan cuidadosamente la función tiroidea mediante exámenes físicos, seguimiento del crecimiento y pruebas de laboratorio. La detección precoz de los trastornos tiroideos permite intervenir a tiempo y mejorar los resultados.
9. Perfil tiroideo en poblaciones especiales
Los niños y adolescentes con ciertas afecciones, como el síndrome de Down o el síndrome de Turner, pueden tener un mayor riesgo de padecer trastornos tiroideos. El cribado y la monitorización tiroideos regulares son particularmente importantes para estas poblaciones.
El perfil tiroideo de los niños y adolescentes desempeña un papel fundamental en su crecimiento, desarrollo y salud general. Las hormonas tiroideas son esenciales para diversos procesos fisiológicos durante estas etapas cruciales de la vida. El cribado tiroideo neonatal ayuda a detectar el hipotiroidismo congénito, lo que permite una intervención temprana y previene problemas de desarrollo.
Los niños y adolescentes pueden experimentar desafíos únicos relacionados con la función tiroidea, como los cambios hormonales durante la pubertad. El control periódico del perfil tiroideo es esencial para identificar y tratar con prontitud los trastornos tiroideos. Los pediatras hacen un seguimiento cuidadoso del crecimiento y el desarrollo y realizan pruebas de la función tiroidea para garantizar una salud tiroidea óptima y el bienestar general.
Los padres y cuidadores deben ser conscientes de la importancia de la salud tiroidea en la vida de sus hijos y buscar atención médica si sospechan cualquier problema relacionado con la tiroides. Al comprender las diferencias y peculiaridades del perfil tiroideo en las poblaciones pediátricas, los profesionales sanitarios pueden proporcionar una atención integral y apoyo para un crecimiento, desarrollo y salud óptimos a largo plazo en niños y adolescentes.
Si usted acarició este artículo y usted quisiera obtener muchos más datos sobre parfil tiroideo amablemente echa un vistazo a nuestro propio sitio web.
-
Tamizaje neonatal de trastornos neuromusculares
El tamizaje neonatal es un componente crítico de la detección precoz de enfermedades y de la intervención en lactantes. Aunque tradicionalmente se ha centrado en la identificación de afecciones metabólicas y genéticas, los avances de la ciencia médica permiten ahora la detección precoz de determinados trastornos neuromusculares. Estos trastornos afectan al sistema nervioso y a los músculos, lo que provoca una amplia gama de problemas motores y de desarrollo. Este artículo explora el papel del tamizaje neonatal en la detección de trastornos neuromusculares, los enfoques terapéuticos disponibles y los posibles pronósticos para los bebés afectados.
Comprensión de los trastornos neuromusculares
Los trastornos neuromusculares engloban un grupo diverso de afecciones que afectan a la función y la comunicación entre el sistema nervioso y los músculos. Estos trastornos pueden estar causados por mutaciones genéticas, lesiones nerviosas o respuestas autoinmunitarias que provocan debilidad muscular, alteraciones del movimiento y retrasos en el desarrollo. Algunos ejemplos de trastornos neuromusculares detectados mediante el tamizaje neonatal son la atrofia muscular espinal (AME) y la distrofia muscular de Duchenne (DMD).
El papel del tamizaje neonatal en los trastornos neuromusculares
1. 1. Detección precoz
El tamizaje neonatal permite la detección precoz de determinados trastornos neuromusculares, lo que brinda la oportunidad de intervenir a tiempo y aplicar estrategias terapéuticas. El diagnóstico precoz es crucial para controlar los síntomas, optimizar los resultados del desarrollo y mejorar la calidad de vida general de los bebés afectados.
2. Asesoramiento genético familiar
En los casos en que los trastornos neuromusculares tienen una base genética, los resultados del tamizaje neonatal pueden informar a las familias sobre el riesgo de recurrencia en futuros embarazos. El asesoramiento genético puede orientar decisiones informadas de planificación familiar.
Enfoques terapéuticos para los trastornos neuromusculares
1. Terapia génica
Para ciertos trastornos neuromusculares causados por mutaciones genéticas, la terapia génica ha mostrado resultados prometedores. La terapia génica consiste en administrar copias sanas del gen defectuoso a las células afectadas, con el fin de restaurar o mejorar su función. El diagnóstico precoz a través del tamizaje neonatal permite el inicio rápido de la terapia génica, lo que potencialmente conduce a mejores resultados del tratamiento.
2. Terapia de sustitución enzimática (TRE)
En algunos trastornos neuromusculares, como la enfermedad de Pompe, la terapia de sustitución enzimática puede ser eficaz. La TRE consiste en la infusión intravenosa de la enzima ausente o deficiente para mejorar la función muscular y aliviar los síntomas. La detección precoz permite la aplicación temprana de la TRE, maximizando sus beneficios potenciales.
3. Terapia física y ocupacional
Las terapias física y ocupacional desempeñan un papel crucial en la gestión de los trastornos neuromusculares. Estas terapias se centran en mejorar las habilidades motoras, la fuerza muscular y la independencia funcional. La intervención temprana permite a los niños beneficiarse de estas terapias durante los periodos críticos de su desarrollo.
4. Cuidados de apoyo
Los cuidados de apoyo son una parte integral del tratamiento de los trastornos neuromusculares. Pueden incluir asistencia respiratoria, dispositivos de ayuda e intervenciones nutricionales para optimizar el crecimiento y el bienestar. El diagnóstico precoz permite a los profesionales sanitarios aplicar rápidamente las medidas de apoyo adecuadas.
 Pronóstico de los lactantes con trastornos neuromusculares
Pronóstico de los lactantes con trastornos neuromuscularesEl pronóstico de los lactantes con trastornos neuromusculares varía mucho en función de la afección específica, su gravedad y la edad del diagnóstico. La detección precoz mediante el tamizaje neonatal influye significativamente en el pronóstico general al facilitar una intervención oportuna y planes de tratamiento personalizados.
En algunos trastornos neuromusculares, las intervenciones terapéuticas tempranas pueden ralentizar la progresión de la enfermedad, mejorar la función muscular y aumentar la calidad de vida. Por ejemplo, las terapias génicas han demostrado resultados prometedores a la hora de detener o mejorar los efectos de ciertos trastornos neuromusculares genéticos.
Sin embargo, es esencial reconocer que algunos trastornos neuromusculares pueden ser progresivos y dar lugar a importantes retos físicos. En tales casos, la atención se centra en el tratamiento de los síntomas, la optimización de la función y la prestación de cuidados de apoyo para maximizar el potencial del lactante.
Apoyo familiar y atención multidisciplinar
Recibir el diagnóstico de un trastorno neuromuscular en un recién nacido puede ser un reto emocional para las familias. Es fundamental que los profesionales sanitarios ofrezcan un apoyo integral y compasivo a las familias durante todo el proceso de diagnóstico y posteriormente.
Los equipos multidisciplinares desempeñan un papel fundamental en el tratamiento de los trastornos neuromusculares. Estos equipos suelen estar formados por neurólogos, fisioterapeutas, terapeutas ocupacionales, nutricionistas y especialistas respiratorios, entre otros. La atención en colaboración garantiza que todos los aspectos de la salud y el desarrollo del lactante se aborden de forma integral.
El tamizaje neonatal desempeña un papel crucial en la detección de ciertos trastornos neuromusculares, permitiendo una intervención temprana y enfoques terapéuticos personalizados. La detección precoz mediante el tamizaje neonatal permite la aplicación oportuna de terapias génicas, terapias de sustitución enzimática y otras intervenciones terapéuticas, lo que puede mejorar los resultados y la calidad de vida de los lactantes afectados. Aunque el pronóstico de los lactantes con trastornos neuromusculares puede variar, el diagnóstico precoz y la atención multidisciplinar son componentes esenciales para proporcionar la mejor atención y apoyo posibles a estos lactantes y sus familias.
-
Pruebas de papanicolau en mujeres posmenopáusicas | beneficios y desafíos
 La prueba de papanicolau, también conocida como citología cervical, papanicolau ha sido durante mucho tiempo una piedra angular de la atención médica de las mujeres para la detección temprana de anomalías cervicales y cáncer de cuello uterino. Sin embargo, su papel y desafíos en mujeres posmenopáusicas merecen una atención especial. Las mujeres posmenopáusicas experimentan cambios hormonales que pueden afectar el cuello uterino y afectar la precisión de los resultados de la prueba de papanicolau. Este artículo explora los beneficios y desafíos del uso de la prueba de papanicolau para la detección del cáncer de cuello uterino en mujeres posmenopáusicas y destaca la importancia de la vigilancia continua en su atención médica.
La prueba de papanicolau, también conocida como citología cervical, papanicolau ha sido durante mucho tiempo una piedra angular de la atención médica de las mujeres para la detección temprana de anomalías cervicales y cáncer de cuello uterino. Sin embargo, su papel y desafíos en mujeres posmenopáusicas merecen una atención especial. Las mujeres posmenopáusicas experimentan cambios hormonales que pueden afectar el cuello uterino y afectar la precisión de los resultados de la prueba de papanicolau. Este artículo explora los beneficios y desafíos del uso de la prueba de papanicolau para la detección del cáncer de cuello uterino en mujeres posmenopáusicas y destaca la importancia de la vigilancia continua en su atención médica.Comprender la posmenopausia y su impacto en el cuello uterino
La posmenopausia marca el cese de los períodos menstruales y ocurre, en promedio, alrededor de los 50 años. Durante esta etapa, los ovarios dejan de producir estrógeno y progesterona, lo que provoca cambios hormonales significativos en el cuerpo de la mujer. Estos cambios hormonales pueden tener efectos específicos en el cuello uterino, lo que podría influir en los resultados de la prueba de papanicolau.
Beneficios de las pruebas de papanicolau en mujeres posmenopáusicas
1. Detección temprana de anomalías cervicales
Las pruebas de papanicolau siguen siendo esenciales en las mujeres posmenopáusicas para la detección temprana de anomalías cervicales y signos de cáncer de cuello uterino. La detección de estos cambios en una etapa temprana ofrece la mejor oportunidad para un tratamiento exitoso y mejores resultados de salud.
2. Monitoreo de grupos de alto riesgo
Las mujeres posmenopáusicas con antecedentes de resultados anormales de la prueba de papanicolau o infecciones por VPH de alto riesgo conocidas pueden requerir exámenes y controles más frecuentes para evaluar adecuadamente su salud cervical.
3. Atención preventiva
Las pruebas de papanicolau regulares en mujeres posmenopáusicas son fundamentales en la atención preventiva, ya que pueden identificar cambios celulares en el cuello uterino antes de que progresen a etapas más avanzadas.
Desafíos de las pruebas de papanicolau en mujeres posmenopáusicas
1. Cambios hormonales y cambios cervicales
Los cambios hormonales posmenopáusicos pueden provocar alteraciones en el cuello uterino, como adelgazamiento del revestimiento del cuello uterino y cambios en la cantidad de células cervicales. Estos cambios a veces pueden dificultar la obtención de una muestra de células adecuada durante una prueba de papanicolau.
2. Resultados falsos positivos
Los cambios hormonales en las mujeres posmenopáusicas pueden provocar inflamación o atrofia de las células del cuello uterino, lo que lleva a resultados falsos positivos en la prueba de papanicolau. Los resultados falsos positivos pueden causar ansiedad innecesaria y pueden provocar pruebas o procedimientos de seguimiento adicionales.
3. Resultados falsos negativos
Por otro lado, el cuello uterino posmenopáusico puede tener menos cambios celulares visibles, lo que lleva a resultados falsos negativos en la prueba de papanicolau. Un resultado falso negativo puede retrasar la detección de cambios celulares anormales o cáncer de cuello uterino.
Mejores prácticas para pruebas de papanicolau en mujeres posmenopáusicas
1. Comunicación abierta con los proveedores de atención médica
Las mujeres posmenopáusicas deben comunicarse abiertamente con sus proveedores de atención médica sobre su estado menopáusico y cualquier síntoma o inquietud que puedan tener en relación con su salud cervical.
2. Evaluación regular
Las mujeres posmenopáusicas deben continuar adhiriéndose a las pautas regulares de detección de cáncer de cuello uterino, que pueden incluir pruebas de papanicolau y, si está indicado, prueba de VPH.
3. Consideración de otros métodos de detección
En ciertos casos, los proveedores de atención médica pueden considerar métodos de detección alternativos, como la prueba del VPH, junto con las pruebas de papanicolau para mejorar la detección del cáncer de cuello uterino en mujeres posmenopáusicas.
4. Enfoque individualizado
Un enfoque personalizado e individualizado para la detección del cáncer de cuello uterino es crucial para las mujeres posmenopáusicas. Los proveedores de atención médica deben considerar el historial médico, los factores de riesgo y la salud general de una mujer al determinar el programa de detección adecuado.
Las pruebas de papanicolau son un aspecto crucial de la atención médica de las mujeres, incluidas las mujeres posmenopáusicas. A pesar de los desafíos que plantean los cambios hormonales y las posibles alteraciones en el cuello uterino, las pruebas de papanicolau siguen siendo valiosas para detectar anomalías cervicales y signos tempranos de cáncer de cuello uterino.
Las mujeres posmenopáusicas deben continuar dando prioridad a las pruebas de detección periódicas del cáncer de cuello uterino y mantener una comunicación abierta con sus proveedores de atención médica. Al estar atentas a la salud de su cuello uterino y adherirse a las pautas de detección recomendadas, las mujeres posmenopáusicas pueden tomar medidas proactivas para salvaguardar su bienestar y reducir el riesgo de complicaciones relacionadas con el cáncer de cuello uterino.
Los proveedores de atención médica desempeñan un papel vital en la prestación de atención adecuada e individualizada a las mujeres posmenopáusicas, teniendo en cuenta sus necesidades únicas y los posibles desafíos en la detección del cáncer de cuello uterino. Al trabajar juntos, las mujeres y sus proveedores de atención médica pueden garantizar que las pruebas de papanicolau continúen sirviendo como una herramienta poderosa en la atención médica preventiva y contribuyan a mejores resultados de salud para las mujeres posmenopáusicas en todo el mundo.
-
Nitrógeno Ureico en Sangre y Creatinina: Marcadores Importantes para Evaluar la Característica Renal
En el entorno clínico, la identificación de la creatinina sérica, así como de los niveles de nitrógeno ureico sérico es de mucho valor en la evaluación de la función renal. Estos dos marcadores de loción deben ser evaluados juntos, teniendo en cuenta tanto sus niveles absolutos y también su asociación entre sí. Mientras que el nivel de creatinina sérica está mucho menos influenciado por variables extrarrenales, y se considera la prueba mucho más precisa, el grado de nitrógeno ureico sérico también proporciona detalles útiles. La reproducibilidad de las mediciones de ambos marcadores está dentro del 2%.
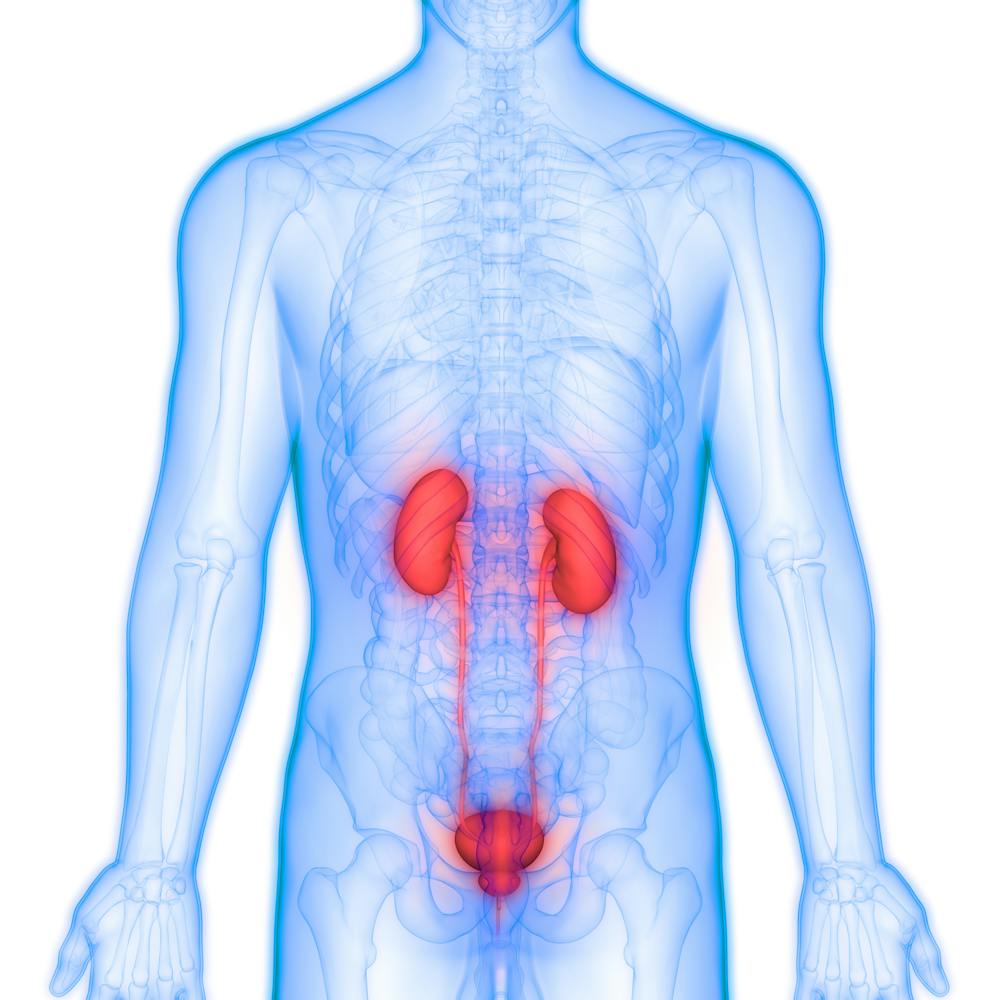
El examen de las características renales es una faceta crucial del diagnóstico clínico y de la monitorización de los pacientes. Los riñones desempeñan una función importante en la filtración de los productos de desecho del sistema, así como en el mantenimiento del medio interno del organismo. El nitrógeno ureico en sangre (BUN), así como la creatinina son marcadores de uso común para examinar la función renal. BUN es una medida de la urea, un elemento de desecho creado durante la descomposición de proteínas, mientras que la creatinina es el resultado del proceso metabólico muscular.La medición del BUN y también de los niveles de creatinina es un tratamiento regular, así como sencillo llevado a cabo en la mayoría de los laboratorios típicos de instalaciones médicas. Los resultados se expresan generalmente en miligramos por decilitro (mg/dL). Las variedades típicas de recomendación para estos marcadores pueden diferir dependiendo del laboratorio y también la edad de la persona, el sexo y de la historia clínica. Por esa razón, es vital para interpretar los resultados dentro del contexto del rango de recomendación específico.
Al analizar los resultados de la prueba, el médico tiene que tener en cuenta una serie de variables. Los niveles elevados de BUN, así como de creatinina podrían mostrar un deterioro de la función renal, pero es esencial para descartar los elementos extrarrenales que podrían afectar a estos marcadores. La deshidratación, las dietas ricas en proteínas, determinados medicamentos y otros problemas clínicos pueden afectar a los niveles de BUN y creatinina. Por otra parte, el análisis de la relación BUN-creatinina puede dar una comprensión beneficiosa de las fuentes potenciales de trastorno renal.
El nivel de creatinina sérica se considera como un marcador más exacto de la función renal en contraste con el BUN. Esto es porque la producción de creatinina sigue siendo bastante estable en el cuerpo y su concentración es mucho menos afectada por aspectos extrarrenales. Por otra parte, los niveles de BUN pueden verse afectados por diversas variables, que consiste en la dieta, así como la función hepática. No obstante, el examen de ambos BUN y creatinina juntos permite a los proveedores de atención médica reafirmar sus hallazgos y obtener un análisis más detallado de la salud renal.
En las personas sanas con función renal regular, el BUN y los niveles de creatinina normalmente caen dentro del rango de referencia del laboratorio. Aumento de los niveles de BUN y creatinina también podría recomendar función renal dañada, lo que indica disminución de la tasa de purificación glomerular (TFG), depuración comprometida de los elementos de desecho de la sangre. Cuando se enfrentan a resultados anormales, exámenes adicionales, tales como la evaluación de la orina y también investigaciones de imagen, pueden ser necesarios para determinar la fuente subyacente de la disfunción renal.
La medición del BUN, así como los niveles de creatinina es una faceta básica de análisis de la función renal en el área de emergencias, así como en otras áreas de la salud. El examen oportuno de estos marcadores puede promover la detección precoz de algún trastorno renal y también ayudar a detener el desarrollo de enfermedades renales. Además, la medición del BUN, y de los niveles de creatinina es vital para los pacientes con enfermedades renales preexistentes o los que están pasando por terapias que pueden influir en la función renal.
El nitrógeno ureico en sangre y la creatinina son marcadores importantes para revisar la función renal en la práctica médica. La naturaleza correspondiente de estos exámenes permite una evaluación más completa del bienestar renal. El análisis oportuno y preciso del BUN y de la creatinina ayuda en la detección de trastornos renales, guía las decisiones de terapia,e inevitablemente mejora los resultados de los pacientes. Por lo tanto, el médico debe seguir dependiendo de estas pruebas rentables y convenientemente obtenibles para garantizar el pronto manejo de las condiciones renales y también la salud general de sus pacientes.
Si usted amó este poste y usted ciertamente como para recibir detalles adicionales referente nitrogeno ureico amablemente visita el Web page.
-
Tamiz neonatal auditivo: La importancia de la detección precoz en el desarrollo del lenguaje
La audición es un sentido fundamental que desempeña un papel crucial en el desarrollo general del niño, especialmente en la adquisición de habilidades lingüísticas y comunicativas. El tamiz neonatal auditivo, también conocido como screening auditivo neonatal, es una iniciativa de salud pública vital cuyo objetivo es identificar las alteraciones auditivas en los bebés poco después de nacer. La detección precoz de la pérdida de audición es esencial para proporcionar intervenciones y apoyo oportunos que garanticen un desarrollo óptimo del lenguaje y la capacidad de comunicación. Este artículo explora la importancia del tamiz neonatal auditivo en el contexto del desarrollo del lenguaje y su impacto más amplio en el futuro del niño.
 1. El desarrollo del lenguaje en la primera infancia
1. El desarrollo del lenguaje en la primera infanciaEl desarrollo del lenguaje es un proceso complejo y dinámico que comienza con el nacimiento. Durante los primeros años de vida, el cerebro absorbe y procesa rápidamente la información lingüística del entorno. Este período crítico se conoce como el “período sensible al lenguaje”, en el que el cerebro es muy receptivo al aprendizaje lingüístico.
2. Papel de la audición en la adquisición del lenguaje
La audición desempeña un papel fundamental en la adquisición del lenguaje. Los bebés confían en su capacidad de oír el lenguaje hablado para desarrollar las habilidades básicas necesarias para la comunicación. Oír los sonidos y los patrones del lenguaje permite a los bebés desarrollar el habla, el vocabulario, la gramática y la capacidad de comprender palabras y frases habladas.
3. Impacto de la discapacidad auditiva en el desarrollo del lenguaje
Las deficiencias auditivas no detectadas o no tratadas pueden afectar significativamente al desarrollo del lenguaje del niño. Cuando la hipoacusia pasa desapercibida, los niños pueden perderse información auditiva crucial durante el periodo sensible al lenguaje, lo que provoca retrasos en las habilidades lingüísticas y dificultades de comunicación.
4. La importancia de la detección precoz
El tamiz neonatal auditivo está diseñado para detectar deficiencias auditivas lo antes posible, idealmente en las primeras semanas de vida. La detección precoz permite intervenir y apoyar a tiempo, mitigando el impacto potencial de la pérdida auditiva en el desarrollo del lenguaje.
5. Tipos de exploración auditiva neonatal
Existen dos métodos principales de tamiz neonatal auditivo:
a. Esta prueba no invasiva mide la respuesta del oído interno (cóclea) a los sonidos presentados a través de un pequeño auricular o sonda. Si la cóclea funciona correctamente, se genera una respuesta similar al eco (emisión otoacústica), lo que indica una audición normal.
b. Exploración de la respuesta auditiva del tronco encefálico (ABR): La exploración ABR mide la actividad eléctrica del nervio auditivo y del tronco encefálico en respuesta al sonido. Los electrodos colocados en la cabeza del bebé registran las respuestas neurales y los profesionales sanitarios utilizan los resultados para evaluar la función auditiva.
6. Intervención y apoyo precoces
Si se detecta una deficiencia auditiva mediante un tamiz neonatal auditivo, pueden iniciarse rápidamente los servicios de intervención precoz. Estos servicios pueden incluir audífonos, implantes cocleares y logopedia para favorecer el desarrollo del lenguaje y la capacidad de comunicación.
7. Lenguaje y desarrollo social
El desarrollo del lenguaje está estrechamente vinculado al desarrollo social. Una comunicación eficaz permite a los niños interactuar con sus cuidadores, sus compañeros y el mundo que les rodea. La intervención temprana en caso de pérdida auditiva puede influir positivamente en el desarrollo socioemocional, el éxito académico y el bienestar general del niño.
8. Un impacto positivo en el futuro
El tamiz neonatal auditivo no sólo beneficia al niño, sino que también tiene implicaciones sociales más amplias. La detección e intervención tempranas contribuyen a reducir los costes educativos y sanitarios a largo plazo asociados a los retrasos del lenguaje y las deficiencias auditivas.
9. Concienciación y defensa
La concienciación sobre la importancia del tamiz neonatal auditivo es crucial. Los profesionales sanitarios, los padres y los responsables políticos deben trabajar juntos para promover la implantación y la accesibilidad de los programas de cribado auditivo.
El cribado auditivo de los recién nacidos es un aspecto fundamental de la atención sanitaria a la primera infancia, con implicaciones de gran alcance para el desarrollo del lenguaje y el bienestar general. La detección precoz de las deficiencias auditivas permite intervenir y ayudar a tiempo, lo que proporciona a los niños el mejor comienzo posible en la vida.
Gracias al cribado auditivo de los recién nacidos y a las consiguientes intervenciones adecuadas, los niños con pérdida de audición pueden desarrollar habilidades lingüísticas y comunicativas sólidas, fomentando interacciones sociales significativas y el éxito académico. Al dar prioridad a la detección e intervención tempranas, podemos crear un entorno más integrador y solidario para los niños con deficiencias auditivas, garantizando que todos ellos tengan la oportunidad de alcanzar su pleno potencial en el desarrollo del lenguaje y más allá.
-
El papel de los laboratorios médicos: Avances en medicina
Los laboratorios médicos desempeñan un papel fundamental en el mundo de la asistencia sanitaria, trabajando silenciosamente entre bastidores para proporcionar información diagnóstica esencial a pacientes y médicos. Estas instalaciones de vanguardia están a la vanguardia de los avances pioneros en medicina, ampliando constantemente los límites de la ciencia y la tecnología.
En este artículo, exploraremos el papel indispensable de los laboratorios médicos, la importancia de las pruebas diagnósticas y cómo los pacientes pueden beneficiarse de estas maravillas modernas al tiempo que dan prioridad a su salud.
La base del diagnóstico médico
Los laboratorios médicos son la base de un diagnóstico preciso y de la atención al paciente. Cuando las personas se someten a diversas pruebas médicas, como análisis de sangre, de orina o biopsias de tejidos, las muestras recogidas se envían a los laboratorios médicos. Allí, expertos profesionales de laboratorio analizan meticulosamente estas muestras utilizando equipos y técnicas avanzados para descubrir datos cruciales sobre la salud del paciente.
La importancia de las pruebas diagnósticas
Las pruebas diagnósticas constituyen la columna vertebral de la toma de decisiones médicas. Los médicos dependen en gran medida de los resultados de laboratorio para identificar enfermedades, controlar el progreso del tratamiento y detectar precozmente cualquier posible problema de salud.
Las pruebas diagnósticas permiten a los profesionales sanitarios tomar decisiones con conocimiento de causa y garantizar que los pacientes reciban la atención más adecuada y eficaz.
Avances pioneros en medicina
 Los laboratorios médicos evolucionan constantemente e incorporan tecnologías y metodologías de vanguardia que revolucionan la medicina. Gracias a los avances en automatización, robótica e inteligencia artificial, los laboratorios pueden procesar y analizar muestras con más eficacia y precisión que nunca.
Los laboratorios médicos evolucionan constantemente e incorporan tecnologías y metodologías de vanguardia que revolucionan la medicina. Gracias a los avances en automatización, robótica e inteligencia artificial, los laboratorios pueden procesar y analizar muestras con más eficacia y precisión que nunca.Estas innovaciones no sólo agilizan el proceso de diagnóstico, sino que también mejoran la precisión, lo que se traduce en mejores resultados para los pacientes.
Medicina personalizada y descubrimiento de biomarcadores
El campo de la medicina personalizada ha avanzado enormemente gracias a los laboratorios médicos. Mediante pruebas moleculares y análisis genéticos, los laboratorios pueden identificar biomarcadores específicos propios de la composición genética de un individuo.
Estos biomarcadores ayudan a adaptar los tratamientos y medicamentos a las necesidades específicas del paciente, maximizando la eficacia y reduciendo los posibles efectos secundarios. La medicina personalizada representa un gran avance en la atención centrada en el paciente, ya que ofrece soluciones personalizadas para mejorar los resultados sanitarios.
Detección precoz de enfermedades
Una de las aportaciones más significativas de los laboratorios médicos es su papel en la detección precoz de enfermedades. Los reconocimientos médicos y las pruebas diagnósticas periódicas pueden detectar problemas de salud en sus fases iniciales, lo que permite una intervención y un tratamiento rápidos.
La detección temprana es especialmente crucial en enfermedades como el cáncer, en las que un diagnóstico a tiempo puede mejorar significativamente las tasas de supervivencia y la calidad de vida.
Fomentar la gestión proactiva de la salud
A medida que los laboratorios médicos siguen ampliando sus capacidades, se anima a los pacientes a adoptar un enfoque proactivo de su salud. Los chequeos médicos periódicos y las pruebas de detección recomendadas pueden ayudar a identificar precozmente posibles riesgos para la salud, lo que permite a las personas realizar cambios en su estilo de vida o buscar atención médica según sea necesario. Dar prioridad a la atención preventiva mediante pruebas de laboratorio permite a los pacientes llevar una vida más sana y satisfactoria.
Acceso a los servicios de laboratorio
Los laboratorios médicos modernos ofrecen una amplia gama de pruebas y servicios de diagnóstico. Los pacientes pueden acceder a estos servicios a través de diversos profesionales sanitarios, hospitales y centros de diagnóstico especializados. Muchos laboratorios también ofrecen portales en línea, lo que facilita a los pacientes el acceso a los resultados de sus pruebas y la comunicación con sus profesionales sanitarios.
De esta manera los laboratorios médicos son los héroes anónimos del sector sanitario, ya que impulsan avances pioneros en medicina y mejoran la atención al paciente. Su papel fundamental en el diagnóstico preciso, la medicina personalizada y la detección precoz de enfermedades no puede exagerarse.
A través de tecnologías de vanguardia y profesionales cualificados, los laboratorios médicos siguen dando forma al futuro de la asistencia sanitaria, proporcionando a los pacientes información valiosa sobre su salud y bienestar.
Como individuos, dar prioridad a las revisiones médicas periódicas y a las pruebas diagnósticas es crucial para gestionar nuestra salud de forma proactiva. Si aceptamos el papel de los laboratorios médicos y valoramos la información que nos proporcionan, nos hacemos cargo de nuestra salud y preparamos el terreno para una vida más sana y feliz.
Si usted amó este poste y usted ciertamente como para recibir detalles adicionales referente laboratorios amablemente visita el Web page.
-
Urocultivos: Diagnóstico de las infecciones urinarias y cómo prevenirlas
Las infecciones del tracto urinario (ITU) pueden ser molestas y perturbar urocultivo la vida diaria. Una de las formas más eficaces de diagnosticar las ITU y prevenir sus complicaciones es mediante el urocultivo. A continuación, hablaremos de cómo el urocultivo sirve como herramienta de diagnóstico crucial para identificar las ITU y discutiremos las medidas preventivas esenciales para salvaguardar su salud urinaria.
 Urocultivo: La clave para diagnosticar las ITU
Urocultivo: La clave para diagnosticar las ITUEl urocultivo, también conocido como cultivo de orina, es una prueba diagnóstica que desempeña un papel fundamental en la identificación de las bacterias causantes de las ITU. La prueba consiste en recoger una muestra de orina y cultivarla en un laboratorio para detectar la presencia de bacterias u otros microorganismos.
Los resultados del urocultivo pueden identificar con precisión la bacteria específica causante de la infección, lo que permite a los doctores prescribir tratamientos antibióticos específicos y eficaces.
Síntomas comunes de las ITU
Reconocer los síntomas de las ITU es crucial para buscar atención médica a tiempo y someterse a las pruebas de urocultivo. Algunos síntomas comunes incluyen:
1. Micción frecuente y urgente: Sentir la necesidad de orinar con más frecuencia de lo habitual y experimentar una sensación de urgencia.
2. Dolor o sensación de quemazón: Sensación de quemazón al orinar, a menudo acompañada de malestar o dolor.
3. Orina turbia o sanguinolenta: Aparición de orina turbia o sanguinolenta, que puede indicar la presencia de infección.
4. Dolor abdominal bajo: Dolor sordo o agudo en la parte baja del abdomen, a menudo acompañado de una sensación de presión.
¿Cómo prevenir las ITU?: Consejos esenciales
Prevenir las ITU es fundamental para mantener una buena salud urinaria. Incorporar estas medidas preventivas a su rutina diaria puede reducir significativamente el riesgo de ITU:
1. Manténgase hidratado: Beber mucha agua ayuda a eliminar las bacterias del tracto urinario, reduciendo las posibilidades de infección.
2. Practica una buena higiene: Recuerda siempre limpiarte de delante hacia atrás después de ir al baño para evitar introducir bacterias de la zona anal al tracto urinario.
3. Orinar cuando sea necesario: Evite retener la orina durante períodos prolongados, ya que esto puede permitir que las bacterias se multipliquen en el tracto urinario.
4. Utilice ropa interior transpirable: Opta por ropa interior de algodón, que permite una mejor circulación del aire y reduce la humedad que puede favorecer la proliferación bacteriana.
5. Evite los irritantes: Aléjate de productos potencialmente irritantes como duchas vaginales, sprays femeninos o productos de baño perfumados que pueden alterar el equilibrio natural del tracto urinario.
6. Productos de arándano rojo: Algunos estudios sugieren que los productos de arándano pueden ayudar a prevenir las ITU al interferir en la adhesión de las bacterias a las paredes del tracto urinario.
7. Probióticos: Los probióticos, en particular los que contienen Lactobacillus, pueden promover un equilibrio saludable de bacterias en el tracto urinario.
¿Cuándo realizar un urocultivo?
Si experimenta cualquier síntoma de una ITU, como micción frecuente, dolor al orinar u orina turbia, es esencial que busque atención médica rápidamente. Es posible que el médico le recomiende un urocultivo para confirmar la presencia de una ITU e identificar la bacteria específica causante de la infección.
Además, si tiene antecedentes de ITU recurrentes, está embarazada o padece alguna enfermedad subyacente que aumente el riesgo de ITU, puede resultarle beneficioso someterse periódicamente a pruebas de urocultivo para la detección y la prevención de complicaciones.
El urocultivo es una valiosa herramienta de diagnóstico para identificar las bacterias responsables de las ITU, lo que permite un tratamiento antibiótico específico.
Si conoce los síntomas de las ITU y adopta medidas preventivas, podrá tomar medidas de prevención para proteger su salud urinaria. No dude en solicitar atención médica y someterse a un urocultivo si experimenta algún síntoma de ITU. Mantener un tracto urinario sano es clave para garantizar el bienestar general y una mejor calidad de vida.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.