-
¿Es dolorosa una colposcopía?
SRC:SelfWritten
 La colposcopía es un procedimiento ginecológico que permite examinar con detalle el cuello uterino, la vagina y la vulva a través de un colposcopio, un instrumento con aumento óptico. Se utiliza principalmente para evaluar anormalidades detectadas en una prueba de Papanicolaou, identificar lesiones precancerosas y diagnosticar infecciones de transmisión sexual. Ante la indicación de este estudio, muchas pacientes se preguntan si genera dolor o molestias durante su realización.
La colposcopía es un procedimiento ginecológico que permite examinar con detalle el cuello uterino, la vagina y la vulva a través de un colposcopio, un instrumento con aumento óptico. Se utiliza principalmente para evaluar anormalidades detectadas en una prueba de Papanicolaou, identificar lesiones precancerosas y diagnosticar infecciones de transmisión sexual. Ante la indicación de este estudio, muchas pacientes se preguntan si genera dolor o molestias durante su realización.
Sensaciones durante el procedimiento
La colposcopía es un procedimiento ambulatorio que generalmente no requiere anestesia, ya que no implica incisiones ni manipulación profunda de los tejidos. Durante el estudio, el médico introduce un espéculo vaginal para visualizar el cuello uterino, lo que puede causar una sensación de presión o incomodidad, similar a la experimentada en un Papanicolaou. Posteriormente, se aplica una solución especial sobre la mucosa para resaltar posibles alteraciones celulares, lo que en algunas mujeres puede generar un leve ardor o sensación de escozor.
Si es necesario realizar una biopsia, es decir, tomar una pequeña muestra de tejido para su análisis en laboratorio, la paciente puede experimentar un leve dolor o pinchazo momentáneo. Sin embargo, la intensidad de la molestia varía según la sensibilidad individual y la zona de donde se extraiga la muestra.
Factores que pueden influir en la sensación de molestia
Cada paciente tiene un umbral de dolor distinto, por lo que la experiencia de la colposcopía puede variar. Algunos factores que pueden influir en la percepción de incomodidad incluyen:
- Ansiedad y tensión muscular: Estar nerviosa puede hacer que los músculos de la pelvis se contraigan, aumentando la sensación de presión.
- Uso de espéculo vaginal: Dependiendo del tamaño del espéculo y la lubricación utilizada, la inserción puede sentirse más o menos incómoda.
- Sensibilidad del cuello uterino: Algunas mujeres pueden ser más sensibles a los estímulos en esta zona, lo que puede hacer que la aplicación de la solución química o la toma de una muestra sean más perceptibles.
Cuidados posteriores a una colposcopía
Después del estudio, la mayoría de las mujeres pueden retomar sus actividades diarias sin inconvenientes. En casos donde se realiza una biopsia, es posible que haya un leve sangrado o manchado vaginal durante uno o dos días. También pueden presentarse cólicos leves similares a los menstruales, los cuales pueden aliviarse con analgésicos de venta libre.
Se recomienda evitar relaciones sexuales, el uso de tampones y duchas vaginales durante al menos 24 a 48 horas si se ha tomado una muestra de tejido. En caso de presentar sangrado abundante, dolor intenso o fiebre, es importante acudir de inmediato al médico.
Realizarse una colposcopía en el momento adecuado permite detectar de manera oportuna posibles alteraciones en el cuello uterino y prevenir complicaciones a futuro. Mantener un control ginecológico regular es esencial para la salud femenina. Si tienes dudas o necesitas realizarte este estudio, acude a un laboratorio especializado para recibir atención profesional y resguardar tu bienestar.
-
Tamiz Neonatal: ¿Qué Es y Por Qué Es Tan Importante?
SRC:SelfWritten
 El tamiz neonatal es una prueba médica fundamental realizada poco después del nacimiento de los bebés. Su principal objetivo es detectar enfermedades metabólicas, genéticas y endocrinas que podrían no ser evidentes en las primeras semanas de vida. La detección temprana de estas condiciones permite un tratamiento oportuno y evita complicaciones graves que podrían afectar la salud y el desarrollo del niño. A continuación, exploraremos qué es el tamiz neonatal, qué enfermedades puede detectar, los beneficios de realizar esta prueba a tiempo y las estadísticas relacionadas con su impacto.
El tamiz neonatal es una prueba médica fundamental realizada poco después del nacimiento de los bebés. Su principal objetivo es detectar enfermedades metabólicas, genéticas y endocrinas que podrían no ser evidentes en las primeras semanas de vida. La detección temprana de estas condiciones permite un tratamiento oportuno y evita complicaciones graves que podrían afectar la salud y el desarrollo del niño. A continuación, exploraremos qué es el tamiz neonatal, qué enfermedades puede detectar, los beneficios de realizar esta prueba a tiempo y las estadísticas relacionadas con su impacto.¿Qué Es el Tamiz Neonatal?
El tamiz neonatal es una prueba de laboratorio que se realiza generalmente en las primeras 24 a 48 horas después del nacimiento. Se toma una pequeña muestra de sangre del talón del bebé, la cual se coloca en un filtro especial. Esta muestra se envía a un laboratorio para analizarla en busca de diversas enfermedades. La prueba es rápida, sencilla y no invasiva, lo que hace que sea una herramienta eficaz para detectar problemas de salud potencialmente graves que, si no se tratan a tiempo, pueden provocar discapacidades permanentes o incluso la muerte.
Enfermedades que Puede Detectar el Tamiz Neonatal
El tamiz neonatal se utiliza para detectar un grupo de enfermedades que son difíciles de identificar sin esta prueba, ya que los síntomas no suelen aparecer hasta más tarde en la vida del niño. Entre las condiciones que se pueden detectar están:
- Fenilcetonuria (PKU): Esta es una enfermedad genética que impide que el cuerpo metabolice correctamente un aminoácido llamado fenilalanina. Si no se trata, puede causar daño cerebral y discapacidad intelectual.
- Hipotiroidismo congénito: Se trata de un trastorno en el cual la glándula tiroides del bebé no produce suficientes hormonas. Si no se trata, puede afectar el desarrollo cerebral y físico del niño.
- Fibrosis quística: Es una enfermedad genética que afecta los pulmones y el sistema digestivo. Los niños con fibrosis quística pueden tener dificultades respiratorias graves y problemas de absorción de nutrientes.
- Anemia falciforme: Una condición hereditaria que afecta los glóbulos rojos de la sangre, provocando que se deformen en forma de media luna y dificulten el paso a través de los vasos sanguíneos, lo que puede llevar a complicaciones graves.
- Hiperplasia suprarrenal congénita: Es un grupo de trastornos que afectan las glándulas suprarrenales y pueden interferir con la producción de hormonas esenciales. Esta condición puede tener efectos significativos en la salud si no se diagnostica y trata tempranamente.
Estas son solo algunas de las enfermedades que se pueden detectar a través del tamiz neonatal. Existen varios otros trastornos metabólicos, hormonales y genéticos que también pueden ser identificados mediante esta prueba.
Beneficios de Realizar el Tamiz Neonatal en el Tiempo Indicado
Realizar el tamiz neonatal dentro de las primeras horas de vida tiene un impacto profundo en la salud del bebé. La detección temprana de enfermedades permite a los médicos comenzar tratamientos específicos que pueden prevenir complicaciones graves. A continuación, se destacan algunos de los principales beneficios de realizar esta prueba en el tiempo indicado:
- Tratamiento temprano: En muchas de las enfermedades detectadas, el tratamiento oportuno puede prevenir o minimizar los efectos de la enfermedad. Por ejemplo, los bebés con hipotiroidismo congénito pueden recibir hormona tiroidea sintética, lo que ayuda a normalizar su desarrollo mental y físico.
- Prevención de complicaciones graves: En el caso de trastornos metabólicos como la fenilcetonuria, el tratamiento temprano con dietas especializadas puede evitar el daño cerebral irreversible.
- Reducción de la mortalidad infantil: La detección y tratamiento temprano de condiciones como la fibrosis quística o la anemia falciforme puede salvar vidas al reducir el riesgo de complicaciones fatales.
- Mejora del pronóstico a largo plazo: Detectar enfermedades genéticas o metabólicas desde el inicio de la vida permite un seguimiento adecuado y un tratamiento continuo, lo que mejora las perspectivas de desarrollo físico y cognitivo del niño.
Estadísticas Relevantes de Detección Temprana y su Impacto
Las estadísticas muestran que el tamiz neonatal tiene un impacto significativo en la salud pública. Según la Organización Mundial de la Salud (OMS), la detección temprana a través de programas de tamizaje neonatal ha demostrado ser eficaz para reducir la mortalidad infantil y mejorar la calidad de vida de los niños afectados por enfermedades metabólicas y genéticas.
En países con programas de tamiz neonatal bien establecidos, se ha observado una disminución en la prevalencia de discapacidades asociadas con enfermedades detectables en la prueba. Por ejemplo, la detección temprana de hipotiroidismo congénito ha permitido que más del 90% de los niños afectados lleven una vida normal y saludable, siempre que reciban tratamiento adecuado desde el nacimiento.
En Estados Unidos, se estima que el tamiz neonatal ha salvado miles de vidas y ha mejorado la calidad de vida de muchos más niños que, de otro modo, habrían sufrido discapacidades graves o muerte prematura.
Llamado a la Acción: Concienciación sobre la Importancia del Tamiz Neonatal
Es crucial que los padres sean conscientes de la importancia de realizar el tamiz neonatal en los primeros días de vida de su hijo. Esta prueba no solo ayuda a identificar condiciones que podrían pasar desapercibidas en los primeros meses de vida, sino que también permite que los bebés reciban el tratamiento necesario para evitar complicaciones a largo plazo.
Los padres deben asegurarse de que su bebé se someta al tamiz neonatal como parte de su atención médica regular. Además, es importante educar a otros padres y cuidadores sobre la disponibilidad y los beneficios de esta prueba. Si bien la mayoría de los niños nacen saludables, detectar enfermedades de manera temprana puede hacer una gran diferencia en su calidad de vida.
Conclusión
El tamiz neonatal es una herramienta crucial para la salud infantil, ya que permite detectar condiciones metabólicas, endocrinas y genéticas de forma temprana, lo que facilita su tratamiento y previene complicaciones graves. A través de esta prueba, se pueden salvar vidas y mejorar el desarrollo a largo plazo de los niños. Es fundamental que los padres comprendan la importancia de esta prueba y aseguren que sus hijos sean sometidos a ella a tiempo. La detección temprana puede marcar la diferencia entre una vida saludable y el sufrimiento de enfermedades tratables que, de otro modo, podrían haberse agravado.
-
Química Sanguínea: Análisis Clínico Esencial para la Salud
La química sanguínea es una prueba de laboratorio fundamental que permite evaluar el estado metabólico y funcional del organismo a través del análisis de distintos componentes en la sangre. Esta herramienta diagnóstica proporciona información valiosa sobre el funcionamiento de órganos vitales, como los riñones, el hígado, y el corazón, así como sobre el equilibrio de electrolitos y la presencia de posibles trastornos metabólicos.
¿Qué mide un estudio de química sanguínea?
 El análisis de química sanguínea mide diversos parámetros bioquímicos que reflejan la salud general del paciente. Entre los principales componentes evaluados se encuentran:
El análisis de química sanguínea mide diversos parámetros bioquímicos que reflejan la salud general del paciente. Entre los principales componentes evaluados se encuentran:- Glucosa: Indicador clave para detectar trastornos como la diabetes mellitus.
- Urea y creatinina: Reflejan el funcionamiento renal y la capacidad de filtración de los riñones.
- Ácido úrico: Permite identificar alteraciones metabólicas relacionadas con la gota o problemas renales.
- Enzimas hepáticas (ALT, AST, GGT): Evaluación de la salud del hígado y detección de daños hepáticos.
- Colesterol total, HDL y LDL: Factores relevantes para el diagnóstico de dislipidemias y enfermedades cardiovasculares.
- Triglicéridos: Reflejan el metabolismo lipídico y el riesgo de enfermedades cardíacas.
- Electrolitos (sodio, potasio, cloro): Indicadores del equilibrio hídrico y ácido-base del cuerpo.
Importancia clínica del análisis de química sanguínea
El análisis de química sanguínea tiene un papel crucial en la prevención, diagnóstico y monitoreo de múltiples patologías. Gracias a la información detallada que ofrece, los profesionales de la salud pueden:
- Detectar enfermedades crónicas: Identificar condiciones como la diabetes, la enfermedad renal crónica o las alteraciones hepáticas antes de que se manifiesten clínicamente.
- Monitorear tratamientos: Evaluar la respuesta a fármacos o terapias, como el control glucémico en pacientes diabéticos.
- Prevenir complicaciones: Anticipar desequilibrios electrolíticos o metabólicos que puedan derivar en situaciones críticas.
Preparación para una prueba de química sanguínea
Para obtener resultados precisos, es fundamental que el paciente siga ciertas indicaciones previas al estudio. Las recomendaciones más comunes incluyen:
- Ayuno: Generalmente, se requiere entre 8 y 12 horas sin ingerir alimentos para evitar alteraciones en los niveles de glucosa y lípidos.
- Hidratación adecuada: La deshidratación puede influir en los valores de urea y electrolitos.
- Evitar medicamentos o suplementos: Algunos fármacos pueden modificar los resultados; por ello, es importante consultar con el médico antes del análisis.
Interpretación de resultados
La correcta interpretación de los resultados de una química sanguínea depende del contexto clínico del paciente. Cada parámetro tiene rangos de referencia específicos, pero factores como la edad, el género, la dieta y las condiciones médicas subyacentes pueden influir en las cifras obtenidas.
Ante cualquier resultado anómalo, el profesional de la salud podrá indicar pruebas complementarias o ajustes en el tratamiento para abordar posibles desequilibrios metabólicos o disfunciones orgánicas.
El análisis de química sanguínea es una herramienta esencial para el cuidado proactivo de la salud. Proporciona un panorama claro sobre el estado metabólico del organismo y ayuda a los médicos a tomar decisiones clínicas fundamentadas para garantizar el bienestar del paciente.
-
¿Cómo influye la deshidratación en los resultados de una biometría hemática?
SRC:SelfWritten
La biometría hemática es una prueba diagnóstica esencial que mide y analiza diferentes componentes sanguíneos, incluyendo glóbulos rojos, glóbulos blancos, plaquetas y otros parámetros hematológicos. Este estudio ayuda a identificar diversas condiciones clínicas y alteraciones en el organismo. Sin embargo, ciertos factores, como la hidratación corporal, pueden afectar significativamente los resultados obtenidos en esta prueba.Importancia de la hidratación en la interpretación de análisis hematológicos
 La hidratación adecuada es indispensable para mantener el volumen sanguíneo dentro de parámetros normales. Cuando una persona está deshidratada, la cantidad total de líquido plasmático disminuye, lo cual puede provocar una aparente concentración elevada de células sanguíneas. Como resultado, la interpretación de ciertos valores podría llevar a conclusiones erróneas sobre tu estado de salud.
La hidratación adecuada es indispensable para mantener el volumen sanguíneo dentro de parámetros normales. Cuando una persona está deshidratada, la cantidad total de líquido plasmático disminuye, lo cual puede provocar una aparente concentración elevada de células sanguíneas. Como resultado, la interpretación de ciertos valores podría llevar a conclusiones erróneas sobre tu estado de salud.Efectos clínicos de la deshidratación sobre el análisis sanguíneo
Cuando una persona se encuentra deshidratada, ciertos componentes de la sangre, especialmente los glóbulos rojos y el hematocrito, pueden aparecer artificialmente elevados. Esta concentración ocurre porque al reducirse la cantidad de agua en el plasma sanguíneo, la proporción relativa de las células aumenta, generando la impresión de que existen más células sanguíneas de lo normal. Esto podría interpretarse equivocadamente como una policitemia (exceso de glóbulos rojos), cuando en realidad se trata simplemente de una disminución del volumen plasmático por falta de líquidos.
Asimismo, las plaquetas podrían mostrar conteos ligeramente elevados debido a la concentración sanguínea, generando dudas sobre posibles trastornos de coagulación. Por lo tanto, mantener un estado adecuado de hidratación previo a la prueba ayuda a evitar estas alteraciones.
¿Cómo afecta la sobrehidratación los resultados del estudio hematológico?
Por otro lado, un exceso de líquidos en el organismo puede producir el efecto contrario, diluyendo los componentes sanguíneos y mostrando valores reducidos artificialmente. Esto es especialmente relevante en pacientes que reciben grandes volúmenes de líquidos intravenosos, lo cual puede dificultar la correcta interpretación del estudio sanguíneo. El hematocrito, la hemoglobina y el recuento de glóbulos rojos pueden aparecer disminuidos en estos casos, sugiriendo incorrectamente una anemia.
Recomendaciones antes de realizar un estudio hematológico
Para obtener resultados confiables en una biometría hemática, es esencial mantener un equilibrio adecuado en la ingesta de líquidos. Se recomienda estar adecuadamente hidratado en las horas previas a la extracción de sangre, sin incurrir en una hidratación excesiva. Además, es importante informar al médico o al personal de laboratorio sobre cualquier condición especial, como enfermedades renales, cardíacas o gastrointestinales, que puedan afectar tu estado hídrico.
Interpretación clínica adecuada del análisis sanguíneo
La correcta interpretación de los resultados requiere siempre la evaluación integral por parte del profesional de salud. Es fundamental analizar los valores en conjunto con la historia clínica y el contexto físico general del paciente. En caso de detectar resultados inesperados, tu médico podría solicitar estudios complementarios o repetir el examen en condiciones más controladas para descartar la influencia de factores externos como la deshidratación.
La biometría hemática es una prueba esencial para la prevención, diagnóstico y control oportuno de múltiples enfermedades. Cuida tu salud acudiendo regularmente a realizarte esta prueba en un laboratorio especializado, asegurando así un diagnóstico certero y oportuno.
-
Guía Completa sobre el Tamiz Neonatal: Procedimientos y Resultados
SRC:SelfWritten
El tamiz neonatal es una prueba fundamental para la detección temprana de enfermedades congénitas y metabólicas en recién nacidos. Este procedimiento permite identificar afecciones que, si no se tratan oportunamente, podrían provocar complicaciones graves en la salud del bebé. En este artículo, exploraremos detalladamente el procedimiento, los posibles resultados, las enfermedades más comunes que detecta, y cómo interpretar los resultados para tomar decisiones informadas.
¿Qué es el tamiz neonatal?
 El tamiz neonatal es un examen médico realizado a los recién nacidos durante sus primeros días de vida. Su objetivo principal es detectar enfermedades metabólicas, genéticas y congénitas antes de que presenten síntomas evidentes. Esta prueba, que varía según el país y las regulaciones locales, es esencial para iniciar un tratamiento precoz y prevenir complicaciones graves en el desarrollo del bebé.
El tamiz neonatal es un examen médico realizado a los recién nacidos durante sus primeros días de vida. Su objetivo principal es detectar enfermedades metabólicas, genéticas y congénitas antes de que presenten síntomas evidentes. Esta prueba, que varía según el país y las regulaciones locales, es esencial para iniciar un tratamiento precoz y prevenir complicaciones graves en el desarrollo del bebé.
Procedimiento paso a paso del tamiz neonatal
El tamiz neonatal se realiza de forma rápida y segura, generalmente en el hospital donde nació el bebé o en un centro de salud autorizado. A continuación, se describen las etapas del procedimiento:
- Recolección de la muestra
La muestra se obtiene mediante una pequeña punción en el talón del recién nacido, un método conocido como prueba del talón. Se extraen unas gotas de sangre, que se depositan en un papel filtro especialmente diseñado para este propósito. - Secado de la muestra
El papel filtro con la sangre se deja secar al aire durante unas horas para garantizar que esté apto para el análisis. - Envío al laboratorio
La muestra se envía a un laboratorio especializado, donde se realizan los análisis correspondientes para identificar marcadores asociados a diversas enfermedades. - Análisis y procesamiento
En el laboratorio, se utilizan técnicas avanzadas, como espectrometría de masas en tándem, para evaluar la presencia de anomalías metabólicas, hormonales o genéticas. - Entrega de resultados
Los resultados se entregan al pediatra o a los padres en un plazo de una a dos semanas. En casos de resultados anormales, el laboratorio o el médico contactan directamente a la familia para realizar pruebas confirmatorias.
Resultados del tamiz neonatal: ¿Qué significan?
Los resultados del tamiz neonatal se dividen en dos categorías principales:
- Resultados normales
Indican que no se detectaron marcadores asociados a las enfermedades evaluadas. Sin embargo, es importante recordar que el tamiz neonatal no descarta todas las enfermedades posibles, sino que se enfoca en aquellas con mayor prevalencia y gravedad. - Resultados anormales
Un resultado positivo no implica un diagnóstico definitivo, sino que señala la necesidad de realizar estudios confirmatorios. En estos casos, se recomienda repetir la prueba o llevar a cabo exámenes más específicos para confirmar o descartar la enfermedad sospechada.
Enfermedades más comunes que detecta el tamiz neonatal
El tamiz neonatal varía según las políticas de salud de cada región, pero generalmente incluye la detección de las siguientes enfermedades:
- Hipotiroidismo congénito
Esta afección ocurre cuando la glándula tiroides no produce suficientes hormonas, lo que puede afectar el desarrollo físico y cognitivo. El tratamiento temprano con hormonas tiroideas es altamente efectivo. - Fenilcetonuria
Un trastorno metabólico en el que el cuerpo no puede procesar correctamente el aminoácido fenilalanina. Sin tratamiento, puede provocar daño cerebral irreversible, pero una dieta estricta puede prevenir complicaciones. - Hiperplasia suprarrenal congénita
Un trastorno hormonal que afecta la producción de cortisol y aldosterona. El tratamiento incluye medicamentos que regulan los niveles hormonales. - Fibrosis quística
Esta enfermedad afecta principalmente los pulmones y el sistema digestivo debido a la acumulación de mucosidad espesa. El tratamiento incluye fisioterapia respiratoria y medicamentos específicos. - Deficiencia de biotinidasa
Una afección metabólica que impide al cuerpo reutilizar la biotina, una vitamina esencial. Con suplementos vitamínicos, los pacientes pueden llevar una vida normal. - Anemia falciforme
Un trastorno genético que afecta la forma de los glóbulos rojos, causando anemia y otros problemas circulatorios. El manejo incluye medicamentos, transfusiones y cuidados preventivos.
Interpretación de los resultados y pasos a seguir
Cuando los resultados del tamiz neonatal son anormales, es crucial actuar con rapidez. Los pasos recomendados incluyen:
- Consulta con el pediatra
El primer paso es acudir al pediatra, quien interpretará los resultados y explicará los pasos a seguir. Es fundamental resolver cualquier duda que tengan los padres. - Realización de pruebas confirmatorias
Dependiendo de la enfermedad sospechada, el médico puede ordenar pruebas adicionales, como análisis de sangre más específicos, estudios genéticos o pruebas metabólicas. - Inicio del tratamiento temprano
Si se confirma un diagnóstico, el tratamiento debe iniciarse lo antes posible. Muchas de las enfermedades detectadas por el tamiz neonatal tienen tratamientos efectivos que pueden prevenir complicaciones a largo plazo. - Seguimiento médico continuo
En caso de diagnóstico positivo, los niños requerirán un seguimiento médico regular para monitorear su progreso y ajustar el tratamiento según sea necesario.
Importancia del tamiz neonatal
El tamiz neonatal es una herramienta clave en la prevención de discapacidades y complicaciones graves en los recién nacidos. Gracias a su implementación, millones de niños en todo el mundo han podido recibir tratamiento oportuno para enfermedades que antes eran difíciles de diagnosticar en las primeras etapas de la vida.
Además, el tamiz neonatal promueve la equidad en salud, ya que permite detectar enfermedades en una etapa preclínica, sin importar el historial médico o las condiciones socioeconómicas de la familia. Su implementación es un ejemplo de cómo la medicina preventiva puede transformar vidas.
Análisis final
El tamiz neonatal no solo representa un avance significativo en la medicina preventiva, sino que también refleja el compromiso de las instituciones de salud con el bienestar de la infancia. La detección temprana de enfermedades congénitas y metabólicas brinda a los recién nacidos la oportunidad de tener un desarrollo saludable y pleno.
La colaboración entre padres, médicos y autoridades de salud es esencial para garantizar que todos los niños tengan acceso a esta prueba vital. Al comprender el procedimiento, los resultados y las implicaciones del tamiz neonatal, los padres pueden tomar decisiones informadas y responsables para proteger la salud de sus hijos.
- Recolección de la muestra
-
Beneficios y limitaciones de la resonancia magnética
SRC:SelfWritten
 La resonancia magnética (RM) se ha consolidado como una herramienta clave en el diagnóstico médico, proporcionando imágenes detalladas y no invasivas del interior del cuerpo. A pesar de sus notables beneficios, como la precisión de las imágenes, existen ciertas limitaciones que deben ser consideradas. Este artículo analizará los beneficios y limitaciones de la resonancia magnética, abordando aspectos como la precisión en las imágenes, el tiempo de realización y los costos, para proporcionar una visión completa de este procedimiento.
La resonancia magnética (RM) se ha consolidado como una herramienta clave en el diagnóstico médico, proporcionando imágenes detalladas y no invasivas del interior del cuerpo. A pesar de sus notables beneficios, como la precisión de las imágenes, existen ciertas limitaciones que deben ser consideradas. Este artículo analizará los beneficios y limitaciones de la resonancia magnética, abordando aspectos como la precisión en las imágenes, el tiempo de realización y los costos, para proporcionar una visión completa de este procedimiento.Beneficios de la resonancia magnética
La resonancia magnética es ampliamente reconocida por sus ventajas en el diagnóstico médico debido a su capacidad para ofrecer imágenes de alta resolución sin la necesidad de radiación ionizante, a diferencia de otras técnicas de imagen, como los rayos X o la tomografía computarizada (TC). A continuación, se presentan algunos de los principales beneficios de la resonancia magnética en el ámbito médico.
Precisión en las imágenes
Uno de los beneficios más destacados de la resonancia magnética es su capacidad para generar imágenes extremadamente detalladas y precisas. Esta técnica permite una visualización clara de los tejidos blandos del cuerpo, como los músculos, los ligamentos, los nervios y los órganos internos. La resonancia magnética es especialmente útil para diagnosticar afecciones en el cerebro, la médula espinal, el corazón y las articulaciones, áreas donde otras técnicas de imagen pueden no ofrecer la misma claridad.
Por ejemplo, en el caso de los trastornos neurológicos, la RM puede detectar lesiones en el cerebro y la médula espinal con un nivel de detalle que no se consigue con otras pruebas. Esto la convierte en una herramienta invaluable para el diagnóstico temprano de enfermedades como esclerosis múltiple, tumores cerebrales y enfermedades neurodegenerativas.
Diagnóstico no invasivo
A diferencia de otros procedimientos, como las biopsias, que requieren la extracción de muestras de tejido, la resonancia magnética es completamente no invasiva. Esto significa que el procedimiento no implica incisiones ni riesgos asociados con la extracción de muestras de tejido. La RM obtiene las imágenes a través de un potente campo magnético y ondas de radio, lo que minimiza el malestar del paciente y acelera el proceso de diagnóstico.
Seguimiento de enfermedades crónicas
La resonancia magnética también se utiliza para el seguimiento de enfermedades crónicas. Los pacientes con afecciones como el cáncer, las enfermedades cardiovasculares o las enfermedades musculoesqueléticas pueden someterse a resonancias magnéticas periódicas para monitorizar el progreso de la enfermedad y la respuesta al tratamiento. Esto permite a los médicos ajustar los planes de tratamiento de manera más precisa y en tiempo real, mejorando los resultados para los pacientes.
Ausencia de radiación ionizante
A diferencia de las radiografías y la tomografía computarizada, que utilizan radiación ionizante, la resonancia magnética no expone al paciente a este tipo de radiación. Esta característica la hace particularmente útil para aquellos que requieren múltiples estudios a lo largo del tiempo, como los pacientes con enfermedades crónicas o aquellos en seguimiento regular.
Limitaciones de la resonancia magnética
A pesar de los numerosos beneficios, la resonancia magnética también presenta ciertas limitaciones que deben ser consideradas tanto por los pacientes como por los profesionales de la salud.
Tiempo de realización
Una de las principales desventajas de la resonancia magnética es el tiempo que puede tomar realizar el examen. Dependiendo de la zona a estudiar, la resonancia magnética puede durar entre 30 minutos y más de una hora. Este tiempo prolongado puede resultar incómodo para algunos pacientes, especialmente aquellos que tienen dificultades para permanecer inmóviles o sufren de claustrofobia debido al espacio cerrado de la máquina.
En comparación con otros estudios, como las radiografías o las ecografías, que pueden realizarse en minutos, la resonancia magnética requiere más tiempo, lo que puede generar frustración en algunos pacientes y puede afectar la eficiencia en entornos de atención médica de alta demanda.
Costos elevados
Los costos de la resonancia magnética son significativamente más altos que los de otros estudios de diagnóstico por imágenes. El precio del procedimiento incluye tanto los costos del equipo especializado como los gastos asociados con la operación de la máquina y la interpretación de las imágenes. Esta limitación puede ser un obstáculo para algunos pacientes, especialmente en sistemas de salud con recursos limitados o en situaciones en las que el procedimiento no está cubierto por seguros médicos.
A pesar de la alta precisión y la calidad de las imágenes que proporciona la RM, los costos asociados con la resonancia magnética pueden hacer que no sea una opción accesible para todos los pacientes. En este contexto, la resonancia magnética puede ser vista como un estudio costoso en comparación con otras alternativas más asequibles.
Contraindicaciones para ciertos pacientes
La resonancia magnética, debido a su uso de un potente campo magnético, presenta contraindicaciones para ciertos pacientes. Aquellos que tienen implantes metálicos en el cuerpo, como marcapasos, prótesis o dispositivos auditivos, pueden no ser candidatos adecuados para este estudio, ya que el campo magnético podría interferir con los dispositivos y causar complicaciones graves.
Además, aunque existen máquinas de resonancia magnética más amplias y abiertas, las personas con claustrofobia o ansiedad severa pueden encontrar incómodo el proceso debido al espacio cerrado dentro del tubo. Si bien existen opciones de sedación y otras técnicas para ayudar a los pacientes a lidiar con estas sensaciones, la claustrofobia puede seguir siendo una limitación significativa para algunos.
Limitaciones en ciertas condiciones médicas
Aunque la resonancia magnética es muy eficaz para diagnosticar muchas enfermedades, no siempre es la mejor opción para todas las afecciones médicas. En algunas circunstancias, como en la detección de ciertos tipos de cálculos renales o en estudios de huesos densos, la RM no ofrece la misma efectividad que otras modalidades de imagen, como los rayos X o la tomografía computarizada. Esto significa que, en función del diagnóstico que se necesite, otras pruebas pueden ser más indicadas.
Pros y contras del estudio
Como cualquier procedimiento médico, la resonancia magnética tiene sus ventajas y desventajas. Entre los pros más destacados se incluyen su capacidad para producir imágenes de alta resolución sin radiación, su efectividad en el diagnóstico de enfermedades del sistema nervioso y musculoesquelético, y su uso no invasivo. Sin embargo, las limitaciones, como el tiempo de realización prolongado, el costo elevado, las contraindicaciones para algunos pacientes y su menor eficacia en ciertos casos, deben ser considerados cuidadosamente.
En resumen
La resonancia magnética es una herramienta diagnóstica avanzada que ofrece una serie de beneficios significativos, especialmente en términos de precisión de imágenes y la ausencia de radiación ionizante. Su capacidad para detectar diversas afecciones médicas con gran detalle ha revolucionado la medicina moderna, facilitando diagnósticos más rápidos y precisos. No obstante, también presenta limitaciones que deben tenerse en cuenta, como el tiempo requerido para realizar el examen, los costos asociados, las contraindicaciones en pacientes con dispositivos médicos implantados y su menor efectividad en ciertos tipos de diagnóstico.
Es fundamental que los profesionales de la salud evalúen cuidadosamente la necesidad de una resonancia magnética en función de la situación clínica de cada paciente, sopesando los beneficios y limitaciones de este procedimiento en comparación con otras alternativas disponibles. La resonancia magnética, cuando se utiliza adecuadamente, puede ser una herramienta invaluable para el diagnóstico y tratamiento de diversas condiciones médicas.
-
Avances en la Química Sanguínea: Tecnología y Precisión en 2025
SRC:SelfWritten
La química sanguínea es una herramienta fundamental en el diagnóstico médico y la evaluación del estado general de salud. Con el avance de la tecnología, los métodos de análisis han evolucionado, permitiendo resultados más precisos y rápidos. En 2025, la integración de innovaciones tecnológicas ha transformado este campo, mejorando tanto la detección de enfermedades como el seguimiento de tratamientos. Este artículo explora los avances más destacados en la química sanguínea, sus beneficios y cómo han revolucionado la práctica médica.
Tecnología Avanzada en la Química Sanguínea
La implementación de sistemas automatizados y equipos de última generación ha redefinido la química sanguínea. Las plataformas modernas permiten analizar múltiples parámetros simultáneamente, lo que aumenta la eficiencia y reduce los tiempos de espera.
- Espectrometría de masas en tandem (MS/MS): Esta técnica avanzada ofrece una mayor sensibilidad para detectar compuestos en niveles extremadamente bajos, como vitaminas y hormonas.
- Química seca: Utilizando pequeñas cantidades de reactivos, este método ha demostrado ser más rápido y menos invasivo para los pacientes.
- Biomarcadores específicos: En 2025, el análisis de biomarcadores ha ganado protagonismo al identificar con mayor precisión enfermedades como la diabetes tipo 2, insuficiencia renal y trastornos cardiovasculares.
Estas innovaciones no solo mejoran la precisión diagnóstica, sino que también optimizan los recursos en los laboratorios clínicos.
Impacto de la Inteligencia Artificial en el Diagnóstico
La inteligencia artificial (IA) ha ampliado el potencial de la química sanguínea al ofrecer análisis más detallados y predictivos. Los algoritmos de IA pueden interpretar datos complejos y generar informes personalizados para cada paciente, lo que facilita la toma de decisiones clínicas.
- Diagnóstico temprano: La IA identifica patrones sutiles en los resultados de las pruebas, ayudando a detectar enfermedades en etapas iniciales.
- Pronósticos personalizados: Los sistemas predictivos basados en IA permiten anticipar complicaciones y recomendar intervenciones específicas.
- Reducción de errores humanos: Al automatizar la interpretación de datos, se minimizan los errores que podrían afectar los diagnósticos.
Estos avances no solo benefician a los pacientes, sino que también optimizan la carga laboral de los profesionales de la salud.
Química Sanguínea y Medicina Personalizada
La medicina personalizada, centrada en las características únicas de cada individuo, ha cobrado relevancia en los últimos años. La química sanguínea juega un papel esencial en este enfoque, proporcionando datos específicos para diseñar tratamientos adaptados a las necesidades del paciente.
- Perfiles metabólicos: Analizar los niveles de glucosa, lípidos y proteínas permite entender cómo el cuerpo de cada persona responde a diferentes terapias.
- Monitoreo de tratamientos: Las pruebas frecuentes permiten ajustar medicamentos según la respuesta individual, evitando efectos secundarios.
- Evaluación genética: En combinación con pruebas genéticas, la química sanguínea ofrece información integral para tratamientos más efectivos.
La integración de estos datos fomenta un cuidado médico más efectivo y centrado en el paciente.
Beneficios de la Digitalización en Laboratorios Clínicos
La digitalización de los laboratorios ha mejorado significativamente los procesos de análisis en la química sanguínea. Los sistemas de información de laboratorio (LIS, por sus siglas en inglés) permiten gestionar grandes volúmenes de datos de manera eficiente.
- Resultados en tiempo real: Los pacientes y médicos pueden acceder a los resultados de manera inmediata a través de plataformas digitales.
- Interoperabilidad: La conexión entre laboratorios y sistemas hospitalarios asegura un flujo continuo de información, mejorando la coordinación del tratamiento.
- Almacenamiento seguro: Los datos se guardan en sistemas en la nube, garantizando la protección y el acceso futuro para análisis comparativos.
La digitalización también reduce costos operativos y acelera los tiempos de respuesta en el diagnóstico.
Retos Éticos y Consideraciones Futuras
A pesar de los avances tecnológicos, la química sanguínea enfrenta desafíos éticos y prácticos. Uno de los principales retos es garantizar la equidad en el acceso a estas tecnologías, especialmente en regiones con recursos limitados. Además, la privacidad de los datos médicos es una preocupación creciente, ya que la digitalización aumenta el riesgo de brechas de seguridad.
- Accesibilidad: Es crucial que los avances estén disponibles en todos los niveles de atención médica, desde hospitales hasta clínicas rurales.
- Regulaciones éticas: Se necesitan normativas claras para el manejo y almacenamiento de datos, protegiendo la confidencialidad del paciente.
- Capacitación profesional: Los laboratorios deben invertir en la formación continua de su personal para adaptarse a las nuevas tecnologías.
La solución de estos retos garantizará que los beneficios de la química sanguínea sigan impactando positivamente la salud global.
Análisis General del Tema
Los avances tecnológicos en la química sanguínea en 2025 han revolucionado la forma en que se diagnostican y monitorean las enfermedades. La incorporación de inteligencia artificial, biomarcadores específicos y sistemas digitalizados ha permitido resultados más precisos, rápidos y personalizados. Sin embargo, estos avances también plantean desafíos éticos y prácticos que deben abordarse para garantizar un acceso equitativo y seguro a estas innovaciones. En conjunto, estas transformaciones posicionan a la química sanguínea como un pilar fundamental en el cuidado de la salud moderna, con un impacto positivo tanto para pacientes como para profesionales médicos.
-
Química Sanguínea en Ayuno: ¿Por Qué Es Tan Importante?
SRC:SelfWritten
La química sanguínea es una herramienta diagnóstica fundamental en medicina, ya que permite evaluar el estado general de la salud y detectar diversas enfermedades. Para obtener resultados precisos y confiables, es frecuente que se solicite a los pacientes realizar ayuno antes de someterse a ciertas pruebas de química sanguínea. El ayuno previo es una recomendación clave que asegura que los parámetros medidos no se vean alterados por factores externos, como los alimentos consumidos recientemente. En este artículo, se explicará por qué se requiere ayuno para algunas pruebas, qué parámetros pueden verse afectados por la alimentación reciente y cómo realizar correctamente el ayuno para garantizar la precisión de los resultados.¿Por Qué se Solicita Ayuno para Ciertas Pruebas de Química Sanguínea?
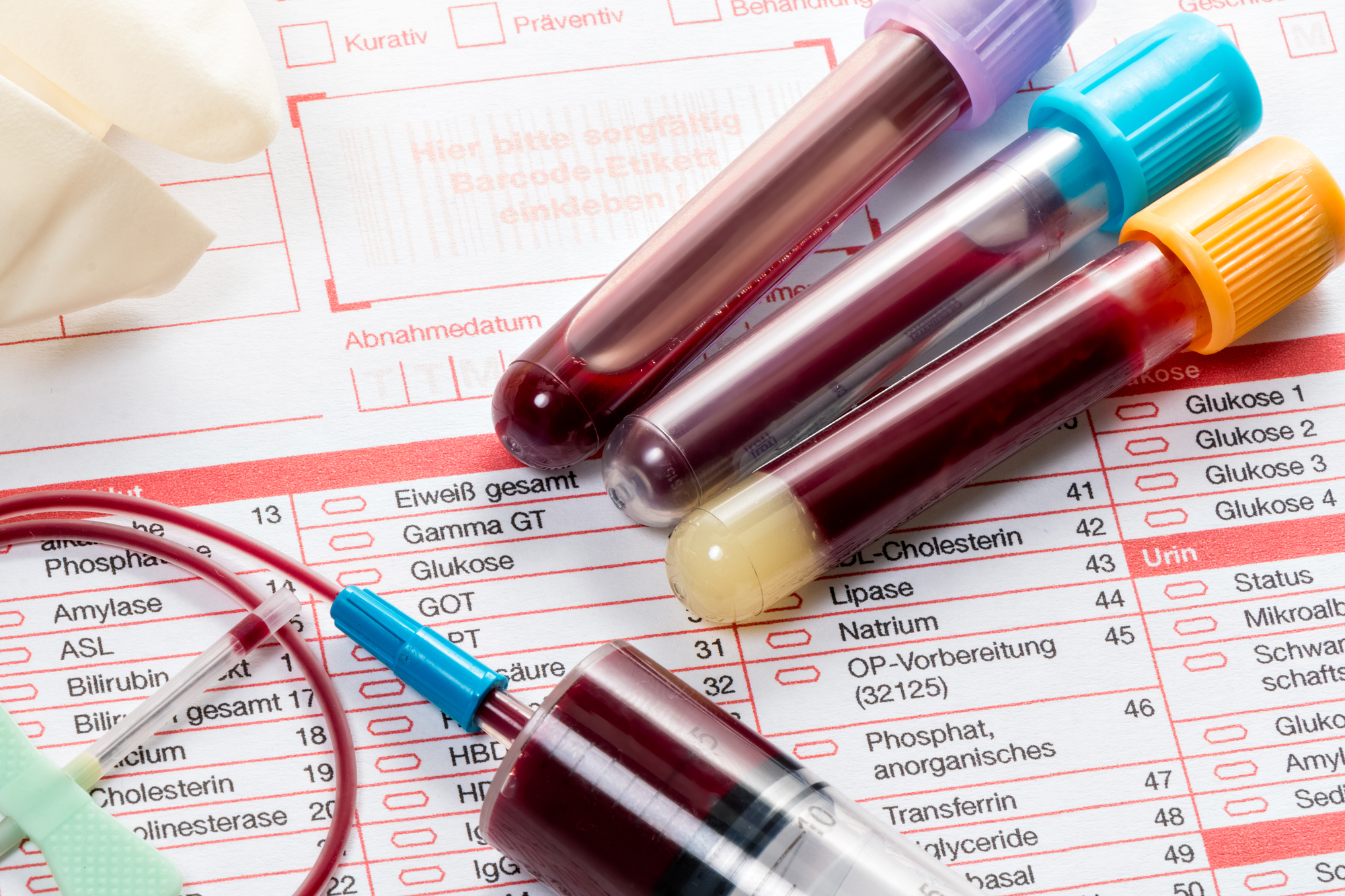 El ayuno previo a una prueba de química sanguínea tiene como objetivo eliminar la influencia de los alimentos en los resultados. Después de la ingesta de alimentos, el sistema digestivo comienza a procesar los nutrientes, lo que puede alterar temporalmente los niveles de varias sustancias en la sangre, como la glucosa, los lípidos y las enzimas hepáticas. Si estos parámetros no se estabilizan antes de la extracción de la muestra, los resultados podrían no reflejar el estado de salud del paciente en su estado basal, lo que podría llevar a diagnósticos erróneos o interpretaciones incorrectas.
El ayuno previo a una prueba de química sanguínea tiene como objetivo eliminar la influencia de los alimentos en los resultados. Después de la ingesta de alimentos, el sistema digestivo comienza a procesar los nutrientes, lo que puede alterar temporalmente los niveles de varias sustancias en la sangre, como la glucosa, los lípidos y las enzimas hepáticas. Si estos parámetros no se estabilizan antes de la extracción de la muestra, los resultados podrían no reflejar el estado de salud del paciente en su estado basal, lo que podría llevar a diagnósticos erróneos o interpretaciones incorrectas.El principal objetivo del ayuno es permitir que el cuerpo llegue a un equilibrio metabólico antes de realizar la prueba, evitando que las variaciones causadas por la digestión interfieran con los resultados. En algunos casos, especialmente para la evaluación de trastornos metabólicos como la diabetes, el ayuno es esencial para obtener mediciones precisas de la glucosa en sangre.
Parámetros Afectados por la Alimentación Reciente
La alimentación reciente puede tener un impacto significativo en una serie de parámetros sanguíneos, lo que subraya la importancia del ayuno antes de realizar la prueba de química sanguínea. A continuación, se detallan algunos de los principales parámetros que pueden verse alterados por la ingesta de alimentos:
1. Glucosa
El nivel de glucosa en sangre es uno de los parámetros más afectados por la alimentación reciente. Cuando se consume alimento, especialmente aquellos ricos en carbohidratos, el cuerpo aumenta la producción de insulina para regular el azúcar en sangre. Este proceso puede causar un aumento temporal de la glucosa en la sangre, lo que podría llevar a una interpretación errónea en los resultados si no se realiza el ayuno. En el caso de la diabetes, es crucial medir los niveles de glucosa en ayuno para obtener una medición precisa de la capacidad del cuerpo para regular el azúcar en sangre.
2. Lípidos
Los niveles de lípidos en sangre, como el colesterol y los triglicéridos, también pueden verse elevados después de una comida. Los triglicéridos, en particular, aumentan considerablemente después de consumir alimentos ricos en grasas. Este aumento temporal podría distorsionar los resultados, especialmente si se mide el colesterol LDL (lipoproteínas de baja densidad), conocido como el “colesterol malo”. Para obtener resultados consistentes y precisos en los análisis de lípidos, el ayuno de 8 a 12 horas es comúnmente recomendado.
3. Enzimas Hepáticas
Las enzimas hepáticas, como la ALT (alanina aminotransferasa) y la AST (aspartato aminotransferasa), pueden mostrar variaciones leves después de la ingesta de alimentos, particularmente aquellos que son grasos o difíciles de digerir. Aunque los cambios en estos niveles no siempre son significativos, es recomendable que los pacientes realicen ayuno para evitar posibles alteraciones que puedan enmascarar problemas hepáticos subyacentes.
4. Electrolitos
El consumo de alimentos también puede influir en los niveles de electrolitos en la sangre, como el sodio, el potasio y el cloro. En general, estos cambios son menores, pero pueden ser más notorios en personas con trastornos metabólicos o enfermedades renales. El ayuno asegura que los resultados sean más precisos al reflejar los niveles basales de estos minerales, fundamentales para el funcionamiento celular y la regulación del equilibrio hídrico del cuerpo.
5. Proteínas Totales y Albúmina
La cantidad de proteínas en la sangre, incluidas la albúmina y las globulinas, puede verse afectada por la ingesta reciente de alimentos. Aunque las variaciones no son tan pronunciadas como en otros parámetros, un análisis en ayuno proporciona una medición más precisa del estado nutricional del paciente y del funcionamiento del hígado.
Consejos para Cumplir Adecuadamente con el Ayuno
Cumplir con el ayuno de manera adecuada es crucial para obtener resultados confiables en las pruebas de química sanguínea. Aquí se ofrecen algunos consejos prácticos para asegurar que el proceso se realice correctamente:
1. Duración del Ayuno
Generalmente, se recomienda un ayuno de 8 a 12 horas antes de realizar una prueba de química sanguínea. Durante este período, es importante evitar comer o beber alimentos que puedan alterar los resultados. El ayuno prolongado de más de 12 horas no suele ser necesario, salvo en casos específicos indicados por el médico.
2. Hidratación
Aunque se debe evitar el consumo de alimentos, el agua es generalmente permitida durante el ayuno. Mantenerse bien hidratado es esencial para asegurar que la extracción de sangre sea más fácil y para evitar la deshidratación, que podría afectar algunos resultados, como la concentración de electrolitos. Sin embargo, se debe evitar el consumo de bebidas como café, té, jugos, refrescos o cualquier bebida que contenga calorías, ya que podrían interferir con los resultados.
3. Evitar el Alcohol y Medicamentos No Recetados
Es fundamental evitar el consumo de alcohol en las 24 horas previas al análisis de química sanguínea, ya que puede alterar diversos parámetros sanguíneos, como las enzimas hepáticas. Además, si se está tomando algún medicamento no recetado o suplementos, es importante informar al médico, ya que algunos de estos productos pueden interferir con los resultados de las pruebas.
4. No Realizar Ejercicio Intenso Antes de la Prueba
El ejercicio intenso puede afectar ciertos parámetros sanguíneos, como los niveles de creatina quinasa (CK) y otros indicadores de la función muscular. Es recomendable evitar cualquier actividad física extenuante en las 24 horas previas al análisis de sangre para no alterar los resultados.
5. Consultar con el Médico si Hay Dudas
Si el paciente tiene alguna duda sobre los requisitos del ayuno o si está tomando medicamentos específicos, es importante consultar con el médico antes de realizar la prueba. El cumplimiento adecuado de las instrucciones proporcionadas por el profesional de salud asegura resultados más precisos y una mejor interpretación de los mismos.
Análisis Final
El ayuno previo a una prueba de química sanguínea es esencial para garantizar la precisión de los resultados y evitar alteraciones causadas por la ingesta de alimentos. Algunos de los parámetros más afectados por la alimentación reciente incluyen los niveles de glucosa, lípidos, enzimas hepáticas, electrolitos y proteínas. Al seguir las recomendaciones de ayuno, los pacientes pueden contribuir a obtener mediciones más confiables y, por lo tanto, a un diagnóstico más preciso de su estado de salud. Cumplir con los requisitos de ayuno, como mantener una hidratación adecuada, evitar el alcohol y el ejercicio intenso, y consultar con el médico cuando sea necesario, es crucial para obtener los mejores resultados en las pruebas de química sanguínea.
-
Pruebas COVID-19: Tipos, Procedimientos y Recomendaciones
SRC:SelfWritten
La detección temprana del COVID-19 sigue siendo fundamental para frenar la propagación del virus. Desde el inicio de la pandemia, las pruebas diagnósticas han desempeñado un papel clave en la identificación de casos y el control de brotes. En este artículo se abordan los principales tipos de pruebas COVID-19, cómo se realizan y las recomendaciones clave para su correcta aplicación.Tipos de pruebas COVID-19
Actualmente, las pruebas diagnósticas se clasifican en dos grandes categorías: aquellas que detectan la presencia activa del virus y las que identifican la respuesta inmunológica del organismo tras la exposición al SARS-CoV-2.
Pruebas que detectan infecciones activas
Las pruebas de este grupo identifican la presencia del virus en el organismo. Son esenciales para diagnosticar infecciones actuales y prevenir contagios.
Prueba PCR
La prueba PCR (Reacción en Cadena de la Polimerasa) es considerada el estándar de oro para detectar COVID-19. Este método analiza el material genético del virus presente en una muestra, usualmente recolectada mediante un hisopo nasofaríngeo o nasal. Su alta sensibilidad permite detectar incluso cantidades mínimas del virus, lo que la hace ideal para confirmar casos sospechosos.
Prueba de antígenos
La prueba de antígenos identifica proteínas específicas del virus, conocidas como antígenos. Este procedimiento es más rápido que la PCR, ya que los resultados están disponibles en menos de una hora. Sin embargo, su sensibilidad es menor, especialmente en personas asintomáticas o con baja carga viral, lo que puede generar falsos negativos en ciertos casos.
Pruebas que detectan respuesta inmunológica
Estas pruebas evalúan la presencia de anticuerpos producidos por el sistema inmunológico tras la exposición al virus. Aunque no son útiles para diagnosticar infecciones activas, aportan información valiosa sobre infecciones previas.
Prueba de anticuerpos
La prueba de anticuerpos se realiza mediante una muestra de sangre y detecta inmunoglobulinas como IgM e IgG. Los anticuerpos IgM indican una infección reciente, mientras que los IgG sugieren exposición previa al virus. Este tipo de prueba es comúnmente utilizada en estudios epidemiológicos para evaluar el alcance de la pandemia en comunidades específicas.
Procedimientos de recolección de muestras
El método de recolección varía según el tipo de prueba. Aunque los procedimientos están diseñados para ser seguros y eficaces, pueden generar cierta incomodidad para los pacientes.
Hisopado nasofaríngeo
Este es el procedimiento más común para las pruebas PCR y de antígenos. Un hisopo largo y delgado se introduce en la nariz hasta llegar a la nasofaringe, donde se recolecta la muestra. Aunque el procedimiento puede causar molestias leves, como lagrimeo o sensación de cosquilleo, es rápido y generalmente bien tolerado.
Hisopado nasal
Para pruebas rápidas o en casos donde el hisopado nasofaríngeo no sea viable, se utiliza un hisopo para recolectar una muestra menos profunda en la cavidad nasal. Este procedimiento es menos invasivo y resulta más cómodo, especialmente para niños y personas mayores.
Muestras de saliva
Algunos laboratorios emplean pruebas basadas en saliva, en las que el paciente escupe en un recipiente estéril. Este método es no invasivo, lo que lo convierte en una opción ideal para poblaciones vulnerables. Sin embargo, su uso puede estar limitado por regulaciones locales y requisitos específicos.
Muestras de sangre
Las pruebas de anticuerpos requieren la extracción de una pequeña cantidad de sangre, ya sea mediante un pinchazo en el dedo o una punción venosa. Este procedimiento es rápido y seguro, aunque puede causar ligeras molestias para quienes temen a las agujas.
Tiempos de resultados y su interpretación
El tiempo para obtener resultados depende del tipo de prueba y del laboratorio que realice el análisis.
Resultados rápidos
Las pruebas de antígenos ofrecen resultados en menos de 30 minutos, lo que las hace ideales para situaciones de emergencia o tamizajes masivos. Sin embargo, su menor sensibilidad implica que los resultados negativos deben interpretarse con precaución, especialmente en personas sintomáticas.
Resultados de pruebas PCR
Las pruebas PCR requieren más tiempo, con resultados que suelen estar disponibles entre 24 y 72 horas. Aunque son más tardadas, su alta precisión las convierte en la opción preferida para confirmar diagnósticos.
Resultados de pruebas de anticuerpos
Las pruebas de anticuerpos generalmente tardan entre 24 y 48 horas en procesarse. Los resultados indican si el paciente ha estado expuesto al virus, pero no confirman una infección activa.
Recomendaciones para la realización de pruebas
Para garantizar la fiabilidad de los resultados y reducir el riesgo de transmisión durante el proceso, es importante seguir ciertas recomendaciones.
Elegir el momento adecuado
El momento en que se realiza la prueba influye significativamente en su precisión. Las pruebas PCR y de antígenos son más eficaces durante los primeros días de síntomas, cuando la carga viral es más alta. En cambio, las pruebas de anticuerpos deben realizarse al menos 10 días después de la exposición al virus para asegurar la detección de la respuesta inmunológica.
Seleccionar un laboratorio acreditado
Es fundamental acudir a laboratorios certificados para garantizar que los resultados sean válidos y confiables. Además, muchos países exigen que las pruebas utilizadas para viajar sean realizadas en centros reconocidos.
Tomar precauciones durante el proceso
 Si se sospecha de una infección activa, es importante seguir las medidas sanitarias al asistir a un laboratorio, como usar mascarilla, mantener el distanciamiento social y evitar el contacto con superficies.
Si se sospecha de una infección activa, es importante seguir las medidas sanitarias al asistir a un laboratorio, como usar mascarilla, mantener el distanciamiento social y evitar el contacto con superficies.Reflexión final
Las pruebas COVID-19 son una herramienta crucial en la lucha contra la pandemia, permitiendo la detección temprana de casos y la evaluación de la inmunidad en la población. Cada tipo de prueba tiene características únicas que las hacen adecuadas para diferentes propósitos, desde la identificación de infecciones activas hasta el monitoreo de exposiciones previas.
Entender los procedimientos, los tiempos de resultados y las recomendaciones asociadas permite a las personas tomar decisiones informadas y garantizar diagnósticos confiables. Además, elegir el momento adecuado y acudir a laboratorios certificados contribuye a la eficacia de estas herramientas diagnósticas.
En un contexto donde la prevención sigue siendo clave para controlar el virus, las pruebas diagnósticas no solo protegen la salud individual, sino también la de las comunidades, ayudando a reducir la propagación y a gestionar la pandemia de manera más efectiva.
-
El Rol de la Prueba del VIH en la Prevención de Nuevas Infecciones
SRC:SelfWritten
La prueba de detección del VIH desempeña un papel esencial en la prevención de nuevas infecciones, siendo una herramienta clave para el control de la epidemia global. Su impacto va más allá del diagnóstico individual, ya que contribuye a la protección de comunidades enteras al reducir significativamente la transmisión del virus. Este artículo explora cómo la prueba del VIH facilita el diagnóstico temprano, promueve el tratamiento como prevención (TasP), ayuda a minimizar el riesgo en parejas serodiscordantes y potencia la eficacia de las campañas de concienciación.Diagnóstico temprano y tratamiento como prevención (TasP)
El diagnóstico temprano del VIH es el primer paso para implementar estrategias efectivas de prevención. Al conocer su estado serológico, las personas infectadas pueden iniciar un tratamiento antirretroviral (TAR) de manera inmediata, lo que tiene múltiples beneficios tanto a nivel individual como colectivo.
El tratamiento como prevención, conocido como TasP por sus siglas en inglés (Treatment as Prevention), se basa en la capacidad del TAR de reducir la carga viral del VIH a niveles indetectables. Según estudios clínicos, cuando una persona con VIH mantiene una carga viral indetectable, no puede transmitir el virus a sus parejas sexuales. Esto subraya la importancia de realizarse la prueba del VIH, ya que permite identificar y tratar a las personas infectadas antes de que puedan transmitir el virus.
Además, un diagnóstico temprano combinado con el tratamiento adecuado mejora significativamente la calidad de vida de las personas con VIH. Al reducir la progresión del virus, se minimizan las complicaciones de salud y se aumenta la esperanza de vida. Este enfoque no solo beneficia al individuo, sino que también contribuye a los esfuerzos globales para frenar la propagación del VIH.
Reducción de la transmisión en parejas serodiscordantes
Las parejas serodiscordantes, en las que uno de los miembros vive con VIH y el otro no, enfrentan desafíos particulares en términos de prevención. La prueba del VIH es fundamental para identificar la serodiscordancia y desarrollar estrategias efectivas para minimizar el riesgo de transmisión.
En estas parejas, el inicio del TAR para la persona con VIH es una medida clave para reducir el riesgo. Como se mencionó anteriormente, mantener una carga viral indetectable elimina la posibilidad de transmitir el virus. Este hecho, respaldado por estudios como HPTN 052 y PARTNER, ha transformado la manera en que las parejas serodiscordantes abordan su vida sexual y emocional.
Adicionalmente, las parejas serodiscordantes pueden beneficiarse de otras herramientas preventivas, como el uso constante de preservativos y la profilaxis preexposición (PrEP) para el miembro no infectado. Estas medidas, combinadas con el seguimiento médico regular, ofrecen una protección adicional y fortalecen la relación al disminuir el miedo asociado a la transmisión del virus.
Campañas de concienciación y su impacto
Las campañas de concienciación sobre la prueba del VIH tienen un impacto significativo en la prevención de nuevas infecciones. Estas iniciativas buscan educar a la población sobre la importancia de realizarse la prueba, promover prácticas sexuales seguras y reducir el estigma asociado al VIH.
Uno de los mayores desafíos en la prevención del VIH es el desconocimiento del estado serológico. Según la Organización Mundial de la Salud (OMS), una proporción considerable de personas que viven con VIH no saben que están infectadas. Esto aumenta el riesgo de transmisión involuntaria y retrasa el acceso al tratamiento. Las campañas de concienciación, al enfatizar la importancia de la prueba, ayudan a cerrar esta brecha y a fomentar un diagnóstico más temprano.
Estas campañas también desempeñan un papel crucial en la normalización de la prueba del VIH, reduciendo el estigma que rodea a esta enfermedad. Al crear un entorno donde las personas se sientan cómodas hablando abiertamente sobre el VIH y accediendo a pruebas de detección, se fomenta una cultura de prevención y cuidado colectivo.
Un ejemplo exitoso de estas iniciativas es el Día Mundial del Sida, celebrado cada 1 de diciembre. Este evento global no solo promueve la prueba del VIH, sino que también destaca los avances en el tratamiento y los derechos de las personas que viven con el virus. A través de actividades educativas, pruebas gratuitas y campañas en medios de comunicación, este tipo de esfuerzos generan un impacto positivo en la lucha contra el VIH.
Reflexión final
La prueba del VIH es una herramienta esencial en la prevención de nuevas infecciones, ya que permite identificar y tratar a las personas infectadas, reduciendo así la propagación del virus. Estrategias como el tratamiento como prevención (TasP) y las medidas específicas para parejas serodiscordantes destacan la importancia de un diagnóstico temprano y un manejo adecuado del VIH.
Además, las campañas de concienciación contribuyen a derribar barreras sociales y a fomentar una cultura de prevención basada en el conocimiento y la responsabilidad compartida. La combinación de estas estrategias refuerza la idea de que la lucha contra el VIH es una tarea colectiva, donde el acceso a la prueba es el punto de partida hacia un futuro libre de nuevas infecciones.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
