-
Pruebas de VIH Caseras: Ventajas, Desventajas y Recomendaciones
SRC:SelfWritten
Las pruebas caseras de VIH representan un avance significativo en la detección temprana del Virus de la Inmunodeficiencia Humana. Estas herramientas permiten a las personas conocer su estado serológico desde la privacidad de su hogar, facilitando el acceso al diagnóstico y reduciendo las barreras asociadas al estigma. En este artículo, exploraremos cómo funcionan estas pruebas, su precisión y limitaciones, así como las recomendaciones sobre qué hacer ante un resultado positivo o dudoso.
Cómo funcionan las pruebas caseras de VIH y dónde conseguirlas
 Las pruebas caseras de VIH están diseñadas para detectar anticuerpos contra el virus en la sangre o en fluidos orales. Funcionan de manera similar a las pruebas rápidas realizadas en entornos clínicos, pero están adaptadas para que cualquier persona pueda utilizarlas sin necesidad de experiencia médica.
Las pruebas caseras de VIH están diseñadas para detectar anticuerpos contra el virus en la sangre o en fluidos orales. Funcionan de manera similar a las pruebas rápidas realizadas en entornos clínicos, pero están adaptadas para que cualquier persona pueda utilizarlas sin necesidad de experiencia médica.Existen dos tipos principales de pruebas caseras:
- Pruebas de autodiagnóstico: Estas pruebas permiten al usuario realizar todo el procedimiento en casa y obtener el resultado en unos 20 a 30 minutos. El kit suele incluir un dispositivo para recoger la muestra (generalmente una gota de sangre o fluido oral), un reactivo químico y un indicador visual que muestra el resultado.
- Pruebas de autoevaluación con envío al laboratorio: En este caso, el usuario toma la muestra en casa, pero debe enviarla a un laboratorio para su análisis. Los resultados se entregan posteriormente, ya sea en línea o por teléfono.
Estas pruebas están disponibles en farmacias, sitios web especializados y programas de salud pública en algunos países. Es fundamental adquirirlas en establecimientos confiables para garantizar que cumplan con los estándares de calidad y seguridad aprobados por las autoridades sanitarias.
Precisión y limitaciones de las pruebas caseras de VIH
La precisión de las pruebas caseras de VIH depende de factores como la calidad del producto y la correcta realización del procedimiento. En general, estas pruebas tienen altos niveles de sensibilidad y especificidad, superando el 99% en la mayoría de los casos. Sin embargo, presentan ciertas limitaciones que es importante tener en cuenta:
- Período de ventana: Las pruebas caseras no detectan el virus en sí, sino los anticuerpos que el sistema inmunológico produce en respuesta a la infección. Estos anticuerpos pueden tardar entre 3 y 12 semanas en aparecer, lo que significa que una prueba realizada demasiado pronto después de la exposición puede dar un falso negativo.
- Error humano: La precisión del resultado depende de que el usuario siga correctamente las instrucciones del kit. Errores como tomar una muestra insuficiente, no aplicar el reactivo adecuadamente o interpretar mal el indicador pueden afectar la fiabilidad del examen.
- Resultados dudosos o indeterminados: En ocasiones, el resultado puede no ser claro, lo que requiere la realización de pruebas adicionales en un entorno clínico.
- Falsos negativos y falsos positivos: Aunque poco frecuentes, estos casos pueden ocurrir y subrayan la importancia de confirmar los resultados mediante pruebas de laboratorio.
A pesar de estas limitaciones, las pruebas caseras son una herramienta valiosa para la detección temprana del VIH, especialmente en personas que podrían no acceder fácilmente a servicios de salud convencionales.
Ventajas y desventajas de las pruebas caseras de VIH
Ventajas
- Privacidad y conveniencia: Las pruebas caseras permiten a las personas realizar el examen en un entorno privado y en el momento que les resulte más cómodo, eliminando la necesidad de acudir a una clínica.
- Acceso rápido a los resultados: Los resultados están disponibles en cuestión de minutos, lo que facilita la toma de decisiones inmediatas.
- Facilitan la detección temprana: Al ser accesibles y fáciles de usar, fomentan que más personas se realicen la prueba, lo que contribuye a la prevención y al tratamiento oportuno.
- Reducción del estigma: Al no requerir interacción directa con personal médico, disminuyen las barreras asociadas al temor o la vergüenza.
Desventajas
- Limitaciones en la precisión: Como se mencionó anteriormente, factores como el período de ventana y el error humano pueden afectar los resultados.
- Falta de asesoramiento inmediato: A diferencia de las pruebas realizadas en clínicas, las caseras no incluyen la orientación profesional necesaria para manejar los resultados.
- No sustituyen la atención médica: Aunque son útiles como herramienta inicial, las pruebas caseras no reemplazan la necesidad de confirmar los resultados en un laboratorio y recibir atención médica adecuada.
¿Qué hacer si el resultado es positivo o dudoso?
Un resultado positivo en una prueba casera de VIH puede ser abrumador, pero es importante recordar que este diagnóstico inicial debe confirmarse mediante pruebas adicionales. A continuación, se presentan recomendaciones sobre los pasos a seguir:
- Mantener la calma: Recibir un resultado positivo puede generar miedo o ansiedad, pero es esencial evitar tomar decisiones precipitadas. El VIH es una enfermedad manejable con el tratamiento adecuado.
- Confirmar el resultado: Acudir a un centro de salud para realizar pruebas confirmatorias, como el ensayo de inmunoensayo enzimático (ELISA) o pruebas moleculares, es fundamental para obtener un diagnóstico definitivo.
- Buscar orientación profesional: La consejería psicológica y médica es esencial para entender el resultado, explorar las opciones de tratamiento y planificar los siguientes pasos.
- Evitar comportamientos de riesgo: Hasta que se confirme el diagnóstico, es importante tomar precauciones para prevenir la transmisión del virus a otras personas.
- En caso de resultados dudosos: Si el resultado no es claro, se recomienda repetir la prueba con un nuevo kit o acudir a una clínica para realizar un examen más preciso.
Análisis sobre las pruebas caseras de VIH
Las pruebas caseras de VIH representan un avance significativo en el acceso al diagnóstico temprano, al ofrecer una opción privada, rápida y accesible para las personas que deseen conocer su estado serológico. Sin embargo, es importante comprender tanto sus ventajas como sus limitaciones para utilizarlas de manera responsable y efectiva.
Si bien estas pruebas son altamente precisas, no deben considerarse un sustituto de la atención médica profesional. Los resultados positivos o dudosos deben confirmarse mediante pruebas en entornos clínicos, donde también se puede recibir el asesoramiento necesario para manejar el diagnóstico. Además, el uso adecuado de estas pruebas puede desempeñar un papel clave en la prevención de la transmisión del VIH y en la reducción del estigma asociado a esta enfermedad.
La promoción de las pruebas caseras, junto con una mayor educación sobre su correcto uso y seguimiento, contribuye significativamente a los esfuerzos globales por combatir el VIH y mejorar la calidad de vida de quienes viven con el virus. Este enfoque integrado, que combina accesibilidad, precisión y atención profesional, es esencial para avanzar hacia una sociedad más saludable e informada.
-
Preparación para un Perfil Tiroideo: Consejos para Resultados Precisos
SRC:SelfWritten
El perfil tiroideo es un análisis fundamental para evaluar la función de la glándula tiroides y diagnosticar posibles trastornos hormonales. Para obtener resultados precisos y confiables, es esencial seguir ciertos pasos previos a la realización del examen. En este artículo, abordaremos los requisitos necesarios, los factores que pueden influir en los resultados y los consejos más útiles para garantizar mediciones exactas.
Requisitos previos para realizar la prueba
Antes de realizar un perfil tiroideo, es importante cumplir con ciertas indicaciones médicas que garantizan la precisión de los resultados. Este análisis mide parámetros clave como la TSH, T3, T4 y, en algunos casos, anticuerpos específicos, lo que requiere condiciones óptimas para evitar alteraciones en los valores.
Ayuno antes del análisis
Aunque no siempre es estrictamente necesario, muchos laboratorios recomiendan realizar el perfil tiroideo en ayunas. El consumo de alimentos puede influir indirectamente en las mediciones al alterar los niveles de glucosa o lípidos en sangre, lo que podría interferir con la calidad de las muestras. Por lo general, se sugiere un ayuno de 8 a 12 horas antes del examen.
Medicamentos y su impacto en los resultados
Algunos medicamentos pueden modificar los niveles hormonales y afectar los resultados del perfil tiroideo. Por ejemplo, el uso de levotiroxina, antitiroideos, anticonceptivos orales y ciertos corticosteroides debe ser informado al médico antes del análisis. En muchos casos, se solicita suspender estos fármacos temporalmente bajo supervisión médica para evitar interferencias en las mediciones.
Elección del horario para el análisis
El momento del día en que se realiza la prueba también puede influir en los resultados. Las concentraciones de TSH suelen ser más altas durante las primeras horas de la mañana y disminuir progresivamente a lo largo del día. Por esta razón, los especialistas suelen recomendar programar el análisis temprano, preferiblemente entre las 7 y las 10 de la mañana, para obtener una medición más representativa.
Factores que pueden influir en los resultados
Los resultados del perfil tiroideo pueden ser afectados por una variedad de factores externos e internos. Reconocer estas variables ayuda a minimizar el riesgo de interpretaciones erróneas y facilita un diagnóstico más preciso.
Estrés y su efecto hormonal
El estrés físico y emocional puede alterar significativamente los niveles de hormonas tiroideas. Situaciones de estrés agudo generan un aumento en la liberación de cortisol, lo que puede interferir con la secreción de TSH y, en consecuencia, modificar los niveles de T3 y T4.
Alteraciones en la dieta
La dieta desempeña un papel crucial en la salud tiroidea, especialmente en lo relacionado con el consumo de yodo. Una deficiencia o exceso de yodo puede provocar resultados anormales en el perfil tiroideo, lo que podría reflejar estados de hipotiroidismo o hipertiroidismo.
Enfermedades y condiciones subyacentes
Enfermedades autoinmunes, infecciones recientes o condiciones inflamatorias pueden influir en los valores del perfil tiroideo. Por ejemplo, patologías como la tiroiditis de Hashimoto o la enfermedad de Graves suelen acompañarse de alteraciones significativas en los niveles hormonales y la presencia de anticuerpos específicos.
Ciclo menstrual y embarazo
En las mujeres, las fluctuaciones hormonales relacionadas con el ciclo menstrual y el embarazo pueden tener un impacto notable en los niveles tiroideos. Durante el embarazo, especialmente en el primer trimestre, es común observar una disminución transitoria de la TSH debido al aumento de la hCG, lo que debe considerarse al interpretar los resultados.
Consejos para obtener mediciones más precisas
Existen medidas prácticas que los pacientes pueden tomar para garantizar resultados más exactos en el perfil tiroideo. Estas recomendaciones ayudan a minimizar la influencia de factores externos y aseguran la validez del análisis.
Comunicación con el médico
Informar al médico sobre el uso de medicamentos, suplementos y cualquier condición médica previa es fundamental antes de realizar el análisis. Esto permite al especialista interpretar los resultados en el contexto adecuado y realizar ajustes si es necesario.
Mantener una rutina estable
Evitar cambios drásticos en la dieta o el estilo de vida en los días previos al análisis puede reducir el riesgo de alteraciones en los resultados. Es recomendable mantener una ingesta equilibrada de nutrientes y evitar el consumo excesivo de alimentos ricos en yodo, como el pescado, los mariscos y las algas.
Evitar el ejercicio intenso
 El ejercicio físico intenso antes del análisis puede afectar los niveles hormonales, especialmente los de cortisol y TSH. Por ello, se sugiere evitar actividades físicas extenuantes durante las 24 horas previas al estudio.
El ejercicio físico intenso antes del análisis puede afectar los niveles hormonales, especialmente los de cortisol y TSH. Por ello, se sugiere evitar actividades físicas extenuantes durante las 24 horas previas al estudio.Controlar el estrés
Practicar técnicas de relajación, como la meditación o la respiración profunda, puede ayudar a reducir los niveles de estrés antes del análisis. Esto es especialmente relevante para las personas que tienden a experimentar ansiedad en situaciones médicas.
Seguir las indicaciones del laboratorio
Cada laboratorio puede tener protocolos específicos para la recolección de muestras, como el uso de ropa adecuada o evitar la aplicación de cremas en el área de extracción. Seguir estas instrucciones es clave para garantizar una toma de muestra eficiente.
Reflexión final
La preparación adecuada para un perfil tiroideo es esencial para obtener resultados precisos y confiables que permitan un diagnóstico certero. Cumplir con los requisitos previos, como el ayuno, la suspensión controlada de medicamentos y la elección de un horario adecuado, son pasos fundamentales para minimizar la influencia de factores externos. Asimismo, identificar y manejar variables como el estrés, la dieta y las condiciones subyacentes contribuye a evitar interpretaciones erróneas.
El perfil tiroideo no solo es una herramienta valiosa para diagnosticar trastornos tiroideos, sino también un indicador importante de salud general. Por ello, es indispensable que los pacientes sigan las recomendaciones médicas y colaboren activamente en su preparación para garantizar el éxito del procedimiento.
-
¿Por qué Es Fundamental Realizarse un Papanicolaou Aunque No Haya Síntomas?
SRC:SelfWritten
El examen de Papanicolaou, también conocido como prueba de Pap, es una de las herramientas más efectivas en la prevención del cáncer cervicouterino. A pesar de que muchas mujeres no experimentan síntomas evidentes de problemas en el cuello uterino, la realización periódica de esta prueba es fundamental para la detección temprana de lesiones precancerosas y otras anomalías. Este artículo explora la importancia de realizarse un Papanicolaou, incluso cuando no haya síntomas visibles, y cómo esta práctica salva vidas al permitir la detección precoz de enfermedades graves.¿Cómo detecta el Papanicolaou lesiones precancerosas asintomáticas?
 El cáncer cervicouterino, al igual que muchas otras formas de cáncer, es una enfermedad que se desarrolla lentamente. La mayoría de las lesiones precancerosas en el cuello uterino no producen síntomas evidentes en sus primeras etapas. Por esta razón, las mujeres que no presentan síntomas pueden no ser conscientes de que tienen células anormales en su cuello uterino. A través del examen de Papanicolaou, es posible identificar estas células de forma temprana, antes de que se conviertan en un cáncer invasivo.
El cáncer cervicouterino, al igual que muchas otras formas de cáncer, es una enfermedad que se desarrolla lentamente. La mayoría de las lesiones precancerosas en el cuello uterino no producen síntomas evidentes en sus primeras etapas. Por esta razón, las mujeres que no presentan síntomas pueden no ser conscientes de que tienen células anormales en su cuello uterino. A través del examen de Papanicolaou, es posible identificar estas células de forma temprana, antes de que se conviertan en un cáncer invasivo.El Papanicolaou funciona al tomar una muestra de células del cuello uterino durante una visita ginecológica. Estas células se examinan en un laboratorio para detectar alteraciones que podrían indicar la presencia de infecciones por el virus del papiloma humano (VPH) o células precancerosas. La detección de estas anormalidades es esencial para prevenir el cáncer cervicouterino, ya que, en su mayoría, el cáncer de cuello uterino se desarrolla a partir de lesiones precancerosas causadas por infecciones persistentes de VPH.
En mujeres jóvenes y de mediana edad, el Papanicolaou puede detectar cambios celulares que indican una posible evolución hacia el cáncer. Sin embargo, muchas de estas alteraciones no causan síntomas inmediatos, lo que resalta la importancia de realizarse la prueba, incluso en ausencia de signos clínicos. Además, un seguimiento regular de los resultados del Papanicolaou puede permitir que se tomen decisiones informadas sobre intervenciones tempranas, lo que puede evitar que las células anormales se conviertan en cáncer cervicouterino.
La relación entre el VPH y el cáncer cervicouterino
El VPH es el principal factor de riesgo para el desarrollo de cáncer cervicouterino. Aunque la mayoría de las infecciones por VPH son eliminadas por el sistema inmunológico sin causar daño, algunas infecciones persistentes pueden provocar cambios anormales en las células del cuello uterino, lo que lleva a lesiones precancerosas y, en algunos casos, al cáncer. Lo preocupante es que estas infecciones no siempre causan síntomas evidentes. Las mujeres pueden estar infectadas con el VPH y desarrollar lesiones precancerosas sin notar ninguna alteración en su salud.
La realización regular de un Papanicolaou permite detectar infecciones persistentes de VPH, incluso cuando no hay síntomas. Cuando se detecta una infección por VPH de alto riesgo, se puede hacer un seguimiento cercano para monitorear el desarrollo de lesiones precancerosas. Esto ofrece la posibilidad de tratar las lesiones en su fase inicial, evitando así que se conviertan en cáncer cervicouterino.
Testimonios y casos reales de detección temprana
Muchos testimonios de mujeres que se han beneficiado de la detección temprana mediante el Papanicolaou destacan cómo este examen les permitió evitar un diagnóstico de cáncer cervicouterino. Un ejemplo de esto es el caso de Mariana, una mujer de 38 años que, al no presentar síntomas, nunca pensó que fuera necesario hacerse un Papanicolaou. Sin embargo, durante un chequeo rutinario, su ginecóloga le sugirió realizarse la prueba. El resultado mostró la presencia de células anormales en su cuello uterino, lo que permitió diagnosticar una lesión precancerosa. Gracias a la detección temprana, Mariana fue tratada a tiempo y evitó el desarrollo de cáncer.
Otro caso relevante es el de Laura, una mujer de 45 años que, a pesar de no tener síntomas, decidió realizarse un Papanicolaou como parte de su control de salud anual. En su prueba, se detectó la presencia de una infección persistente por VPH de alto riesgo. Después de un seguimiento más cercano, se identificaron células anormales en su cuello uterino. Laura fue sometida a un tratamiento que eliminó las células precancerosas, y nunca desarrolló cáncer cervicouterino. En ambos casos, el Papanicolaou permitió a estas mujeres recibir un tratamiento adecuado antes de que sus condiciones se convirtieran en algo más grave.
Estos testimonios son ejemplos de cómo la realización regular del examen de Papanicolaou puede salvar vidas al identificar problemas en sus etapas más tempranas. Sin la intervención del Papanicolaou, es posible que estas mujeres no hubieran sabido que estaban en riesgo de desarrollar cáncer cervicouterino hasta que los síntomas se volvieran evidentes, lo que habría reducido las opciones de tratamiento y empeorado el pronóstico.
Importancia del seguimiento regular
Es fundamental comprender que la detección temprana a través del Papanicolaou no solo se refiere a la identificación de células precancerosas, sino también al monitoreo constante de la salud cervicouterina. La detección de células anormales permite que los médicos tomen medidas preventivas, como la eliminación de las células precancerosas antes de que se conviertan en cáncer invasivo. Sin embargo, un solo examen no garantiza la detección permanente de anomalías, por lo que es esencial realizarse las pruebas de manera regular, incluso si no se presentan síntomas.
Las pautas actuales recomiendan que las mujeres comiencen a realizarse el Papanicolaou a los 21 años, independientemente de su actividad sexual. A partir de los 30 años, el Papanicolaou combinado con la prueba de VPH es el método más recomendado para la detección. Las mujeres entre 21 y 29 años deben someterse al examen cada tres años, y las mayores de 30 años, si los resultados son normales, cada tres a cinco años.
Beneficios de la prevención
El Papanicolaou sigue siendo una herramienta vital en la prevención del cáncer cervicouterino, especialmente porque permite la detección de lesiones precancerosas sin necesidad de esperar la aparición de síntomas. Las mujeres que no experimentan síntomas pueden no saber que están en riesgo, y la detección temprana aumenta significativamente las probabilidades de un tratamiento exitoso. Además, al prevenir el cáncer cervicouterino a través del cribado regular, se reduce la mortalidad relacionada con esta enfermedad.
En resumen, la realización periódica del examen de Papanicolaou es esencial para la salud de las mujeres, ya que permite detectar lesiones precancerosas asintomáticas que podrían pasar desapercibidas sin un examen. La prevención del cáncer cervicouterino mediante la detección temprana a través de este examen salva vidas y permite tratamientos más efectivos. Las mujeres deben ser conscientes de la importancia de este examen, incluso cuando no presentan síntomas evidentes, y seguir las pautas médicas para garantizar su salud a largo plazo.
-
¿Cómo prepararte para una mastografía?: Guía práctica
SRC:SelfWritten
La mastografía es un estudio esencial en la detección temprana del cáncer de mama y otras alteraciones en el tejido mamario. Sin embargo, para garantizar la efectividad del procedimiento y obtener imágenes claras, es fundamental conocer cómo prepararse para una mastografía. En este artículo, te explicaremos las recomendaciones clave para estudios de mama, desde la elección de la ropa hasta los cuidados previos que minimizan molestias.
¿Por qué es importante prepararse adecuadamente?
La preparación previa a una mastografía no solo facilita el trabajo del personal médico, sino que también mejora la calidad de las imágenes obtenidas. Una preparación adecuada permite detectar anomalías de manera más precisa y reduce la posibilidad de repetir el procedimiento debido a interferencias en los resultados.
Al entender las recomendaciones para mamografía, las pacientes pueden vivir una experiencia más cómoda y sin contratiempos, lo que fomenta el seguimiento regular de este importante estudio preventivo.
Elección de la ropa adecuada
Uno de los aspectos más prácticos para prepararse para una mastografía es seleccionar ropa cómoda y funcional. Se recomienda usar una prenda de dos piezas, como pantalón o falda con blusa, ya que durante el estudio será necesario desvestir la parte superior del cuerpo.
La ropa ajustada, difícil de quitar o con muchos botones puede entorpecer el proceso y aumentar la incomodidad. Optar por prendas fáciles de manejar agiliza la preparación y reduce el estrés asociado al momento del examen.
Qué evitar antes del procedimiento
Para garantizar resultados óptimos en una mastografía, es esencial evitar ciertos productos y prácticas el día del estudio. Estas son las recomendaciones más importantes:
- No usar desodorantes ni antitranspirantes: Los componentes de estos productos, como el aluminio, pueden aparecer en las imágenes de rayos X, generando sombras o artefactos que dificulten la interpretación.
- Evitar lociones y perfumes: Al igual que los desodorantes, estos productos pueden interferir con la calidad de las imágenes al dejar residuos invisibles en la piel.
- No usar talco o cremas: Estos productos también pueden afectar las imágenes y generar confusiones en los resultados.
Para garantizar la precisión del estudio, es recomendable ducharse antes de la cita y abstenerse de aplicar cualquier producto en la zona del pecho y las axilas.
Planificación del día del estudio
La elección del momento adecuado para realizar una mastografía puede marcar una gran diferencia en la experiencia de la paciente. Si es posible, programa el estudio durante la primera semana después de tu menstruación. En este período, los niveles hormonales suelen estar más equilibrados, lo que reduce la sensibilidad en las mamas y minimiza las molestias asociadas al procedimiento.
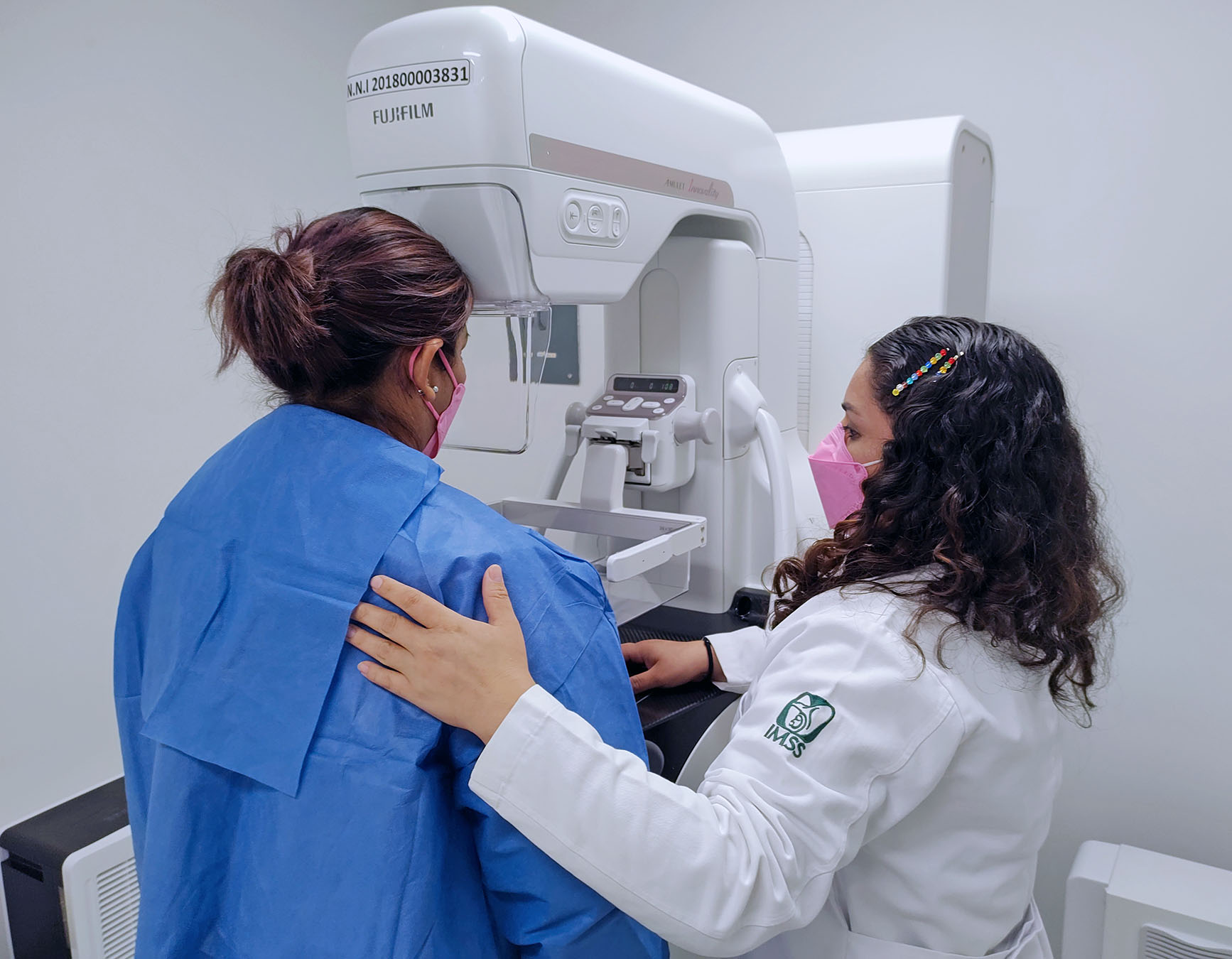 Además, asegúrate de llegar con tiempo suficiente para evitar el estrés causado por prisas o retrasos. Esto te permitirá completar los formularios y aclarar cualquier duda con el personal de salud antes del estudio.
Además, asegúrate de llegar con tiempo suficiente para evitar el estrés causado por prisas o retrasos. Esto te permitirá completar los formularios y aclarar cualquier duda con el personal de salud antes del estudio.
Cómo minimizar las molestias durante la mastografía
Aunque algunas pacientes pueden sentir incomodidad durante el procedimiento, existen estrategias para reducirla. El conocimiento de cómo prepararse para una mastografía incluye medidas para manejar cualquier molestia:
- Hablar con el técnico: Comunicar cualquier preocupación al personal encargado es clave. Los técnicos pueden ajustar la presión de las placas y guiarte para que el procedimiento sea más tolerable.
- Evitar la cafeína antes del estudio: La cafeína puede aumentar la sensibilidad en las mamas, especialmente en mujeres propensas a la mastalgia. Limitar su consumo los días previos puede ser beneficioso.
- Relajarse antes del examen: Practicar técnicas de respiración profunda puede ayudar a aliviar la ansiedad y tensar menos los músculos, lo que facilita el posicionamiento y reduce la incomodidad.
Recuerda que cualquier molestia es temporal y que el objetivo principal de este estudio es cuidar tu salud.
Información adicional para estudios específicos
En algunos casos, la mastografía puede realizarse con objetivos específicos, como seguimiento de una lesión detectada previamente o evaluación de pacientes con implantes mamarios. En estos escenarios, es importante seguir recomendaciones adicionales que te indique tu médico.
Si tienes implantes, informa al personal para que utilicen técnicas especializadas y obtengan imágenes completas del tejido mamario. También es útil llevar estudios previos, si los tienes, para compararlos con los resultados actuales.
La importancia de conocer tu historial médico
Otro aspecto esencial en la preparación para una mastografía es proporcionar al médico información completa sobre tu historial médico. Detalles como antecedentes familiares de cáncer de mama, cirugías previas o cambios recientes en tus mamas son cruciales para interpretar correctamente los resultados.
No olvides mencionar cualquier síntoma que hayas notado, como dolor, bultos o secreción anormal. Esta información complementa el estudio y orienta al especialista hacia un diagnóstico más preciso.
Beneficios de una preparación adecuada
Seguir estas recomendaciones para mamografía no solo facilita el procedimiento, sino que también aumenta su eficacia como herramienta de detección temprana. Una buena preparación evita la necesidad de repetir el estudio, lo que ahorra tiempo y reduce la exposición innecesaria a los rayos X.
Además, conocer cómo prepararse para una mastografía fomenta una actitud proactiva hacia el cuidado de la salud, lo que puede marcar la diferencia en la prevención y tratamiento de enfermedades mamarias.
Prepararte de manera adecuada para una mastografía es un paso crucial para garantizar imágenes de alta calidad y una experiencia cómoda. Desde la elección de la ropa hasta la evitación de productos que interfieran con el procedimiento, cada detalle cuenta para optimizar los resultados. Una buena comunicación con el equipo médico, combinada con el seguimiento de estas recomendaciones, asegura un estudio eficiente y contribuye al bienestar general.
-
¿Qué factores pueden alterar los resultados de una mastografía?
SRC:SelfWritten
La mastografía es una herramienta diagnóstica fundamental en la detección temprana del cáncer de mama. Este examen de imágenes, que utiliza rayos X para obtener imágenes detalladas del tejido mamario, puede ser crucial para identificar cambios anómalos que podrían indicar la presencia de un tumor. Sin embargo, existen diversos factores que pueden alterar los resultados de una mastografía, afectando su precisión. Comprender estos factores es esencial para interpretar correctamente los resultados y tomar decisiones informadas sobre los próximos pasos a seguir.Tipos de tejido mamario
 Uno de los principales factores que alteran la mastografía es la densidad del tejido mamario. El tejido mamario denso está compuesto por una mayor cantidad de tejido fibroso y glandular, mientras que el tejido más graso ofrece una imagen más clara en las mamografías. Las mujeres con tejido mamario denso pueden tener una mayor dificultad para obtener resultados precisos en sus mamografías, ya que el tejido denso puede ocultar pequeñas anomalías o masas.
Uno de los principales factores que alteran la mastografía es la densidad del tejido mamario. El tejido mamario denso está compuesto por una mayor cantidad de tejido fibroso y glandular, mientras que el tejido más graso ofrece una imagen más clara en las mamografías. Las mujeres con tejido mamario denso pueden tener una mayor dificultad para obtener resultados precisos en sus mamografías, ya que el tejido denso puede ocultar pequeñas anomalías o masas.Por ejemplo, las áreas de tejido denso pueden aparecer blancas en las imágenes de la mastografía, lo que dificulta la detección de masas, que también suelen ser blancas. Este fenómeno aumenta el riesgo de que los cánceres de mama pequeños sean pasados por alto. En estos casos, los médicos pueden recomendar estudios complementarios, como ultrasonidos o resonancias magnéticas, para obtener una evaluación más completa del tejido mamario.
Edad y cambios hormonales
La edad es otro factor relevante en la precisión de una mastografía. A medida que las mujeres envejecen, los cambios hormonales afectan la composición del tejido mamario. Las mujeres postmenopáusicas tienden a tener menos tejido glandular y más tejido graso, lo que facilita la visualización de anomalías en las mamografías. Sin embargo, las mujeres jóvenes, debido a la mayor cantidad de tejido glandular, pueden experimentar una mayor dificultad para obtener imágenes claras, lo que incrementa el riesgo de obtener resultados falsos negativos.
Los cambios hormonales también pueden influir en la apariencia del tejido mamario durante el ciclo menstrual. Las fluctuaciones hormonales, especialmente las relacionadas con el estrógeno, pueden hacer que el tejido mamario se vuelva más denso en ciertas etapas del ciclo. Esto puede alterar los resultados de una mastografía, especialmente si el examen se realiza durante una fase en la que el tejido es más denso.
Posición y compresión durante la mastografía
La calidad de las imágenes de una mastografía también depende en gran medida de la técnica utilizada durante el examen. Una correcta posición de los senos y una adecuada compresión son fundamentales para obtener imágenes claras y detalladas. Si la compresión no es suficiente, las imágenes pueden ser borrosas o incompletas, lo que podría dificultar la identificación de posibles anormalidades.
La compresión del seno es necesaria para obtener imágenes de alta calidad, pero también es importante que la paciente se sienta lo más cómoda posible durante el procedimiento. Si el seno no está comprimido lo suficiente, los resultados pueden ser menos precisos. Además, si el paciente no sigue las instrucciones correctamente durante el procedimiento o se mueve, esto también puede generar imágenes que no proporcionan una visualización clara del tejido mamario.
Tecnologías y calidad de los equipos
La calidad de los equipos utilizados para realizar la mastografía puede afectar significativamente los resultados. Las mamografías realizadas con equipos antiguos pueden no tener la resolución suficiente para detectar pequeños tumores o lesiones, lo que aumenta el riesgo de un diagnóstico incorrecto. Por otro lado, los avances en la tecnología, como las mamografías digitales, ofrecen imágenes más nítidas y detalladas, lo que mejora la precisión en la detección de anormalidades. Sin embargo, incluso las mamografías digitales pueden verse afectadas por la calidad del equipo utilizado.
Las mamografías digitales también ofrecen la ventaja de permitir la manipulación y ampliación de las imágenes, lo que facilita la interpretación de los resultados. Sin embargo, si el equipo no está calibrado adecuadamente o si no se realiza un mantenimiento adecuado, esto puede comprometer la calidad de las imágenes obtenidas.
Experiencia del radiólogo
La interpretación de los resultados de una mastografía depende en gran medida de la habilidad y experiencia del radiólogo. Los radiólogos experimentados son más capaces de identificar incluso las más pequeñas irregularidades en las imágenes mamográficas, mientras que los menos experimentados podrían pasar por alto detalles importantes. Un radiólogo experimentado también tiene un mejor conocimiento de las variaciones en la densidad mamaria y los cambios relacionados con la edad, lo que le permite ajustar su enfoque para obtener una interpretación más precisa.
La interpretación errónea de los resultados, conocida como “falso negativo”, es un riesgo que puede ocurrir cuando un radiólogo no identifica un problema en la mamografía que está presente. Esto es especialmente problemático en mujeres con tejido mamario denso, ya que las imágenes pueden ser más difíciles de leer.
Factores relacionados con el paciente
Además de los factores mencionados, existen otros aspectos que pueden influir en los resultados de una mastografía. Por ejemplo, la presencia de implantes mamarios puede dificultar la obtención de imágenes claras del tejido mamario, ya que los implantes pueden bloquear parcialmente la visión del seno. En estos casos, se recomienda una técnica especial de imagen para garantizar que se capture la mayor cantidad posible del tejido mamario.
La historia clínica de la paciente también es relevante. Las mujeres con antecedentes familiares de cáncer de mama o que han recibido tratamientos previos para esta enfermedad pueden tener un mayor riesgo de desarrollar anomalías mamarias. En estos casos, el radiólogo puede realizar una revisión más detallada y utilizar tecnologías adicionales para complementar la mastografía.
¿Qué hacer si los resultados no son claros?
Cuando los resultados de una mastografía no son concluyentes o si se identifican áreas de preocupación, el médico puede recomendar estudios adicionales, como una ecografía mamaria o una biopsia. Estos estudios complementarios permiten obtener información más detallada y ayudan a determinar si las anomalías detectadas en la mastografía son benignas o si requieren tratamiento.
Es importante que las pacientes no se alarmen si sus resultados iniciales no son definitivos. En muchos casos, los estudios adicionales permiten aclarar la situación y proporcionan una evaluación más precisa de la salud mamaria.
Análisis final
Los factores que alteran la mastografía son diversos y deben tenerse en cuenta al interpretar los resultados. Desde la densidad del tejido mamario hasta la calidad de los equipos y la experiencia del radiólogo, todos estos elementos pueden influir en la precisión del examen. Es fundamental que las mujeres comprendan estos factores para poder tomar decisiones informadas sobre su salud mamaria y las opciones de seguimiento disponibles.
El aumento en el uso de tecnologías avanzadas, como las mamografías digitales y los estudios complementarios, ha mejorado la precisión del diagnóstico, pero también es crucial que los pacientes estén bien informados sobre cómo estos factores pueden influir en los resultados. Una comunicación efectiva con el equipo médico y un seguimiento adecuado son esenciales para garantizar que las mujeres reciban la atención adecuada para su salud mamaria.
-
¿Cómo influyen las hormonas en los resultados de una mastografía?
SRC:SelfWritten
 La mastografía es una prueba diagnóstica clave en la detección temprana del cáncer de mama. Este examen utiliza rayos X para obtener imágenes detalladas del tejido mamario y ayudar en la identificación de anomalías. Sin embargo, los resultados de una mastografía pueden verse afectados por diversos factores, entre ellos, las fluctuaciones hormonales. Las hormonas tienen un impacto significativo en la estructura y composición del tejido mamario, lo que puede influir en la claridad y precisión de los resultados de la mastografía.
La mastografía es una prueba diagnóstica clave en la detección temprana del cáncer de mama. Este examen utiliza rayos X para obtener imágenes detalladas del tejido mamario y ayudar en la identificación de anomalías. Sin embargo, los resultados de una mastografía pueden verse afectados por diversos factores, entre ellos, las fluctuaciones hormonales. Las hormonas tienen un impacto significativo en la estructura y composición del tejido mamario, lo que puede influir en la claridad y precisión de los resultados de la mastografía.Efectos hormonales en la densidad mamaria
Uno de los factores más importantes que influye en la precisión de una mastografía es la densidad mamaria, la cual está directamente relacionada con los niveles hormonales. El tejido mamario está compuesto por dos componentes principales: tejido glandular y tejido graso. El tejido glandular, que está influenciado por las hormonas, es más denso y opaco en las imágenes mamográficas, mientras que el tejido graso es más transparente.
Las hormonas como el estrógeno y la progesterona juegan un papel crucial en el desarrollo y la variabilidad del tejido mamario. Durante las fases del ciclo menstrual, los niveles hormonales fluctúan, lo que provoca cambios en la densidad mamaria. En las mujeres en edad fértil, los niveles elevados de estrógeno pueden hacer que el tejido mamario se vuelva más denso y glandular. Esto puede dificultar la visualización de posibles tumores en las mamografías, ya que las áreas de mayor densidad tienden a aparecer blancas, igual que los tumores, lo que puede generar falsos negativos.
La menopausia y sus efectos
A medida que las mujeres pasan por la menopausia, los niveles hormonales disminuyen significativamente, lo que provoca una disminución en la cantidad de tejido glandular y un aumento en el tejido graso. Este cambio en la composición mamaria generalmente hace que las mamografías sean más fáciles de interpretar, ya que el tejido graso permite una visualización más clara de las estructuras internas del seno. Sin embargo, durante la transición hacia la menopausia, las fluctuaciones hormonales pueden seguir afectando la densidad mamaria, lo que puede seguir dificultando la precisión de los exámenes.
En este contexto, las mujeres postmenopáusicas deben ser monitoreadas de cerca, ya que, aunque el riesgo de cáncer de mama aumenta con la edad, los cambios hormonales pueden interferir con la detección temprana a través de la mastografía. Los médicos pueden recomendar la realización de estudios adicionales, como ultrasonidos o resonancias magnéticas, si los resultados de la mamografía no son concluyentes.
Uso de terapia hormonal y mastografía
Otro factor que influye en los resultados de la mastografía es el uso de terapia hormonal. Las mujeres que toman terapia hormonal durante la menopausia, que implica la administración de estrógeno o estrógeno combinado con progesterona, pueden experimentar un aumento en la densidad mamaria. Este incremento en la densidad puede hacer que las mamografías sean menos efectivas para detectar anomalías, ya que las imágenes pueden no revelar con claridad las lesiones pequeñas.
Además, la terapia hormonal puede alterar la forma en que las glándulas mamarias responden a las fluctuaciones hormonales naturales, lo que genera cambios en la estructura del tejido mamario. Este fenómeno puede llevar a la necesidad de realizar estudios complementarios para obtener una imagen más precisa de la salud mamaria. Los médicos deben tener en cuenta el historial de terapia hormonal de sus pacientes al interpretar los resultados de la mastografía.
Embarazo y lactancia
Durante el embarazo y la lactancia, los niveles hormonales también experimentan fluctuaciones significativas. Estas hormonas, como la prolactina, el estrógeno y la progesterona, estimulan el crecimiento del tejido glandular mamario. Como resultado, las mujeres embarazadas o en período de lactancia pueden tener un mayor volumen de tejido mamario glandular, lo que puede aumentar la densidad mamaria y dificultar la visualización de tumores en las mamografías.
Aunque la mastografía sigue siendo una herramienta útil para la detección de cáncer de mama en mujeres embarazadas o en período de lactancia, el aumento de la densidad mamaria puede requerir el uso de técnicas de imagen adicionales, como ultrasonidos, para complementar los resultados de la mamografía. Además, la exposición a los rayos X durante el embarazo debe ser cuidadosamente evaluada por los profesionales de salud para garantizar la seguridad de la madre y el feto.
Fases del ciclo menstrual y resultados mamográficos
Las fluctuaciones hormonales a lo largo del ciclo menstrual también pueden influir en los resultados de una mastografía. Durante la primera mitad del ciclo, los niveles de estrógeno aumentan, lo que puede causar una mayor proliferación de las células del tejido mamario. Esto puede hacer que los senos se vuelvan más sensibles y algo más densos, lo que afecta la visualización en las mamografías. En la segunda mitad del ciclo, la progesterona también juega un papel en el aumento de la densidad mamaria.
El mejor momento para realizar una mastografía es justo después de la menstruación, cuando los niveles hormonales son más estables y el tejido mamario es menos denso. Realizar la mastografía durante otras fases del ciclo menstrual puede resultar en imágenes menos claras, lo que podría llevar a una interpretación errónea de los resultados.
Importancia de la evaluación clínica junto con la mastografía
Es fundamental que las mujeres comprendan que, si bien la mastografía es una herramienta poderosa para la detección del cáncer de mama, los resultados pueden verse afectados por factores hormonales. Por lo tanto, la interpretación de los resultados debe ser realizada por profesionales médicos con experiencia, quienes deben tener en cuenta el contexto clínico completo de cada paciente, incluyendo el historial hormonal, la edad y los factores de riesgo.
Además, en casos de mamografías con resultados inciertos, el médico puede recomendar pruebas adicionales, como ecografías mamarias, para obtener una evaluación más completa. En algunas situaciones, puede ser necesario realizar una biopsia para confirmar el diagnóstico.
Análisis final
Las hormonas tienen un impacto significativo en los resultados de una mastografía, ya que influyen en la densidad mamaria, el tamaño de las glándulas y la estructura general del tejido mamario. Las fluctuaciones hormonales, como las que ocurren durante el ciclo menstrual, el embarazo, la lactancia y la menopausia, pueden alterar la visibilidad de los tumores en las mamografías, lo que aumenta el riesgo de diagnósticos incorrectos. Por tanto, es crucial que las mujeres sean conscientes de cómo estos factores pueden afectar la precisión de la mastografía y trabajen estrechamente con sus médicos para tomar decisiones informadas sobre su salud mamaria. En algunos casos, se pueden recomendar pruebas adicionales para complementar la mastografía y garantizar una evaluación precisa del estado de los senos.
-
Electrocardiograma de reposo vs. electrocardiograma de esfuerzo: Diferencias clave
SRC:SelfWritten
El electrocardiograma, conocido como EKG, es una prueba médica esencial para evaluar la actividad eléctrica del corazón. Este procedimiento se presenta en distintas modalidades, siendo el electrocardiograma de reposo y el electrocardiograma de esfuerzo dos de las más utilizadas. Ambos métodos ofrecen información valiosa sobre el funcionamiento cardíaco, aunque difieren en su aplicación, procedimiento y resultados obtenidos. Comprender las diferencias entre el electrocardiograma de reposo y el de esfuerzo es crucial para determinar cuál es el más adecuado en cada caso clínico.
¿Qué es un electrocardiograma de reposo?
 El electrocardiograma de reposo es una prueba sencilla que registra la actividad eléctrica del corazón mientras el paciente está en estado de relajación. Este procedimiento no invasivo se realiza con el paciente acostado y en un ambiente controlado, sin ningún tipo de esfuerzo físico previo. Los electrodos se colocan en puntos específicos del cuerpo, como el pecho, los brazos y las piernas, para captar los impulsos eléctricos del corazón.
El electrocardiograma de reposo es una prueba sencilla que registra la actividad eléctrica del corazón mientras el paciente está en estado de relajación. Este procedimiento no invasivo se realiza con el paciente acostado y en un ambiente controlado, sin ningún tipo de esfuerzo físico previo. Los electrodos se colocan en puntos específicos del cuerpo, como el pecho, los brazos y las piernas, para captar los impulsos eléctricos del corazón.El EKG en reposo se utiliza para identificar arritmias, alteraciones en el ritmo cardíaco, hipertrofias de las cámaras del corazón y signos de isquemia o infarto de miocardio. Es una prueba que se recomienda en chequeos médicos generales o en pacientes que presentan síntomas como palpitaciones, dolor torácico o mareos. Su simplicidad y rapidez hacen que sea una herramienta de diagnóstico inicial ampliamente utilizada.
¿Qué es un electrocardiograma de esfuerzo?
El electrocardiograma de esfuerzo, también conocido como prueba de esfuerzo cardíaco, evalúa la respuesta del corazón durante la actividad física. En esta prueba, el paciente camina o corre sobre una cinta ergométrica o utiliza una bicicleta estática mientras se monitorea la actividad eléctrica del corazón. Los electrodos, similares a los usados en el EKG de reposo, registran cómo el corazón responde a diferentes niveles de esfuerzo.
Esta prueba se utiliza principalmente para detectar problemas cardíacos que no son evidentes en reposo, como la angina de pecho o la enfermedad arterial coronaria. También permite evaluar la capacidad funcional del corazón y su recuperación después del ejercicio. Es común que los médicos recomienden este estudio para pacientes con factores de riesgo cardíaco, como hipertensión, diabetes o antecedentes familiares de enfermedades cardiovasculares.
Diferencias clave entre el electrocardiograma de reposo y el de esfuerzo
Aunque ambos estudios evalúan la actividad eléctrica del corazón, las condiciones en las que se realizan y la información que proporcionan son significativamente diferentes. A continuación, se analizan las principales diferencias entre el electrocardiograma de reposo y el electrocardiograma de esfuerzo.
1. Condiciones de la prueba
El electrocardiograma de reposo se realiza en un estado de relajación completa, lo que permite analizar la actividad cardíaca en condiciones basales. En contraste, el electrocardiograma de esfuerzo evalúa el comportamiento del corazón bajo estrés físico, simulando situaciones de mayor demanda de oxígeno y nutrientes.
2. Objetivo diagnóstico
El EKG en reposo es ideal para identificar alteraciones que son evidentes en condiciones normales, como arritmias o signos de hipertrofia. Por otro lado, el EKG de esfuerzo se utiliza para detectar problemas cardíacos inducidos por el ejercicio, como isquemia o disminución del flujo sanguíneo al corazón.
3. Procedimiento
Mientras que el electrocardiograma de reposo es un procedimiento corto y no exige preparación física, el electrocardiograma de esfuerzo requiere que el paciente realice actividad física supervisada, lo que puede implicar un mayor tiempo y preparación.
4. Información obtenida
El electrocardiograma de reposo proporciona datos sobre el ritmo y la estructura cardíaca en reposo, mientras que el electrocardiograma de esfuerzo ofrece información sobre la capacidad funcional del corazón, su respuesta al estrés y posibles limitaciones en el flujo coronario.
5. Indicaciones específicas
El EKG de reposo es útil en pacientes con síntomas en estado de calma o como parte de un chequeo médico general. En cambio, el EKG de esfuerzo se indica en pacientes con sospecha de enfermedad coronaria, evaluación preoperatoria o seguimiento de tratamientos cardíacos.
¿Cuándo se utiliza cada electrocardiograma?
La elección entre un electrocardiograma de reposo y uno de esfuerzo depende del cuadro clínico del paciente y los objetivos del diagnóstico.
- Electrocardiograma de reposo:
- Evaluación inicial en pacientes con síntomas como dolor torácico, palpitaciones o mareos.
- Monitoreo en personas con enfermedades cardíacas conocidas.
- Parte rutinaria de chequeos médicos generales.
- Electrocardiograma de esfuerzo:
- Diagnóstico de angina de pecho o enfermedad coronaria.
- Evaluación de la capacidad funcional del corazón antes de iniciar programas de rehabilitación física.
- Seguimiento en pacientes con antecedentes de infarto o procedimientos como angioplastia.
Beneficios y limitaciones de ambos estudios
Ambos tipos de electrocardiogramas ofrecen ventajas importantes, pero también tienen limitaciones que deben considerarse al seleccionar la prueba más adecuada.
- Beneficios del electrocardiograma de reposo:
- Procedimiento rápido, simple y accesible.
- Ideal para detección temprana de anomalías eléctricas del corazón.
- No implica riesgos ni esfuerzo físico.
- Limitaciones del electrocardiograma de reposo:
- No detecta problemas que ocurren únicamente durante el esfuerzo físico.
- Puede requerir estudios complementarios para un diagnóstico completo.
- Beneficios del electrocardiograma de esfuerzo:
- Evalúa la respuesta del corazón en situaciones de estrés.
- Detecta enfermedades coronarias y problemas funcionales no visibles en reposo.
- Útil para establecer niveles de capacidad física y recuperación cardíaca.
- Limitaciones del electrocardiograma de esfuerzo:
- No es adecuado para todos los pacientes, especialmente aquellos con limitaciones físicas.
- Requiere supervisión médica estricta para garantizar la seguridad.
Análisis final
El electrocardiograma de reposo y el electrocardiograma de esfuerzo son herramientas esenciales en la evaluación de la salud cardíaca, cada uno con un propósito específico. Mientras que el EKG en reposo proporciona una base sólida para detectar anomalías eléctricas en condiciones normales, el EKG de esfuerzo permite observar cómo responde el corazón ante el estrés físico. Ambos estudios son complementarios y ofrecen información valiosa para el diagnóstico, tratamiento y monitoreo de enfermedades cardiovasculares. La selección de uno u otro dependerá de los síntomas del paciente, sus factores de riesgo y las necesidades diagnósticas identificadas por el médico tratante.
- Electrocardiograma de reposo:
-
Electrocardiograma Holter: Monitoreo continuo del corazón
SRC:SelfWritten
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
