-
Electrocardiograma: Todo lo que necesitas saber
SRC:SelfWritten
El electrocardiograma (ECG o EKG) es una prueba médica fundamental para evaluar la salud del corazón. Este procedimiento no invasivo permite registrar la actividad eléctrica del corazón, lo que lo convierte en una herramienta esencial para diagnosticar y prevenir enfermedades cardíacas. En este artículo, exploraremos en detalle qué es un electrocardiograma, cómo se realiza, sus aplicaciones, tipos y todo lo que necesitas saber para entender su importancia.
¿Qué es un electrocardiograma?
El electrocardiograma es un examen que registra la actividad eléctrica del corazón a través de electrodos colocados en la piel. Cada latido del corazón genera impulsos eléctricos que se traducen en ondas en un gráfico. Estas ondas permiten al médico evaluar el ritmo y la función cardíaca, identificando posibles anomalías o enfermedades.
¿Qué mide un electrocardiograma?
- Frecuencia cardíaca: Número de latidos por minuto.
- Ritmo cardíaco: Regularidad de los latidos.
- Tamaño y posición de las cámaras del corazón.
- Presencia de daños en el músculo cardíaco.
- Alteraciones en los niveles de electrolitos.
¿Cómo se realiza un electrocardiograma?
El ECG es un procedimiento rápido, indoloro y realizado en consultorios médicos, hospitales o laboratorios especializados. A continuación, te explicamos el paso a paso:
- Preparación del paciente:
- El paciente se recuesta en una camilla.
- Se limpian áreas específicas de la piel (pecho, brazos y piernas) para mejorar el contacto con los electrodos.
- Colocación de los electrodos:
- Se colocan pequeños parches adhesivos (electrodos) en la piel, conectados mediante cables al electrocardiógrafo.
- Registro de la actividad eléctrica:
- El dispositivo registra las señales eléctricas y las convierte en un gráfico impreso o digital que el médico analiza.
- Duración:
- El procedimiento dura entre 5 y 10 minutos.
Cuidados posteriores:
- El paciente puede retomar sus actividades habituales inmediatamente.
- No requiere preparación especial ni tiene efectos secundarios.
Tipos de electrocardiogramas
Existen diferentes tipos de ECG según la necesidad del diagnóstico:
- Electrocardiograma en reposo:
- Se realiza mientras el paciente está en reposo.
- Es el más común y útil para evaluar ritmos cardíacos y problemas estructurales.
- Electrocardiograma en esfuerzo:
- También conocido como prueba de estrés, se realiza mientras el paciente camina o corre en una cinta o utiliza una bicicleta estática.
- Evalúa cómo responde el corazón al ejercicio y al esfuerzo físico.
- Monitoreo Holter:
- Es un ECG portátil que registra la actividad del corazón durante 24 o 48 horas.
- Ideal para detectar arritmias que no aparecen en un ECG en reposo.
- Monitor de eventos:
- Similar al Holter, pero el paciente lo activa cuando experimenta síntomas como palpitaciones o mareos.
¿Cuándo se recomienda un electrocardiograma?
El ECG es recomendado tanto en chequeos de rutina como en la evaluación de síntomas específicos. Algunos casos comunes incluyen:
- Síntomas cardíacos:
- Dolor en el pecho.
- Palpitaciones.
- Dificultad para respirar.
- Mareos o desmayos.
- Factores de riesgo:
- Historia familiar de enfermedades cardíacas.
- Hipertensión arterial.
- Diabetes o colesterol alto.
- Seguimiento médico:
- Evaluación de pacientes con marcapasos.
- Monitoreo tras un infarto o cirugía cardíaca.
¿Qué enfermedades puede detectar un electrocardiograma?
El ECG es crucial para identificar una amplia gama de condiciones cardíacas, entre las que destacan:
- Arritmias:
- Ritmos cardíacos irregulares como taquicardia, bradicardia o fibrilación auricular.
- Infarto de miocardio:
- Daño al músculo cardíaco por falta de oxígeno.
- Isquemia cardíaca:
- Disminución del flujo sanguíneo al corazón.
- Hipertrofia cardíaca:
- Engrosamiento de las paredes del corazón.
- Miocarditis o pericarditis:
- Inflamación del músculo cardíaco o del pericardio.
- Alteraciones en los electrolitos:
- Cambios en los niveles de potasio, calcio o sodio que afectan la actividad eléctrica del corazón.
Beneficios de realizarse un electrocardiograma
El electrocardiograma ofrece múltiples ventajas como herramienta diagnóstica y preventiva:
- Diagnóstico temprano: Detecta problemas antes de que presenten síntomas graves.
- Seguimiento eficiente: Permite monitorear el progreso de tratamientos.
- Seguridad: Es un procedimiento no invasivo y sin riesgos.
- Rapidez: Los resultados están disponibles de inmediato.
- Amplitud de aplicaciones: Desde chequeos rutinarios hasta evaluaciones complejas.
Interpretación de los resultados
El electrocardiograma genera un gráfico con ondas específicas que el médico analiza. Estas ondas se dividen en:
- Onda P: Representa la contracción de las aurículas.
- Complejo QRS: Indica la contracción de los ventrículos.
- Onda T: Refleja la relajación de los ventrículos.
Un ECG normal muestra un ritmo regular y un patrón predecible. En caso de anormalidades, el médico puede sugerir pruebas adicionales como ecocardiogramas o estudios de imagen.
Preguntas frecuentes sobre el electrocardiograma
1. ¿Es seguro el electrocardiograma?
Sí, es completamente seguro y no tiene efectos secundarios, ya que no emite radiación ni utiliza sustancias invasivas.
2. ¿Es necesario algún tipo de preparación previa?
No es necesario, pero se recomienda evitar el uso de cremas o lociones en el pecho el día del examen para facilitar la adhesión de los electrodos.
3. ¿Duele el procedimiento?
No, el ECG es indoloro. Puede sentirse una ligera incomodidad al retirar los parches adhesivos.
4. ¿Cuánto cuesta un electrocardiograma?
El costo varía según el país y la institución, pero en México oscila entre $500 y $1,500 MXN.
5. ¿Con qué frecuencia debo realizarme un electrocardiograma?
Depende de tus antecedentes médicos y factores de riesgo. Consulta con tu médico para establecer una frecuencia adecuada.
¿Dónde realizarse un electrocardiograma?
Es fundamental acudir a laboratorios o clínicas confiables que cuenten con personal capacitado y equipos modernos. En México, laboratorios como Acceso Salud ofrecen este servicio con tecnología avanzada y resultados precisos.
El electrocardiograma es una herramienta clave para evaluar y cuidar la salud del corazón. Este procedimiento sencillo puede marcar la diferencia entre prevenir enfermedades graves y tratarlas a tiempo. Si experimentas síntomas o tienes factores de riesgo, no dudes en realizarte un ECG y seguir las recomendaciones de tu médico para mantener una vida saludable. Prioriza tu bienestar cardíaco: ¡tu corazón te lo agradecerá!

-
¿Qué preparativos necesito antes de hacerme una tomografía?
SRC:SelfWritten
La tomografía es un procedimiento médico avanzado que permite obtener imágenes detalladas del interior del cuerpo. Este examen es ampliamente utilizado para diagnosticar enfermedades, evaluar lesiones y planificar tratamientos. Aunque el procedimiento es rápido y no invasivo, es importante prepararse adecuadamente para obtener los mejores resultados. En este artículo, explicaremos qué preparativos se deben realizar antes de someterse a una tomografía.¿En qué consiste una tomografía?
La tomografía, también conocida como tomografía axial computarizada (TAC), utiliza rayos X y tecnología computarizada para generar imágenes tridimensionales. Este procedimiento es ideal para evaluar órganos, tejidos y estructuras internas con gran precisión.
Durante el examen, el paciente se recuesta en una mesa que se desliza dentro de un escáner circular. En algunos casos, se utiliza un medio de contraste para resaltar ciertos detalles y mejorar la calidad de las imágenes.
¿Por qué es importante prepararse para una tomografía?
Una preparación adecuada garantiza que las imágenes obtenidas sean de alta calidad. Además, ayuda a minimizar posibles riesgos y molestias durante el procedimiento.
Los médicos y técnicos proporcionan instrucciones específicas según el tipo de tomografía y las características del paciente. Cumplir con estas recomendaciones es fundamental para el éxito del estudio.
Instrucciones generales para prepararse
Antes de realizarse una tomografía, es necesario seguir ciertas pautas generales. Estas son algunas de las más comunes:
1. Informar sobre medicamentos y alergias
Es importante notificar al médico sobre cualquier medicamento que se esté tomando. Algunos fármacos pueden interferir con los resultados del estudio o con el medio de contraste utilizado.
Si tienes antecedentes de alergias, especialmente a medios de contraste o yodo, debes informarlo. Esto permitirá al equipo médico tomar precauciones adicionales.
2. Ayuno previo al estudio
En tomografías donde se requiere medio de contraste, se suele pedir al paciente que no coma ni beba durante varias horas antes del procedimiento. Esto reduce el riesgo de reacciones adversas y mejora la visualización de las estructuras internas.
Si el estudio no implica el uso de contraste, el ayuno podría no ser necesario. Consulta con tu médico para confirmar las instrucciones específicas.
3. Usar ropa cómoda y sin metal
Es recomendable acudir al examen con ropa ligera y sin elementos metálicos. Objetos como cinturones, joyas o relojes pueden interferir con la precisión de las imágenes.
En algunos casos, se te pedirá que utilices una bata proporcionada por la clínica o el hospital.
4. Evitar ciertos productos antes del examen
Si usas cremas, lociones o maquillaje, es mejor evitarlos el día del estudio. Estos productos pueden contener partículas que interfieren con la calidad de las imágenes obtenidas.
Preparativos específicos según el tipo de tomografía
Dependiendo del área del cuerpo que se va a examinar, los preparativos pueden variar. A continuación, se describen algunos ejemplos:
Tomografía abdominal
Para una tomografía abdominal, es común que se solicite al paciente que beba un líquido de contraste varias horas antes del estudio. Este líquido ayuda a resaltar los órganos del sistema digestivo.
También es posible que se requiera el uso de un enema para limpiar el intestino, dependiendo de la evaluación que se necesite.
Tomografía craneal
En la mayoría de los casos, no se necesita una preparación especial para una tomografía craneal. Sin embargo, se debe evitar el uso de accesorios metálicos en la cabeza, como horquillas o piercings.
Si se utiliza medio de contraste, se aplican las mismas instrucciones de ayuno y notificación de alergias.
Tomografía cardíaca
Para una tomografía cardíaca, es importante evitar consumir cafeína o tabaco en las horas previas al estudio. Estos productos pueden alterar la frecuencia cardíaca y afectar los resultados.
El médico podría prescribir medicamentos para ralentizar el ritmo cardíaco si es necesario.
Precauciones adicionales antes del procedimiento
Además de las recomendaciones generales, hay ciertas situaciones en las que se deben tomar precauciones adicionales:
- Embarazo: Si estás embarazada o sospechas que podrías estarlo, informa a tu médico. La tomografía puede estar contraindicada en estos casos, a menos que sea absolutamente necesaria.
- Problemas renales: Si tienes antecedentes de insuficiencia renal, el médico evaluará si es seguro utilizar medio de contraste.
- Diabetes: Algunos medicamentos para la diabetes deben suspenderse temporalmente antes del estudio. Consulta con tu médico sobre cómo manejar esta situación.
Durante el procedimiento
El día del examen, sigue las instrucciones del personal médico. Mantén la calma y sigue las indicaciones para permanecer inmóvil durante el estudio. Esto asegura que las imágenes obtenidas sean de alta calidad.
El procedimiento es rápido y, en la mayoría de los casos, dura entre 10 y 30 minutos. Si se utiliza medio de contraste, es posible que experimentes una sensación de calor temporal o un sabor metálico en la boca, pero estas sensaciones desaparecen rápidamente.
Importancia de seguir las recomendaciones médicas
Prepararse adecuadamente para una tomografía no solo garantiza imágenes claras y precisas, sino que también minimiza riesgos y molestias. Si tienes dudas sobre las instrucciones proporcionadas, no dudes en contactar al equipo médico.
Seguir estas pautas permite que el procedimiento sea rápido, seguro y efectivo. Una preparación adecuada asegura que el diagnóstico obtenido sea confiable, lo que contribuye a un tratamiento médico oportuno y eficaz.
-
¿Qué diferencias hay entre un ultrasonido obstétrico 2D y 3D?
SRC:SelfWritten
El ultrasonido obstétrico es una herramienta esencial durante el embarazo. Este procedimiento permite monitorear el desarrollo del bebé y detectar posibles complicaciones. A lo largo del tiempo, los avances tecnológicos han mejorado significativamente esta técnica, ofreciendo opciones como el ultrasonido en 2D y el ultrasonido en 3D. Aunque ambos proporcionan información valiosa, sus características y aplicaciones son diferentes. Entender las diferencias entre estas dos modalidades ayuda a los padres a comprender qué esperar durante el examen. Además, permite tomar decisiones informadas junto con el médico sobre cuál es más adecuado según las necesidades del embarazo.
Entender las diferencias entre estas dos modalidades ayuda a los padres a comprender qué esperar durante el examen. Además, permite tomar decisiones informadas junto con el médico sobre cuál es más adecuado según las necesidades del embarazo.¿Qué es un ultrasonido obstétrico 2D?
El ultrasonido obstétrico en 2D es la técnica más comúnmente utilizada en el cuidado prenatal. Este método genera imágenes en dos dimensiones, mostrando una vista plana de los órganos internos y del bebé. Es especialmente útil para evaluar el desarrollo general del feto y detectar posibles anomalías.
Durante este examen, las imágenes en blanco y negro muestran estructuras internas como el corazón, el cerebro y otros órganos vitales. Aunque no ofrecen una representación tridimensional, son suficientes para la mayoría de los propósitos médicos. Los médicos pueden medir el tamaño del bebé, calcular la edad gestacional y monitorear la cantidad de líquido amniótico.
El ultrasonido 2D es rápido, eficaz y ampliamente disponible. Por estas razones, sigue siendo el estándar en la mayoría de los embarazos sin complicaciones.
¿Qué es un ultrasonido obstétrico 3D?
El ultrasonido obstétrico 3D es una versión avanzada que crea imágenes tridimensionales del bebé. A diferencia del ultrasonido 2D, este método permite observar al bebé con mayor detalle y realismo. Las imágenes resultantes muestran una representación más clara de las características faciales y otras estructuras externas.
Este tipo de ultrasonido es particularmente útil para detectar malformaciones congénitas o evaluar áreas específicas del cuerpo del bebé. Los médicos lo utilizan para analizar problemas como el labio leporino o la formación anormal de extremidades. También brinda a los padres la oportunidad de ver al bebé con una claridad que no es posible en 2D.
Aunque el ultrasonido 3D ofrece ventajas significativas, no reemplaza al 2D en todas las situaciones. Su uso suele ser complementario y se realiza bajo indicación médica.
Diferencias en la calidad de las imágenes
Una de las principales diferencias entre el ultrasonido obstétrico 2D y 3D es la calidad de las imágenes. El ultrasonido 2D muestra imágenes planas y en blanco y negro, adecuadas para evaluar estructuras internas. En contraste, el ultrasonido 3D genera imágenes tridimensionales que permiten observar detalles externos del bebé con mayor precisión.
Las imágenes en 3D son más realistas y permiten identificar características faciales como la nariz, los labios y los ojos. Este nivel de detalle puede ser emocionalmente significativo para los padres, ya que brinda una conexión más visual con el bebé.
Aunque las imágenes 3D son más atractivas, las imágenes 2D siguen siendo la herramienta principal para diagnosticar problemas médicos. Esto se debe a que permiten observar mejor las estructuras internas y el flujo sanguíneo.
Usos médicos de cada modalidad
El ultrasonido obstétrico 2D se utiliza principalmente para monitorear el crecimiento del bebé, confirmar la edad gestacional y evaluar la salud del embarazo. Es fundamental para detectar problemas como restricción del crecimiento intrauterino, anomalías placentarias y niveles anormales de líquido amniótico.
El ultrasonido 3D, por otro lado, se emplea cuando es necesario un análisis más detallado de ciertas áreas. Por ejemplo, puede ser útil para planificar cirugías correctivas en casos de malformaciones. También se utiliza para observar cómo se desarrollan los órganos en casos de sospecha de problemas congénitos.
Ambas modalidades son seguras y no invasivas, pero su elección depende de las necesidades específicas del embarazo. En muchos casos, el ultrasonido 3D se realiza como un examen complementario al 2D.
Experiencia para los padres
Además de sus aplicaciones médicas, el ultrasonido obstétrico en 3D ofrece una experiencia única para los padres. La posibilidad de ver al bebé en tres dimensiones crea un vínculo emocional más fuerte. Esto es especialmente significativo para quienes desean tener una idea más clara de cómo se ve su bebé antes del nacimiento.
El ultrasonido 2D, aunque menos detallado visualmente, sigue siendo emocionante para los padres. Escuchar los latidos del corazón y ver los movimientos del bebé en tiempo real brinda tranquilidad y refuerza la conexión con el bebé.
Ambas modalidades ofrecen beneficios emocionales, pero la elección dependerá de lo que busquen los padres y de las recomendaciones médicas.
Conclusión: Una herramienta indispensable en el cuidado prenatal
El ultrasonido obstétrico, ya sea en 2D o 3D, es una herramienta esencial para garantizar un embarazo saludable. Cada modalidad tiene sus propias ventajas y aplicaciones, lo que las hace complementarias en el cuidado prenatal. Mientras que el ultrasonido 2D sigue siendo el estándar para el diagnóstico médico, el 3D ofrece detalles visuales que fortalecen el vínculo emocional entre los padres y el bebé.
La elección entre un ultrasonido 2D o 3D dependerá de las necesidades específicas del embarazo y de las recomendaciones del médico. Ambos son seguros, eficaces y contribuyen de manera significativa al monitoreo del desarrollo fetal. Consultar con el especialista sobre la opción más adecuada asegura un seguimiento óptimo y una experiencia enriquecedora durante el embarazo.
-
¿Cómo se realiza un ultrasonido mamario y qué se detecta?
SRC:SelfWritten
El ultrasonido mamario es un estudio clave para evaluar la salud del tejido mamario. Este procedimiento es seguro, no invasivo y ofrece información detallada sobre cambios o anormalidades que puedan presentarse en las mamas. A continuación, explicamos cómo se realiza, qué puede detectar y sus principales beneficios.
¿Cómo se realiza un ultrasonido mamario?
El ultrasonido mamario es sencillo y no requiere preparación especial. Sin embargo, es importante informar al médico sobre antecedentes médicos relevantes.
- Preparación previa: La paciente se recuesta en una camilla, generalmente boca arriba, con los brazos sobre la cabeza para exponer el área a estudiar.
- Aplicación de gel: El especialista aplica un gel conductor en la piel. Este gel permite que las ondas sonoras se transmitan de manera efectiva.
- Uso del transductor: El médico utiliza un dispositivo llamado transductor, que emite ondas sonoras de alta frecuencia. Estas ondas crean imágenes en tiempo real del tejido mamario.
- Exploración detallada: El transductor se desplaza suavemente sobre la piel para explorar diferentes áreas. El especialista revisa posibles anormalidades en el tejido mamario.
- Resultados inmediatos: En muchos casos, el médico puede proporcionar una interpretación preliminar durante la consulta.
¿Qué se detecta con un ultrasonido mamario?
El ultrasonido mamario es útil para identificar múltiples condiciones, como:
- Quistes: Líquidos encapsulados que suelen ser benignos.
- Tumores: Ayuda a distinguir entre masas sólidas y líquidas.
- Fibroadenomas: Tumores benignos comunes en mujeres jóvenes.
- Cambios en el tejido: Detecta alteraciones en la textura o estructura del tejido mamario.
Este estudio complementa otros diagnósticos, especialmente en casos donde la mamografía no ofrece imágenes claras, como en mujeres con tejido mamario denso.
Diferencias entre ultrasonido y mamografía
 Aunque ambos estudios evalúan las mamas, tienen diferencias significativas:
Aunque ambos estudios evalúan las mamas, tienen diferencias significativas:- Tipo de imágenes: La mamografía utiliza rayos X, mientras que el ultrasonido emplea ondas sonoras.
- Usos específicos: El ultrasonido es ideal para distinguir entre masas sólidas y líquidas. La mamografía es mejor para detectar microcalcificaciones.
- Pacientes recomendadas: El ultrasonido es especialmente útil en mujeres jóvenes con tejido mamario denso.
Ambos estudios pueden complementarse según las necesidades del diagnóstico.
¿Qué hacer después de un ultrasonido mamario?
Los resultados del ultrasonido mamario guían el siguiente paso. Si se detectan anormalidades, el médico puede recomendar:
- Biopsia: Para analizar muestras de tejido sospechoso.
- Mamografía complementaria: En caso de requerir imágenes más detalladas.
- Seguimiento regular: Para monitorear cambios en el tejido mamario.
En caso de resultados normales, el médico puede sugerir revisiones periódicas para mantener un control preventivo.
Beneficios del ultrasonido mamario
Este procedimiento tiene múltiples ventajas:
- Precisión: Permite diferenciar entre quistes y masas sólidas.
- Seguridad: No utiliza radiación, lo que lo hace seguro para mujeres embarazadas.
- Diagnóstico detallado: Es ideal para explorar áreas específicas con mayor claridad.
Además, es rápido, indoloro y accesible, lo que facilita su uso en controles de rutina.
Relevancia del ultrasonido mamario
El ultrasonido mamario es una herramienta esencial para la detección temprana de problemas en el tejido mamario. Su precisión y seguridad lo convierten en una opción confiable para complementar otros estudios y garantizar un diagnóstico completo. Mantener revisiones regulares es clave para preservar la salud mamaria.
-
¿Cómo interpretar los resultados de un ultrasonido hepatobiliar?
SRC:SelfWritten
El ultrasonido hepatobiliar es una herramienta esencial para diagnosticar y evaluar problemas en el hígado, la vesícula biliar y las vías biliares. Este procedimiento no invasivo proporciona imágenes detalladas que ayudan a detectar anomalías estructurales y funcionales en estos órganos. Interpretar los resultados correctamente es clave para un diagnóstico preciso y un tratamiento adecuado.
¿Qué evalúan los resultados de un ultrasonido hepatobiliar?
 El ultrasonido hepatobiliar analiza varios aspectos de los órganos evaluados. Entre los parámetros más importantes se incluyen:
El ultrasonido hepatobiliar analiza varios aspectos de los órganos evaluados. Entre los parámetros más importantes se incluyen:- Tamaño: Permite detectar si el hígado o la vesícula biliar están agrandados o reducidos, lo que puede indicar enfermedades.
- Forma: Evalúa si los contornos de los órganos son regulares o si presentan deformaciones.
- Estructura: Muestra posibles alteraciones en la densidad o textura de los tejidos, como inflamaciones, quistes o tumores.
- Flujo biliar: Verifica si las vías biliares están obstruidas o dilatadas, lo que afecta el drenaje de la bilis.
Estos parámetros proporcionan información esencial para detectar problemas como cálculos biliares, hígado graso o infecciones.
¿Qué significa un resultado normal?
Un ultrasonido hepatobiliar normal indica que los órganos evaluados no presentan anomalías visibles. En las imágenes, los resultados normales muestran:
- Hígado: Tamaño adecuado, bordes lisos y textura homogénea sin áreas hiperecogénicas (brillantes) o hipoecogénicas (oscuras).
- Vesícula biliar: Forma ovalada, sin engrosamiento de las paredes ni presencia de cálculos en su interior.
- Vías biliares: Diámetro normal y sin signos de obstrucción o dilatación.
Estos hallazgos son indicativos de un sistema hepatobiliar funcional y saludable.
Resultados anormales y su interpretación
Cuando los resultados muestran alteraciones, pueden sugerir diferentes problemas de salud. Algunos hallazgos comunes incluyen:
- Hígado graso: El tejido hepático aparece más brillante de lo normal debido a la acumulación de grasa.
- Cálculos biliares: Se observan como áreas hiperecogénicas dentro de la vesícula, a menudo con sombra acústica.
- Quistes hepáticos: Son estructuras redondeadas llenas de líquido, generalmente benignas.
- Tumores o masas: Aparecen como áreas con ecogenicidad alterada, lo que puede requerir estudios adicionales para su caracterización.
- Obstrucciones biliares: Las vías biliares dilatadas suelen indicar un bloqueo en el flujo de bilis.
Es importante recordar que estos hallazgos deben ser interpretados por un médico especialista para determinar su significado clínico.
¿Qué hacer si los resultados son anormales?
Si los resultados muestran anomalías, es crucial consultar a un médico. El especialista evaluará los hallazgos en el contexto del historial clínico y los síntomas del paciente.
El médico puede solicitar pruebas adicionales para confirmar el diagnóstico, como análisis de sangre, tomografías computarizadas o resonancias magnéticas. También podría recomendar cambios en el estilo de vida o iniciar tratamientos específicos según el problema identificado.
Pruebas complementarias para aclarar resultados
En algunos casos, el ultrasonido hepatobiliar puede arrojar resultados poco concluyentes. Para obtener una evaluación más precisa, el médico podría sugerir:
- Análisis de sangre: Miden enzimas hepáticas, bilirrubina y otros marcadores de función hepática.
- Resonancia magnética (RM): Ofrece imágenes detalladas para caracterizar tumores o lesiones complejas.
- Tomografía computarizada (TAC): Es útil para evaluar masas hepáticas o detectar pequeñas obstrucciones biliares.
- Biopsia hepática: Permite analizar directamente el tejido hepático en caso de sospecha de enfermedades graves.
Estas pruebas complementarias ayudan a confirmar o descartar posibles diagnósticos.
Conclusión breve
Interpretar los resultados de un ultrasonido hepatobiliar requiere experiencia médica, ya que los hallazgos deben evaluarse en el contexto clínico del paciente. Este estudio es una herramienta fundamental en la detección temprana de problemas hepáticos y biliares, pero a menudo se complementa con otras pruebas para un diagnóstico integral. Consultar a un médico especialista es esencial para entender los resultados y tomar las medidas necesarias para preservar la salud.
-
¿El ultrasonido hepatobiliar es útil para el seguimiento de enfermedades hepáticas?
SRC:SelfWritten
-
¿Cómo interpretar los resultados de un tele de tórax?
SRC:SelfWritten
El tele de tórax es una de las pruebas diagnósticas más comunes en medicina. A través de esta radiografía, los médicos pueden observar en detalle las estructuras internas del tórax, como los pulmones, el corazón y las costillas. Esta herramienta resulta esencial para detectar una variedad de enfermedades respiratorias, cardíacas y otras afecciones relacionadas con el sistema torácico. En este blog, aprenderás cómo interpretar los resultados de un tele de tórax y qué información puede brindarte.¿Qué es un tele de tórax?
 El tele de tórax es una radiografía del tórax que permite visualizar las estructuras internas de la caja torácica. A través de esta prueba, los médicos pueden observar los pulmones, el corazón, las costillas y los vasos sanguíneos. El tele de tórax es fundamental para diagnosticar enfermedades pulmonares, cardíacas, óseas y pleurales. Es una herramienta rápida y no invasiva que ofrece información valiosa para guiar el tratamiento de diversos problemas de salud.
El tele de tórax es una radiografía del tórax que permite visualizar las estructuras internas de la caja torácica. A través de esta prueba, los médicos pueden observar los pulmones, el corazón, las costillas y los vasos sanguíneos. El tele de tórax es fundamental para diagnosticar enfermedades pulmonares, cardíacas, óseas y pleurales. Es una herramienta rápida y no invasiva que ofrece información valiosa para guiar el tratamiento de diversos problemas de salud.¿Qué información proporciona un tele de tórax?
Un tele de tórax proporciona datos clave sobre el estado general de las estructuras del tórax. Entre los aspectos que se analizan se encuentran:
- Tamaño del corazón: Permite verificar si el corazón está agrandado, lo cual puede ser indicativo de insuficiencia cardíaca o problemas valvulares.
- Estado de los pulmones: Se puede evaluar si los pulmones están sanos o si presentan infecciones, tumores o signos de enfermedades como la neumonía o el enfisema.
- Estructuras óseas: Un tele de tórax también muestra el estado de las costillas y la columna vertebral, ayudando a identificar fracturas o enfermedades óseas.
- Condiciones pleurales: Es posible observar si hay líquido acumulado en los pulmones o en las membranas que los rodean, lo que podría sugerir un derrame pleural.
Resultados normales de un tele de tórax
Cuando un tele de tórax no presenta anomalías, se considera un resultado normal. En estos casos:
- El corazón tiene un tamaño adecuado y no se muestra agrandado.
- Los pulmones se ven claros, sin signos de infección, obstrucción o masa.
- Las costillas y los huesos del tórax no presentan fracturas ni deformidades.
- No hay signos de acumulación de líquido en el espacio pleural ni en los pulmones.
En resumen, un tele de tórax normal indica que no hay evidencia de enfermedades graves en el tórax.
Posibles hallazgos en un tele de tórax anormal
Si el tele de tórax muestra anomalías, estas pueden indicar diversas afecciones. Algunos de los problemas que se pueden detectar incluyen:
- Neumonía: En este caso, el tele de tórax puede mostrar áreas opacas en los pulmones, que indican inflamación o infección.
- Insuficiencia cardíaca: Un corazón agrandado y signos de líquido en los pulmones pueden sugerir insuficiencia cardíaca congestiva.
- Tumores pulmonares: El tele de tórax puede mostrar masas o nódulos en los pulmones, lo que podría ser indicativo de cáncer de pulmón.
- Derrame pleural: Un área oscura o difusa en la parte inferior de los pulmones puede ser signo de un derrame pleural, que es la acumulación de líquido entre los pulmones y la membrana que los rodea.
Estos son solo algunos ejemplos de lo que podría mostrar un tele de tórax con resultados anormales. Un análisis detallado por parte de un médico es crucial para interpretar correctamente los hallazgos.
Importancia de la interpretación médica profesional
Es fundamental que los resultados del tele de tórax sean evaluados por un médico especialista. Aunque esta radiografía proporciona información valiosa, no es suficiente para hacer un diagnóstico definitivo. El médico debe considerar los hallazgos junto con los síntomas del paciente, el historial médico y otras pruebas adicionales. De esta manera, se garantiza que se llegue a un diagnóstico preciso y se pueda iniciar el tratamiento adecuado.
¿Qué hacer si los resultados indican una anomalía?
Si el tele de tórax muestra una anomalía, es importante seguir los pasos recomendados por el médico. Estos pueden incluir:
- Pruebas adicionales: El médico podría solicitar otras pruebas, como una tomografía computarizada (TC) o análisis de sangre, para obtener más información sobre la condición.
- Seguimiento médico: Dependiendo de los hallazgos, el médico podría recomendar un seguimiento cercano o remitir al paciente a un especialista para un tratamiento más específico.
- Tratamiento: Una vez que se haya confirmado el diagnóstico, el médico determinará el tratamiento más adecuado, que puede incluir medicamentos, cambios en el estilo de vida o intervenciones quirúrgicas.
Conclusión
El tele de tórax es una herramienta esencial para detectar problemas de salud en el sistema respiratorio, cardíaco y óseo. Interpretar correctamente los resultados de esta prueba es crucial para identificar enfermedades de manera temprana y comenzar el tratamiento adecuado. Sin embargo, es importante recordar que solo un médico capacitado puede interpretar correctamente los hallazgos y tomar decisiones sobre el tratamiento necesario.
-
¿El tamiz neonatal es una prueba 100% precisa?
SRC:SelfWritten
 El tamiz neonatal es una prueba crucial que se realiza a los recién nacidos para detectar posibles enfermedades graves. Aunque es altamente confiable, como cualquier examen médico, no es completamente infalible. En este blog, exploraremos qué tan precisa es esta prueba, cómo se interpretan los resultados y qué pasos tomar en caso de resultados anormales.
El tamiz neonatal es una prueba crucial que se realiza a los recién nacidos para detectar posibles enfermedades graves. Aunque es altamente confiable, como cualquier examen médico, no es completamente infalible. En este blog, exploraremos qué tan precisa es esta prueba, cómo se interpretan los resultados y qué pasos tomar en caso de resultados anormales.
¿Qué es el tamiz neonatal y cómo funciona?
El tamiz neonatal es un examen médico que busca identificar enfermedades metabólicas, genéticas y hormonales en los recién nacidos. Se realiza entre las primeras 24 y 72 horas después del nacimiento, cuando los niveles metabólicos son más detectables en la sangre.
El procedimiento consiste en tomar unas gotas de sangre del talón del bebé. Esta muestra se analiza en un laboratorio especializado para detectar marcadores que indiquen posibles alteraciones en el organismo.
El propósito principal es garantizar una intervención temprana en caso de detectar enfermedades. Esto permite mejorar el pronóstico y prevenir complicaciones a largo plazo.
¿Qué tan precisa es la prueba del tamiz neonatal?
El tamiz neonatal es una prueba altamente confiable y precisa, pero no es 100% infalible. Su tasa de precisión depende de varios factores, como el tipo de enfermedad que busca detectar, la calidad de la muestra y los métodos de análisis utilizados.
En general, el tamiz neonatal tiene una sensibilidad alta, lo que significa que es eficaz para identificar posibles casos de enfermedades. Sin embargo, también puede arrojar resultados falsos positivos o falsos negativos, aunque estos casos son poco frecuentes.
Los falsos positivos ocurren cuando la prueba indica la presencia de una enfermedad que no existe. Por otro lado, los falsos negativos pueden pasar por alto una enfermedad presente, aunque esto es raro.
¿Qué significa un resultado anormal en el tamiz neonatal?
Un resultado anormal en el tamiz neonatal no confirma la presencia de una enfermedad. Esto indica que se encontraron valores fuera del rango normal y que se necesitan estudios adicionales.
Los resultados anormales pueden deberse a factores como errores en la toma de la muestra o condiciones temporales del bebé. Por esta razón, los médicos suelen solicitar pruebas confirmatorias para evaluar el estado del recién nacido con mayor precisión.
Es importante que los padres mantengan la calma y sigan las recomendaciones médicas. En la mayoría de los casos, los resultados adicionales ayudan a aclarar la situación y descartar problemas graves.
¿Por qué el tamiz neonatal no es 100% preciso?
La precisión del tamiz neonatal puede verse afectada por diversos factores:
- Condiciones temporales del bebé: El estado de salud del recién nacido puede influir en los resultados iniciales.
- Calidad de la muestra: Una muestra mal tomada o contaminada puede alterar los resultados del análisis.
- Tipo de enfermedad: Algunas afecciones son más difíciles de detectar con el tamiz neonatal básico.
- Métodos de análisis: Las técnicas utilizadas en el laboratorio pueden variar y afectar la precisión de la prueba.
A pesar de estas limitaciones, el tamiz neonatal sigue siendo una herramienta valiosa para la detección temprana de enfermedades graves.
TAMIZ NEONATAL: ¿Qué hacer si los resultados no son concluyentes?
Si los resultados del tamiz neonatal no son concluyentes o indican anomalías, es fundamental seguir las recomendaciones médicas. El médico puede solicitar pruebas adicionales para confirmar o descartar el diagnóstico inicial.
Estas pruebas pueden incluir análisis de sangre más específicos, estudios metabólicos o pruebas genéticas. También es posible que se remita al bebé a un especialista en enfermedades metabólicas o genéticas para una evaluación más detallada.
Los padres deben estar informados y en comunicación constante con los médicos. Esto asegura que se tomen las medidas necesarias para proteger la salud del bebé.
Beneficios de realizar el tamiz neonatal a pesar de sus limitaciones
Aunque el tamiz neonatal no es 100% preciso, sus beneficios superan ampliamente sus limitaciones. Detectar una enfermedad de forma temprana puede marcar la diferencia en el desarrollo y la calidad de vida del bebé.
Algunas de las enfermedades que detecta incluyen:
- Hipotiroidismo congénito: Afección que afecta la producción de hormonas tiroideas, esenciales para el desarrollo.
- Fenilcetonuria: Trastorno metabólico que puede causar daño cerebral si no se trata.
- Fibrosis quística: Enfermedad genética que compromete los pulmones y el sistema digestivo.
- Hiperplasia suprarrenal congénita: Desequilibrio hormonal que afecta el crecimiento.
El diagnóstico temprano permite iniciar tratamientos efectivos que mejoran significativamente el pronóstico del bebé.
La importancia de la interpretación médica en el tamiz neonatal
La interpretación de los resultados del tamiz neonatal es crucial para evitar malentendidos. Los médicos están capacitados para analizar los resultados y determinar si son necesarios estudios adicionales.
Es importante que los padres no saquen conclusiones precipitadas. Un resultado anormal no siempre significa que el bebé tiene una enfermedad.
La comunicación con el equipo médico es esencial para aclarar dudas y garantizar un diagnóstico preciso.
Conclusión: Una herramienta clave para el bienestar del bebé
El tamiz neonatal es una prueba esencial que, aunque no es 100% precisa, salva vidas al detectar enfermedades graves de manera temprana. Su alta sensibilidad y confiabilidad lo convierten en una herramienta clave para garantizar el bienestar del recién nacido.
Es importante que los padres comprendan que los resultados anormales no siempre indican un problema definitivo. Consultar con especialistas y seguir las recomendaciones médicas asegura que el bebé reciba la atención necesaria desde sus primeros días de vida.
-
¿Cómo se realiza el tamiz neonatal y qué esperar durante el proceso?
SRC:SelfWritten
 El tamiz neonatal es una prueba fundamental para proteger la salud de los recién nacidos. Este examen permite detectar enfermedades que pueden no presentar síntomas al nacer, pero que, si no se tratan a tiempo, podrían tener consecuencias graves. A continuación, te explicamos cómo se realiza el tamiz neonatal, qué esperar durante el procedimiento y por qué es tan importante.
El tamiz neonatal es una prueba fundamental para proteger la salud de los recién nacidos. Este examen permite detectar enfermedades que pueden no presentar síntomas al nacer, pero que, si no se tratan a tiempo, podrían tener consecuencias graves. A continuación, te explicamos cómo se realiza el tamiz neonatal, qué esperar durante el procedimiento y por qué es tan importante.
¿Qué es el tamiz neonatal?
El tamiz neonatal es un examen médico que se realiza a los recién nacidos durante sus primeros días de vida. Consiste en analizar una pequeña muestra de sangre para detectar enfermedades metabólicas, genéticas y hormonales.
El objetivo principal es identificar afecciones que, aunque no presenten síntomas de inmediato, pueden causar complicaciones graves si no se tratan. Este examen es rápido, seguro y esencial para garantizar un inicio saludable en la vida del bebé.
¿Cómo se realiza el tamiz neonatal?
El tamiz neonatal se lleva a cabo en un procedimiento sencillo y rápido. Generalmente, este examen se realiza entre las 24 y 72 horas de vida del recién nacido, cuando el bebé todavía está en el hospital.
- Preparación: Se limpia el talón del bebé para asegurarse de que esté higiénico antes de tomar la muestra.
- Extracción de sangre: Con una lanceta, el personal médico realiza un pequeño pinchazo en el talón para obtener unas gotas de sangre.
- Recolección: La sangre se coloca en un papel filtro especial diseñado para este análisis.
- Envío al laboratorio: La muestra se envía a un laboratorio especializado para identificar posibles alteraciones metabólicas, hormonales o genéticas.
El procedimiento dura solo unos minutos y causa una molestia mínima al bebé. En caso de resultados dudosos o si el bebé nació prematuro, puede ser necesario repetir la prueba.
¿Qué esperar durante el proceso del tamiz neonatal?
El proceso es seguro y no invasivo. Los padres pueden estar presentes mientras se realiza el examen, lo que ayuda a calmar al bebé durante el procedimiento.
- Preparación emocional: Es posible que el bebé llore debido al pinchazo, pero el dolor es leve y pasajero.
- Duración: Todo el procedimiento, desde la preparación hasta la extracción, dura solo unos minutos.
- Resultados: Los resultados suelen estar disponibles en unos días. Si se detecta algo inusual, el médico informará a los padres para realizar estudios adicionales.
Este proceso es rutinario en hospitales y clínicas, lo que asegura que sea realizado por personal capacitado.
¿Por qué es importante el tamiz neonatal?
El tamiz neonatal es vital porque permite identificar enfermedades graves en una etapa temprana. Estas afecciones pueden no presentar síntomas inmediatos, pero si se detectan a tiempo, se pueden tratar eficazmente.
Algunas enfermedades comunes que detecta son:
- Hipotiroidismo congénito: Afección hormonal que puede afectar el desarrollo físico y mental del bebé.
- Fenilcetonuria: Trastorno metabólico que dificulta procesar ciertos aminoácidos.
- Fibrosis quística: Enfermedad genética que afecta los pulmones y el sistema digestivo.
Detectar estas condiciones a tiempo asegura un tratamiento oportuno y reduce el riesgo de complicaciones a largo plazo.
Consejos para los padres durante el tamiz neonatal
Es normal que los padres tengan preguntas sobre este examen. Aquí algunos consejos para garantizar una experiencia tranquila:
- Consulta con tu médico: Antes del nacimiento, infórmate sobre cuándo y dónde se realizará el tamiz neonatal.
- Mantén la calma: Aunque el procedimiento puede causar una leve molestia, es rápido y seguro.
- Pregunta por los resultados: Asegúrate de recibir los resultados a tiempo y consulta con el pediatra si hay dudas.
Recuerda que este examen es una medida preventiva que asegura el bienestar del bebé desde sus primeros días de vida.
Conclusión
El tamiz neonatal es un paso esencial en el cuidado de los recién nacidos. Su realización garantiza la detección temprana de enfermedades graves y brinda tranquilidad a los padres.
El procedimiento es rápido, seguro y ampliamente recomendado por especialistas. Priorizar esta prueba es una forma de cuidar la salud y el desarrollo de tu bebé desde sus primeros días.
-
¿Cómo prepararse para una resonancia magnética?
SRC:SelfWritten
La resonancia magnética es un procedimiento médico común que genera imágenes detalladas del interior del cuerpo sin el uso de radiación. Prepararse adecuadamente para este estudio es fundamental para garantizar resultados precisos y una experiencia cómoda. A continuación, explicamos todo lo que necesitas saber para estar listo.
¿Qué es una resonancia magnética y por qué es importante prepararse?
La resonancia magnética (RM) utiliza un potente campo magnético y ondas de radio para obtener imágenes detalladas de tejidos y órganos. Este estudio es indoloro, no invasivo y altamente efectivo para diagnosticar diversas afecciones.
Una preparación adecuada garantiza que el procedimiento sea seguro, cómodo y que las imágenes obtenidas sean claras. Además, ayuda a reducir el tiempo necesario para completar el examen.
Preparación antes de la resonancia magnética
Consulta médica previa
Antes de la resonancia, informa a tu médico sobre tu historial médico. Menciona si tienes:
- Implantes metálicos o dispositivos médicos, como marcapasos.
- Claustrofobia o ansiedad severa.
- Embarazo o sospecha de embarazo.
Algunos implantes pueden interferir con el campo magnético y representar un riesgo.
Restricciones alimentarias y de medicación
En la mayoría de los casos, no es necesario ayunar antes de una resonancia magnética. Sin embargo, si se usará contraste intravenoso, tu médico podría indicarte ciertas restricciones.
Sigue las instrucciones específicas sobre la toma de medicamentos. En general, puedes continuar con tus medicamentos habituales, salvo indicación contraria.
Elimina objetos metálicos
El día del examen, evita usar joyas, relojes, ropa con cremalleras metálicas o cualquier accesorio de metal.
Los objetos metálicos pueden ser atraídos por el campo magnético, representando un riesgo para tu seguridad.
Usa ropa cómoda
Opta por ropa holgada y sin componentes metálicos, como botones o ganchos. Algunos centros médicos te proporcionarán una bata para el estudio.
Llegada al centro médico
Llega con al menos 30 minutos de anticipación para completar formularios y resolver dudas. Lleva tu identificación y la orden médica para el estudio.
¿Qué esperar durante la resonancia magnética?
Ingreso a la sala de resonancia
El técnico te guiará al área del escáner. Te recostarás en una mesa móvil que se desliza dentro del equipo tubular.
Si tienes claustrofobia, infórmalo antes del procedimiento. Pueden ofrecerte un sedante ligero o realizar el estudio en un equipo más abierto.
El proceso del estudio
El escáner utiliza un potente imán para obtener imágenes de tu cuerpo. Durante el estudio, escucharás ruidos fuertes y repetitivos.
El uso de tapones para los oídos o auriculares puede ayudarte a minimizar el ruido. Permanecer inmóvil es crucial para obtener imágenes claras.
Si el estudio requiere contraste, se te administrará una inyección antes o durante el procedimiento. Este material mejora la calidad de las imágenes.
Duración del procedimiento
El tiempo varía según el área del cuerpo que se examine. En promedio, dura entre 20 y 60 minutos.
El técnico te informará en todo momento sobre el progreso del estudio.
Recomendaciones después de la resonancia magnética
Retorno a tus actividades normales
La resonancia magnética no requiere tiempo de recuperación. Puedes reanudar tus actividades habituales inmediatamente después, salvo que hayas recibido sedación.
En caso de haber utilizado contraste, asegúrate de beber abundante agua para ayudar a eliminarlo de tu cuerpo.
Revisión de los resultados
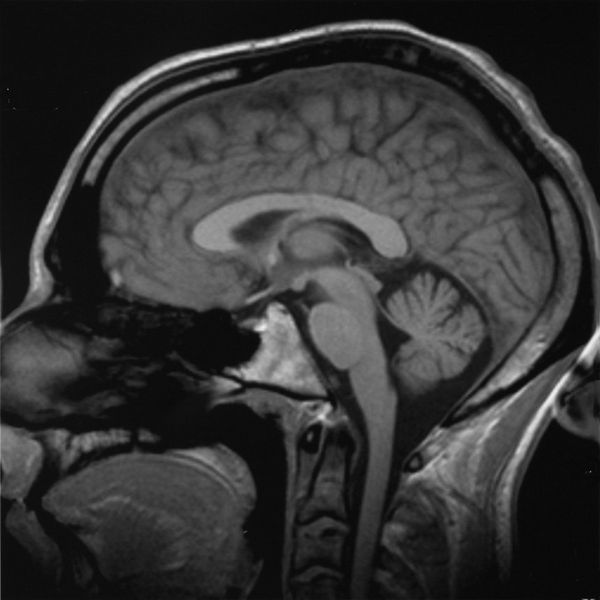 Las imágenes obtenidas serán analizadas por un radiólogo, quien enviará un informe a tu médico tratante. Este último revisará los resultados contigo en tu próxima consulta.
Las imágenes obtenidas serán analizadas por un radiólogo, quien enviará un informe a tu médico tratante. Este último revisará los resultados contigo en tu próxima consulta.Si experimentas algún efecto secundario, como mareo o molestias tras el contraste, contacta a tu médico.
Consejos para una experiencia cómoda en tu resonancia magnética
- Si sientes ansiedad, pregunta sobre técnicas de relajación o música disponible durante el estudio.
- Comunica cualquier incomodidad al técnico durante el procedimiento. Ellos están capacitados para ayudarte en todo momento.
- Lleva a un acompañante si te sientes nervioso o si recibirás sedación.
Prepararse para una resonancia magnética es sencillo con las indicaciones correctas. Siguiendo estos pasos, te asegurarás de que el estudio sea seguro, cómodo y eficaz. Consulta a tu médico para aclarar cualquier duda antes del procedimiento.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
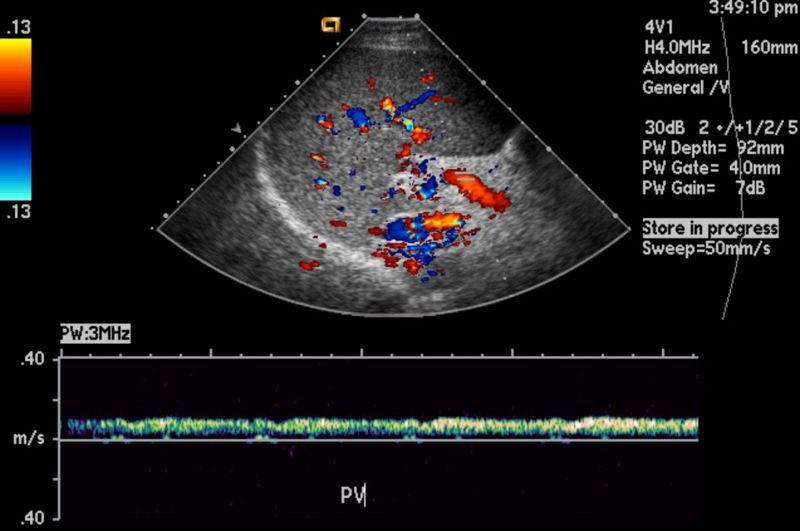 El ultrasonido hepatobiliar es un examen no invasivo que permite obtener imágenes detalladas del hígado, la vesícula biliar y las vías biliares. Esta herramienta es esencial no solo para el diagnóstico de enfermedades hepáticas, sino también para el seguimiento de condiciones crónicas que afectan al hígado. En este artículo, exploraremos cómo el ultrasonido hepatobiliar juega un papel clave en el monitoreo de enfermedades hepáticas y por qué es importante para los pacientes con afecciones hepáticas.
El ultrasonido hepatobiliar es un examen no invasivo que permite obtener imágenes detalladas del hígado, la vesícula biliar y las vías biliares. Esta herramienta es esencial no solo para el diagnóstico de enfermedades hepáticas, sino también para el seguimiento de condiciones crónicas que afectan al hígado. En este artículo, exploraremos cómo el ultrasonido hepatobiliar juega un papel clave en el monitoreo de enfermedades hepáticas y por qué es importante para los pacientes con afecciones hepáticas.