-
Examen general de orina para detectar infecciones urinarias
SRC:SelfWritten
El examen general de orina es una prueba diagnóstica comúnmente utilizada para evaluar la salud del tracto urinario. Este análisis es particularmente útil para la detección de infecciones urinarias, una condición médica que afecta a millones de personas en todo el mundo. Las infecciones del tracto urinario (ITU) son causadas principalmente por bacterias que ingresan al tracto urinario, provocando inflamación y molestias. En este artículo, exploraremos cómo el examen de orina para infecciones urinarias se utiliza en el diagnóstico, los síntomas que motivan la realización del análisis y cómo se confirman los resultados de la prueba.¿Qué es un examen de orina para infecciones urinarias?
El examen de orina para infecciones urinarias es una prueba diagnóstica utilizada para detectar la presencia de bacterias, glóbulos blancos, proteínas, y otros indicadores que sugieren una infección en el tracto urinario. El tracto urinario está compuesto por los riñones, uréteres, vejiga y uretra, y las infecciones pueden afectar cualquiera de estas áreas. El examen de orina es una herramienta clave para identificar infecciones, especialmente cuando se presentan síntomas clásicos como dolor al orinar, necesidad frecuente de orinar, y fiebre.
El análisis de orina para infecciones urinarias incluye dos componentes principales: el análisis físico-químico y el examen microscópico. El análisis físico-químico evalúa la apariencia de la orina, su pH, densidad, y la presencia de glucosa, proteínas o sangre. Por otro lado, el examen microscópico busca la presencia de bacterias, células sanguíneas o cristales que pueden indicar una infección.
Síntomas que pueden motivar el análisis de orina
Existen diversos síntomas que pueden indicar la presencia de una infección en el tracto urinario y que motivan la solicitud de un examen de orina. Estos síntomas pueden variar en intensidad y frecuencia, pero algunos de los más comunes incluyen:
1. Dolor al orinar (disuria)
Uno de los síntomas más comunes de una infección urinaria es el dolor o ardor al orinar. Este malestar ocurre cuando las bacterias infectan la uretra o la vejiga, lo que provoca inflamación y sensibilidad en el área.
2. Necesidad frecuente de orinar (nicturia)
La necesidad constante de orinar, incluso en pequeñas cantidades, es otro síntoma frecuente de una infección urinaria. Esto puede estar acompañado de una sensación urgente de ir al baño, lo que a menudo interrumpe las actividades diarias.
3. Orina turbia o con mal olor
 La presencia de orina turbia, con un color inusual o mal olor, puede ser un indicio de infección. Las bacterias y los glóbulos blancos en la orina alteran su apariencia y pueden causar estos cambios.
La presencia de orina turbia, con un color inusual o mal olor, puede ser un indicio de infección. Las bacterias y los glóbulos blancos en la orina alteran su apariencia y pueden causar estos cambios.4. Sangre en la orina (hematuria)
La hematuria, o la presencia de sangre en la orina, es otro síntoma que puede estar asociado con una infección urinaria. Esta condición puede hacer que la orina aparezca rosada o roja.
5. Fiebre y dolor lumbar
En algunos casos, una infección urinaria puede causar fiebre y dolor en la zona baja de la espalda, especialmente si la infección afecta a los riñones. Esta fiebre suele ser un signo de que la infección ha avanzado y puede estar afectando a estructuras más profundas.
Cuando uno o más de estos síntomas están presentes, un médico generalmente recomendará un examen de orina para confirmar la sospecha de una infección urinaria. El análisis de orina es rápido, sencillo y no invasivo, lo que lo convierte en una herramienta útil para el diagnóstico temprano.
¿Cómo se realiza el análisis de orina para infecciones urinarias?
El procedimiento para realizar un examen de orina para infecciones urinarias es bastante simple y se puede realizar en un laboratorio o clínica. El paciente debe proporcionar una muestra de orina, que generalmente se recolecta por la mañana para obtener una muestra más concentrada. Es importante que la muestra sea tomada en condiciones higiénicas para evitar contaminaciones externas que puedan alterar los resultados.
Una vez obtenida la muestra, se realiza un análisis físico-químico y microscópico. El análisis físico-químico busca la presencia de ciertos compuestos en la orina que puedan indicar infección, como:
- Leucocitos: La presencia de glóbulos blancos en la orina es un indicio claro de una infección, ya que el cuerpo envía estas células para combatir las bacterias.
- Nitritos: Algunas bacterias que causan infecciones urinarias convierten los nitratos en nitritos, lo que puede detectarse en la orina y sugerir la presencia de infección.
- Hemoglobina: La sangre en la orina puede ser un signo de infección o inflamación en el tracto urinario.
El examen microscópico se utiliza para examinar la muestra bajo el microscopio y observar la presencia de bacterias, glóbulos blancos, glóbulos rojos o células epiteliales que puedan indicar una infección.
Confirmación de los resultados del examen de orina
La confirmación de una infección urinaria se realiza en función de los resultados del examen de orina, pero también puede implicar pruebas adicionales. Si el análisis inicial sugiere la presencia de una infección, el médico puede ordenar un cultivo urinario para identificar la bacteria responsable de la infección y determinar cuál es el antibiótico más adecuado para tratarla. El cultivo urinario implica incubar la muestra de orina en un medio de cultivo para permitir que las bacterias crezcan y puedan ser identificadas.
El cultivo también es útil para determinar la sensibilidad de las bacterias a diferentes antibióticos, lo que permite un tratamiento más efectivo y dirigido. Este paso es especialmente importante en casos de infecciones urinarias recurrentes o complicadas, donde el tratamiento puede requerir un enfoque más personalizado.
¿Cómo se previenen las infecciones urinarias?
Aunque el examen de orina es esencial para diagnosticar infecciones urinarias, la prevención de estas infecciones es clave para evitar que se repitan. Algunas recomendaciones para reducir el riesgo de infecciones urinarias incluyen:
- Mantener una buena higiene personal: Limpiar la zona genital de adelante hacia atrás puede evitar que las bacterias del área anal se introduzcan en la uretra.
- Beber suficiente agua: Mantenerse bien hidratado favorece la micción frecuente, lo que ayuda a eliminar las bacterias del tracto urinario.
- Orinar después de relaciones sexuales: Esto ayuda a eliminar las bacterias que puedan haber ingresado en la uretra durante la actividad sexual.
- Evitar productos irritantes: Los productos de higiene femenina, como los desodorantes vaginales y las duchas vaginales, pueden irritar el tracto urinario y aumentar el riesgo de infección.
Análisis del artículo
En resumen, el examen general de orina es una herramienta fundamental para el diagnóstico de infecciones urinarias. La prueba permite detectar la presencia de bacterias, glóbulos blancos y otros indicadores que sugieren una infección en el tracto urinario. Los síntomas como dolor al orinar, necesidad frecuente de orinar, orina turbia, y fiebre son señales comunes que motivan la realización del análisis. La confirmación de los resultados mediante cultivos urinarios puede proporcionar información adicional sobre el tipo de bacteria presente y guiar el tratamiento adecuado. Además, adoptar medidas preventivas puede ser clave para reducir la recurrencia de estas infecciones.
-
Preguntas Frecuentes sobre la Colposcopia
SRC:SelfWritten
-
Costo del Ultrasonido Mamario: Factores que Influyen
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica esencial para la evaluación de la salud mamaria. Su costo puede variar significativamente dependiendo de diversos factores, como la ubicación geográfica, el tipo de tecnología utilizada y el lugar donde se realice el estudio. Este artículo analiza los elementos que influyen en el costo del ultrasonido mamario, lo compara con otros métodos diagnósticos y examina opciones gratuitas o subvencionadas disponibles para las pacientes.Factores que Influyen en el Costo del Ultrasonido Mamario
 El precio de un ultrasonido mamario no es uniforme y puede depender de varias variables. Comprender estos factores ayuda a las pacientes a tomar decisiones informadas sobre dónde realizarse este procedimiento.
El precio de un ultrasonido mamario no es uniforme y puede depender de varias variables. Comprender estos factores ayuda a las pacientes a tomar decisiones informadas sobre dónde realizarse este procedimiento.Ubicación Geográfica
La ubicación es uno de los principales determinantes del costo del ultrasonido mamario. En áreas urbanas, donde la oferta de servicios médicos es mayor, los precios pueden ser más competitivos. Sin embargo, en regiones rurales o de difícil acceso, los costos tienden a ser más altos debido a la limitada disponibilidad de centros especializados y al transporte del equipo médico.
Además, los costos pueden variar entre países debido a diferencias en los sistemas de salud y las regulaciones locales. Por ejemplo, en países con sistemas de salud universal, el costo del ultrasonido mamario puede estar cubierto parcial o totalmente por el gobierno.
Tecnología Utilizada
El tipo de tecnología empleada también impacta el costo del ultrasonido mamario. Los equipos modernos, que ofrecen imágenes de alta resolución y capacidades avanzadas como el ultrasonido 3D o 4D, tienden a ser más costosos. Sin embargo, estos métodos proporcionan mayor precisión, lo que puede ser crucial en casos de diagnóstico complejo.
Por otro lado, los centros que utilizan tecnología más básica suelen ofrecer precios más accesibles. Aunque estos equipos pueden ser suficientes para evaluaciones iniciales, no siempre proporcionan el nivel de detalle requerido para ciertos diagnósticos.
Clínica o Centro de Diagnóstico
El tipo de establecimiento donde se realiza el ultrasonido también influye en su costo. Las clínicas privadas suelen cobrar tarifas más altas debido a la calidad de las instalaciones y la experiencia del personal médico. En contraste, los hospitales públicos y las organizaciones sin fines de lucro suelen ofrecer precios más bajos, aunque las listas de espera pueden ser más largas.
Además, algunos centros especializados en salud mamaria ofrecen paquetes que incluyen consultas médicas y análisis complementarios, lo que puede resultar más conveniente para las pacientes que necesitan múltiples estudios.
Comparación con Otros Métodos Diagnósticos
El ultrasonido mamario se utiliza con frecuencia como complemento de otros métodos diagnósticos, como la mamografía y la resonancia magnética. Comparar sus costos y beneficios permite entender por qué el ultrasonido es una opción tan popular.
Mamografía
La mamografía es el método estándar para la detección temprana de cáncer de mama, especialmente en mujeres mayores de 40 años. Aunque suele ser más económico que el ultrasonido mamario, su eficacia disminuye en mujeres con tejido mamario denso, donde el ultrasonido ofrece mejores resultados.
El costo de una mamografía puede variar dependiendo del lugar, pero generalmente es accesible, especialmente en programas de detección temprana. Sin embargo, su uso está limitado en mujeres jóvenes debido a la exposición a radiación, lo que refuerza la utilidad del ultrasonido como alternativa.
Resonancia Magnética
La resonancia magnética (RM) es un método avanzado que ofrece imágenes extremadamente detalladas del tejido mamario. Su costo es significativamente más alto que el del ultrasonido mamario, lo que lo convierte en una opción menos accesible para muchas pacientes.
La RM se utiliza principalmente en casos de alto riesgo o para evaluar resultados dudosos obtenidos con otros métodos. Aunque su precisión es superior, no se considera una herramienta de diagnóstico inicial debido a su costo elevado y disponibilidad limitada.
Ultrasonido Mamario
El ultrasonido mamario combina precisión y accesibilidad, lo que lo convierte en una opción intermedia entre la mamografía y la RM. Su costo es mayor que el de una mamografía básica, pero significativamente menor que el de una resonancia magnética, especialmente en centros que ofrecen tarifas ajustadas o programas subvencionados.
Además, el ultrasonido no utiliza radiación, lo que lo hace ideal para mujeres jóvenes, embarazadas o en período de lactancia. Esta ventaja, junto con su capacidad para detectar anomalías en tejido denso, refuerza su papel como una herramienta esencial en el cuidado de la salud mamaria.
Opciones Gratuitas o Subvencionadas
Para muchas pacientes, el costo puede ser una barrera para acceder al ultrasonido mamario. Sin embargo, existen opciones gratuitas o de bajo costo que pueden facilitar el acceso a este importante estudio.
Programas de Salud Pública
En muchos países, los sistemas de salud pública ofrecen ultrasonidos mamarios gratuitos o a precios simbólicos para mujeres que cumplen con ciertos criterios, como edad o antecedentes familiares. Estos programas suelen ser parte de campañas de detección temprana y están diseñados para aumentar el acceso a cuidados preventivos.
Organizaciones Sin Fines de Lucro
Diversas organizaciones no gubernamentales ofrecen servicios de ultrasonido mamario a bajo costo o de manera gratuita, especialmente en comunidades de bajos recursos. Estas iniciativas suelen estar financiadas por donaciones y buscan reducir las desigualdades en el acceso a servicios de salud.
Seguros Médicos y Beneficios Corporativos
Muchas pólizas de seguro médico cubren parcial o totalmente el costo del ultrasonido mamario, dependiendo del plan contratado. Además, algunas empresas ofrecen beneficios de salud para sus empleados, que incluyen exámenes médicos preventivos.
Centros Universitarios
Algunas universidades con programas de medicina o radiología ofrecen ultrasonidos mamarios a bajo costo como parte de la formación práctica de sus estudiantes. Estos estudios suelen estar supervisados por médicos especialistas, garantizando un nivel adecuado de calidad.
Reflexión Final
El costo del ultrasonido mamario está influido por factores como la ubicación geográfica, la tecnología utilizada y el tipo de clínica o centro de diagnóstico. Aunque su precio puede variar, sigue siendo una herramienta accesible y efectiva para la detección temprana de enfermedades mamarias, especialmente en comparación con métodos más costosos como la resonancia magnética.
Para quienes enfrentan dificultades económicas, existen múltiples opciones gratuitas o subvencionadas que permiten acceder a este importante estudio. El ultrasonido mamario no solo es una inversión en la salud, sino también una herramienta clave en la prevención y diagnóstico precoz de afecciones que pueden ser tratadas con éxito si se detectan a tiempo. Por ello, es fundamental que las pacientes se informen sobre las alternativas disponibles y consulten con su médico para establecer una estrategia de cuidado adecuada a sus necesidades y recursos.
-
Biometría Hemática y Salud General: ¿Por Qué Es Esencial?
SRC:SelfWritten
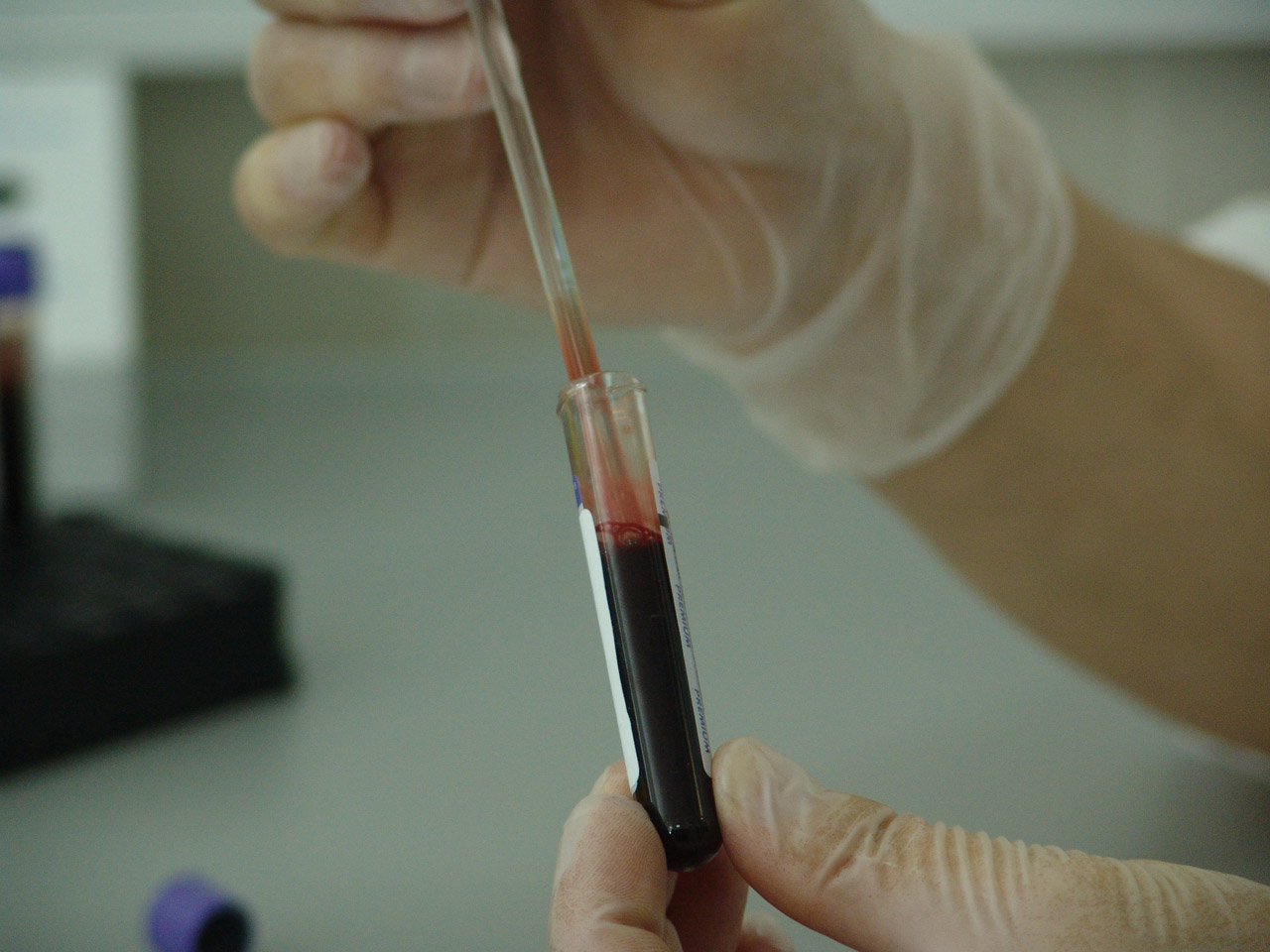 La biometría hemática es uno de los estudios de laboratorio más solicitados por médicos de diversas especialidades debido a su capacidad para proporcionar una visión general del estado de salud de una persona. Este análisis de sangre evalúa diversos componentes esenciales, como los glóbulos rojos, los glóbulos blancos y las plaquetas, ofreciendo información clave sobre el funcionamiento del sistema inmunológico, la presencia de infecciones ocultas y su papel en los chequeos médicos preventivos.
La biometría hemática es uno de los estudios de laboratorio más solicitados por médicos de diversas especialidades debido a su capacidad para proporcionar una visión general del estado de salud de una persona. Este análisis de sangre evalúa diversos componentes esenciales, como los glóbulos rojos, los glóbulos blancos y las plaquetas, ofreciendo información clave sobre el funcionamiento del sistema inmunológico, la presencia de infecciones ocultas y su papel en los chequeos médicos preventivos.El Rol de la Biometría Hemática en el Sistema Inmunológico
El sistema inmunológico es la principal defensa del cuerpo contra enfermedades e infecciones. Los glóbulos blancos, o leucocitos, son una parte fundamental de este sistema, y su análisis detallado es una de las funciones principales de la biometría hemática. Este estudio permite identificar alteraciones en la cantidad y el tipo de glóbulos blancos, proporcionando información clave sobre posibles problemas inmunológicos.
Por ejemplo, un aumento en los leucocitos, conocido como leucocitosis, puede indicar la presencia de infecciones bacterianas, inflamaciones o incluso estrés físico o emocional. Por otro lado, una disminución de los mismos, denominada leucopenia, podría ser un signo de infecciones virales, trastornos autoinmunes o deficiencias nutricionales. Además, las subcategorías de leucocitos, como los neutrófilos, linfocitos, monocitos, eosinófilos y basófilos, ofrecen pistas más específicas sobre el tipo de afección presente, ayudando a los médicos a orientar el diagnóstico y tratamiento.
Indicadores de Infecciones Ocultas
Muchas enfermedades infecciosas pueden desarrollarse de manera asintomática en sus etapas iniciales. En estos casos, una biometría hemática puede ser crucial para identificar señales de alerta tempranas. Por ejemplo, un aumento en los niveles de neutrófilos puede indicar la presencia de una infección bacteriana no diagnosticada, mientras que un incremento en los linfocitos podría sugerir una infección viral.
Asimismo, los niveles de hemoglobina y hematocrito, que también se analizan en la biometría hemática, pueden revelar condiciones subyacentes que podrían estar relacionadas con infecciones crónicas. La anemia, caracterizada por niveles bajos de hemoglobina, puede ser una manifestación secundaria de infecciones persistentes, como la tuberculosis o infecciones parasitarias.
Otro indicador clave son las plaquetas. Aunque su función principal está relacionada con la coagulación de la sangre, una cantidad anormal de plaquetas puede sugerir la presencia de enfermedades infecciosas, inflamatorias o incluso trastornos más complejos como el dengue o la septicemia.
Uso de la Biometría Hemática en Chequeos Preventivos
La prevención es uno de los pilares fundamentales de la medicina moderna, y la biometría hemática juega un papel indispensable en este enfoque. Este estudio se utiliza comúnmente en chequeos médicos generales para detectar problemas de salud antes de que se desarrollen síntomas evidentes.
En individuos sanos, los resultados normales de una biometría hemática ayudan a establecer un punto de referencia, permitiendo a los médicos identificar cualquier cambio significativo en los valores durante futuros chequeos. Por ejemplo, niveles anormales de glóbulos rojos, como la eritrocitosis o la anemia, pueden ser signos iniciales de problemas cardiovasculares, renales o metabólicos.
Además, los chequeos preventivos que incluyen biometría hemática son especialmente valiosos para grupos de alto riesgo, como personas con antecedentes familiares de enfermedades crónicas, pacientes con estilos de vida poco saludables o aquellos que están expuestos regularmente a factores de riesgo ocupacionales o ambientales. La detección temprana de anomalías en los resultados puede guiar intervenciones médicas oportunas, mejorando significativamente los pronósticos.
Beneficios de la Biometría Hemática como Herramienta Diagnóstica
El alcance de la biometría hemática va más allá de su utilidad preventiva. Este análisis también es una herramienta esencial en el diagnóstico y monitoreo de diversas enfermedades. Por ejemplo:
- Enfermedades hematológicas: Los cambios en el conteo de glóbulos rojos pueden indicar trastornos como la anemia o la policitemia.
- Inmunodeficiencias: La disminución persistente de glóbulos blancos puede ser un indicador de trastornos inmunológicos o efectos secundarios de ciertos tratamientos, como la quimioterapia.
- Trastornos de la coagulación: Las alteraciones en los niveles de plaquetas pueden ser una señal de enfermedades como la trombocitopenia o trombocitosis.
- Inflamación y estrés crónico: Los marcadores inflamatorios en la biometría hemática pueden reflejar el impacto del estrés crónico en el cuerpo, ayudando a implementar medidas preventivas para evitar complicaciones mayores.
Limitaciones y Recomendaciones
Aunque la biometría hemática es una herramienta poderosa, es importante recordar que no proporciona un diagnóstico definitivo por sí sola. Los resultados deben interpretarse en el contexto clínico del paciente y, en caso de encontrar anomalías, generalmente se requieren estudios complementarios para confirmar el diagnóstico.
Para garantizar resultados precisos, se recomienda que el paciente siga las instrucciones previas al estudio, como evitar la ingesta de alimentos por al menos 8 horas antes de la extracción de sangre. Además, es esencial realizar este análisis en laboratorios certificados que garanticen estándares de calidad en el procesamiento de las muestras.
Reflexión Final
La biometría hemática es un aliado invaluable en la evaluación del estado de salud general, al proporcionar información detallada sobre el sistema inmunológico, identificar infecciones ocultas y apoyar los chequeos preventivos. Su papel como herramienta diagnóstica y preventiva subraya la importancia de incorporar este estudio en los controles médicos regulares. Con una interpretación adecuada y un seguimiento clínico oportuno, este análisis puede marcar la diferencia entre la detección temprana y la progresión silenciosa de muchas enfermedades.
-
¿Cuáles son los riesgos de no hacerse un Papanicolaou regularmente?
SRC:SelfWritten
El Papanicolaou es una de las pruebas más importantes en la prevención del cáncer cervical. Esta prueba sencilla puede detectar cambios anormales en las células del cuello uterino antes de que se conviertan en problemas graves. No hacerse un Papanicolaou regularmente aumenta significativamente los riesgos para la salud femenina. En este artículo, explicaremos los peligros de omitir esta prueba y cómo la detección temprana mejora las posibilidades de tratamiento y recuperación.Riesgo de cáncer cervical
Uno de los mayores riesgos de no realizarse un Papanicolaou con regularidad es la posibilidad de desarrollar cáncer cervical. El Papanicolaou detecta células anormales en el cuello uterino que podrían convertirse en cancerosas. Si estas células no se identifican a tiempo, el cáncer puede progresar sin síntomas visibles, dificultando su tratamiento.
 El cáncer cervical, en sus etapas iniciales, es más fácil de tratar. Sin embargo, cuando no se detecta a tiempo, puede diseminarse a otras partes del cuerpo, volviéndose mucho más peligroso. Por lo tanto, la falta de un Papanicolaou regular pone a las mujeres en mayor riesgo de enfrentar complicaciones graves de salud.
El cáncer cervical, en sus etapas iniciales, es más fácil de tratar. Sin embargo, cuando no se detecta a tiempo, puede diseminarse a otras partes del cuerpo, volviéndose mucho más peligroso. Por lo tanto, la falta de un Papanicolaou regular pone a las mujeres en mayor riesgo de enfrentar complicaciones graves de salud.Detección tardía de células anormales
El Papanicolaou permite identificar cambios celulares anormales antes de que se conviertan en enfermedades graves. No realizarse esta prueba a tiempo puede significar que estos cambios pasen desapercibidos. Con el tiempo, estas células pueden transformarse en precancerosas o cancerosas sin que la persona se dé cuenta.
Cuanto más tarde se detectan estas células anormales, más difícil será tratarlas de manera efectiva. La detección tardía no solo aumenta el riesgo de cáncer, sino que también reduce las opciones de tratamiento y la probabilidad de una recuperación exitosa. Por eso, es crucial realizarse el Papanicolaou regularmente, según las indicaciones médicas.
Infecciones por el virus del papiloma humano (VPH)
El virus del papiloma humano (VPH) es una de las principales causas del cáncer cervical. Muchas mujeres que están infectadas con el VPH no presentan síntomas, lo que hace que el virus pase desapercibido durante mucho tiempo. El Papanicolaou puede detectar cambios celulares provocados por el VPH antes de que se conviertan en cáncer.
No hacerse un Papanicolaou regularmente significa que una infección por VPH podría no detectarse a tiempo. Esto aumenta el riesgo de que el virus cause daños a largo plazo y de que evolucione hacia el cáncer cervical u otras complicaciones de salud.
Mayor riesgo para la salud femenina
El Papanicolaou no solo ayuda a detectar el cáncer cervical, sino que también permite a los médicos identificar otros problemas de salud relacionados con el cuello uterino. Al no realizarse la prueba regularmente, las mujeres corren el riesgo de que cualquier cambio en la salud reproductiva no se detecte a tiempo.
No realizarse un Papanicolaou con regularidad puede generar una falsa sensación de seguridad. La ausencia de síntomas no significa necesariamente que todo esté bien. Muchas afecciones, incluyendo el cáncer cervical, no muestran signos evidentes hasta que alcanzan una etapa avanzada.
Impacto en el tratamiento y la recuperación
La detección temprana de células anormales es esencial para un tratamiento exitoso. Cuando los cambios celulares se detectan en las primeras etapas, las opciones de tratamiento son menos invasivas y tienen un mayor índice de éxito. Si el cáncer cervical se diagnostica en etapas avanzadas, las opciones de tratamiento se vuelven más limitadas y agresivas.
No hacerse un Papanicolaou regularmente disminuye las probabilidades de detección temprana, lo que puede afectar significativamente la tasa de recuperación. Cuanto antes se identifiquen las células anormales, mayores serán las probabilidades de un tratamiento efectivo y una recuperación completa.
El Papanicolaou y la prevención de enfermedades graves
El Papanicolaou no solo se enfoca en la detección del cáncer cervical, sino que también es una herramienta preventiva. Al identificar cambios celulares precancerosos, los médicos pueden intervenir antes de que la enfermedad avance. Esto contribuye a reducir la incidencia del cáncer cervical y otras complicaciones relacionadas.
No realizarse el Papanicolaou regularmente significa que las mujeres pierden una oportunidad valiosa para prevenir enfermedades graves. La prevención es una de las mejores maneras de garantizar una vida más saludable y evitar complicaciones futuras.
¿Con qué frecuencia debe hacerse el Papanicolaou?
La frecuencia recomendada para realizarse un Papanicolaou depende de varios factores, como la edad, el historial médico y los riesgos personales. Generalmente, se aconseja que las mujeres comiencen a hacerse la prueba a partir de los 21 años. Entre los 21 y 29 años, se recomienda realizar la prueba cada tres años.
A partir de los 30 años, muchas mujeres pueden hacerse un Papanicolaou cada cinco años si también se realizan una prueba de VPH. Sin embargo, las recomendaciones específicas pueden variar según el historial de salud de cada mujer y las indicaciones de su médico.
Conclusión
No hacerse un Papanicolaou regularmente puede tener graves consecuencias para la salud femenina. La detección tardía de células anormales aumenta el riesgo de cáncer cervical y otras complicaciones graves. Además, la falta de un seguimiento adecuado reduce las probabilidades de un tratamiento exitoso y una recuperación rápida.
El Papanicolaou es una herramienta fundamental en la prevención y detección temprana de enfermedades. Realizarse esta prueba de manera regular permite a las mujeres proteger su salud y prevenir problemas graves antes de que se desarrollen. Mantener una rutina de cuidados ginecológicos es esencial para garantizar una vida sana y libre de complicaciones.
-
¿Qué es la biometría hemática y qué información proporciona?
SRC:SelfWritten
La biometría hemática es uno de los análisis clínicos más solicitados en el ámbito médico. Este examen de laboratorio evalúa los componentes principales de la sangre y ofrece una visión detallada sobre la salud general del paciente. Es una herramienta esencial en la detección, diagnóstico y seguimiento de diversas enfermedades. A continuación, te explicamos en detalle qué es, cómo funciona y qué información aporta.
A continuación, te explicamos en detalle qué es, cómo funciona y qué información aporta.¿Qué es la biometría hemática?
La biometría hemática es un análisis de sangre que mide la cantidad y las características de las células sanguíneas. Estas incluyen los glóbulos rojos, glóbulos blancos y plaquetas.
El estudio también evalúa parámetros como la hemoglobina, el hematocrito y la concentración de otros elementos presentes en la sangre. Este análisis proporciona información clave para evaluar el estado de salud general del paciente.
Se realiza extrayendo una muestra de sangre, que luego se analiza en un laboratorio con equipos especializados.
Componentes evaluados en una biometría hemática
1. Glóbulos rojos (eritrocitos)
Los glóbulos rojos transportan oxígeno desde los pulmones hacia los tejidos del cuerpo. También eliminan el dióxido de carbono.
Este análisis mide el número de glóbulos rojos y otros parámetros relacionados, como:
- Hemoglobina (Hb): Indica la cantidad de oxígeno transportado por la sangre. Es fundamental para detectar anemia.
- Hematocrito (Hct): Representa el porcentaje de sangre compuesto por glóbulos rojos. Valores anormales pueden indicar deshidratación o enfermedades como leucemia.
- Volumen corpuscular medio (VCM): Mide el tamaño promedio de los glóbulos rojos, útil para clasificar anemias.
2. Glóbulos blancos (leucocitos)
Los glóbulos blancos son responsables de combatir infecciones y fortalecer el sistema inmunológico. La biometría hemática evalúa su cantidad y tipos, como:
- Neutrófilos: Combaten infecciones bacterianas.
- Linfocitos: Participan en la respuesta inmunológica.
- Monocitos: Eliminan células dañadas.
- Eosinófilos y basófilos: Participan en alergias y reacciones inflamatorias.
Un conteo elevado de glóbulos blancos puede indicar infecciones o inflamaciones, mientras que un conteo bajo puede sugerir problemas inmunológicos.
3. Plaquetas (trombocitos)
Las plaquetas son esenciales para la coagulación de la sangre. Su conteo ayuda a evaluar la capacidad del cuerpo para detener hemorragias.
Valores bajos pueden indicar trastornos como púrpura trombocitopénica, mientras que niveles altos pueden ser signos de trombosis.
¿Qué información proporciona la biometría hemática?
1. Diagnóstico temprano de enfermedades
Este análisis detecta alteraciones en las células sanguíneas que pueden ser indicativas de diversas patologías. Por ejemplo, anemias, leucemias, infecciones o trastornos de coagulación.
2. Seguimiento de enfermedades crónicas
La biometría hemática es crucial para monitorizar enfermedades como la diabetes, insuficiencia renal o cáncer. Permite evaluar si los tratamientos están funcionando o si se necesitan ajustes.
3. Evaluación del estado general de salud
Los resultados ayudan a determinar si el cuerpo está funcionando correctamente. Es un punto de partida para investigaciones más profundas si se detectan anomalías.
4. Identificación de infecciones e inflamaciones
Un aumento en los glóbulos blancos puede ser una señal clara de que el cuerpo está combatiendo una infección. Además, otros cambios en los valores pueden indicar procesos inflamatorios.
¿Cuándo se recomienda realizar una biometría hemática?
Se recomienda realizar este examen en diferentes situaciones, como:
- Durante chequeos médicos de rutina.
- Para evaluar síntomas como fatiga, fiebre o palidez.
- En el seguimiento de enfermedades crónicas.
- Antes de procedimientos quirúrgicos o tratamientos médicos.
Este análisis es rápido, accesible y de gran valor diagnóstico.
Factores que pueden influir en los resultados
Es importante considerar ciertos factores que podrían afectar los resultados de una biometría hemática:
- Hidratación: La deshidratación puede alterar el conteo de glóbulos rojos y el hematocrito.
- Medicamentos: Algunos fármacos pueden influir en los niveles de glóbulos blancos o plaquetas.
- Estrés o actividad física reciente: Estos pueden causar cambios temporales en los valores sanguíneos.
Por ello, es fundamental seguir las indicaciones del médico antes de realizar el análisis.
¿Cómo interpretar los resultados?
Los resultados de la biometría hemática se presentan en forma de valores numéricos. Estos se comparan con rangos considerados normales, los cuales pueden variar según el laboratorio.
Es importante que un médico interprete los resultados, ya que valores fuera del rango no siempre significan enfermedad. Algunos factores, como la edad, el sexo o el estado fisiológico (embarazo), pueden influir en los valores normales.
Conclusión
La biometría hemática es una herramienta esencial para el diagnóstico y monitoreo de la salud. Este examen proporciona información detallada sobre los componentes sanguíneos y su funcionamiento. Su realización regular puede prevenir complicaciones graves y garantizar un tratamiento oportuno.
-
Diferencias entre la mastografía y otras pruebas de mama
SRC:SelfWritten
La mastografía es una de las pruebas más utilizadas para detectar el cáncer de mama. Este examen utiliza rayos X para obtener imágenes detalladas de las mamas y permite a los médicos identificar posibles anomalías, como tumores o calcificaciones. Sin embargo, existen otras pruebas complementarias que también desempeñan un papel crucial en el diagnóstico del cáncer de mama, como la ecografía mamaria, la resonancia magnética (RM) y la biopsia. A continuación, se comparan estas pruebas, destacando sus diferencias y cómo se complementan entre sí.¿Qué es la mastografía?
 La mastografía es un examen de imagen que utiliza rayos X para producir fotografías detalladas del tejido mamario. Su principal función es detectar signos de cáncer de mama, como masas, asimetrías o calcificaciones, que pueden ser indicativos de problemas en las mamas. Este examen es fundamental para la detección temprana, especialmente en mujeres mayores de 40 años, y se realiza de forma rutinaria en muchos programas de detección de cáncer de mama.
La mastografía es un examen de imagen que utiliza rayos X para producir fotografías detalladas del tejido mamario. Su principal función es detectar signos de cáncer de mama, como masas, asimetrías o calcificaciones, que pueden ser indicativos de problemas en las mamas. Este examen es fundamental para la detección temprana, especialmente en mujeres mayores de 40 años, y se realiza de forma rutinaria en muchos programas de detección de cáncer de mama.Aunque la mastografía es altamente eficaz, su capacidad para detectar ciertos tipos de tumores depende de diversos factores, como la densidad del tejido mamario.
Comparación de la mastografía con otras pruebas de mama
Existen varias pruebas que se utilizan junto con la mastografía para obtener una evaluación completa del tejido mamario. Estas incluyen la ecografía mamaria, la resonancia magnética (RM) y la biopsia. Cada una tiene características distintas y es útil en diferentes situaciones.
Ecografía mamaria
La ecografía mamaria utiliza ondas sonoras para crear imágenes del tejido mamario. A diferencia de la mastografía, que emplea rayos X, la ecografía no es invasiva y no utiliza radiación. Es especialmente útil para examinar las áreas de las mamas que pueden ser difíciles de ver en una mamografía, como los quistes mamarios o las masas sólidas.
Una de las principales ventajas de la ecografía es que es capaz de diferenciar entre masas sólidas y quistes llenos de líquido, lo que puede ser difícil de interpretar solo con una mastografía. Sin embargo, la ecografía no es tan eficaz para detectar calcificaciones, que son pequeñas acumulaciones de calcio que pueden ser signos tempranos de cáncer.
Resonancia magnética (RM)
La resonancia magnética (RM) es una prueba de imagen avanzada que utiliza un campo magnético y ondas de radio para obtener imágenes detalladas del tejido mamario. La RM es especialmente útil en mujeres con alto riesgo de cáncer de mama, ya sea por antecedentes familiares o por factores genéticos. Esta prueba es más sensible que la mastografía, pero también puede dar lugar a más falsos positivos.
En mujeres con senos densos, la resonancia magnética puede proporcionar imágenes más claras y ayudar a detectar tumores que no son visibles en la mastografía. Sin embargo, la RM es más costosa y generalmente se utiliza cuando hay sospecha de cáncer o cuando otras pruebas no han proporcionado un diagnóstico claro.
Biopsia
La biopsia es una prueba diagnóstica que implica extraer una pequeña muestra de tejido de una anomalía detectada en la mastografía o en la ecografía. Se realiza para determinar si una masa es benigna o maligna. Aunque la biopsia no es una prueba de imagen, es esencial para confirmar el diagnóstico en casos donde se sospecha de cáncer.
En muchos casos, después de que una anomalía es identificada en la mastografía, se recomienda realizar una biopsia para obtener un diagnóstico definitivo. A pesar de ser más invasiva que las pruebas de imagen, la biopsia es la única forma de obtener una certeza absoluta sobre si una masa es cancerosa o no.
Diferencias clave en la precisión y utilidad de las pruebas
La mastografía es muy efectiva para detectar calcificaciones, que son un signo temprano de cáncer de mama. Sin embargo, puede tener dificultades para detectar tumores en mujeres con senos densos, ya que tanto el tejido glandular como el tumoral se ven blancos en la imagen. En estos casos, la ecografía es útil para identificar masas o quistes que no se ven claramente en la mamografía.
Por otro lado, la resonancia magnética es más sensible que la mastografía, pero tiende a generar más falsos positivos. Es decir, puede identificar áreas sospechosas que no son cancerosas, lo que puede llevar a más pruebas y ansiedad. La RM es más eficaz en mujeres con alto riesgo o senos densos, pero generalmente no se utiliza de forma rutinaria en mujeres sin factores de riesgo elevados.
¿Cuándo se recomienda una prueba diferente a la mastografía?
En ciertos casos, como en mujeres con senos densos o antecedentes familiares de cáncer de mama, es recomendable realizar pruebas adicionales a la mastografía. En estos casos, se puede recomendar una resonancia magnética para obtener imágenes más detalladas y precisas.
También en el seguimiento de pacientes que ya han sido diagnosticadas con cáncer de mama, la resonancia magnética puede ser útil para evaluar la extensión del cáncer o detectar recurrencias. Para las mujeres con senos densos, la ecografía mamaria puede complementar la mastografía y ayudar a identificar masas que no son visibles en la mamografía.
Ventajas y limitaciones de cada prueba
Cada prueba tiene sus ventajas y limitaciones. La mastografía es una herramienta eficaz para la detección temprana y rutinaria del cáncer de mama, pero puede no ser adecuada para mujeres con senos densos. La ecografía es útil para evaluar quistes y masas sólidas, pero no puede detectar calcificaciones. La resonancia magnética es extremadamente sensible, pero no siempre es necesaria y puede resultar costosa y generar falsos positivos.
La biopsia es la única forma de confirmar si un tumor es benigno o maligno, y a menudo se recomienda después de que una anomalía es detectada en la mastografía o la ecografía.
Diagnóstico integral
Es importante recordar que ninguna prueba es perfecta por sí sola. Un diagnóstico integral que combine diferentes pruebas de imagen, como la mastografía, la ecografía y la resonancia magnética, junto con la biopsia cuando sea necesario, ofrece un enfoque más completo y confiable. Cada mujer es única, y los médicos consideran varios factores, como la edad, el riesgo de cáncer de mama y los antecedentes familiares, para decidir qué pruebas realizar.
El diagnóstico temprano y preciso del cáncer de mama es fundamental para mejorar las tasas de supervivencia, y un enfoque multidisciplinario es clave para obtener los mejores resultados.
-
¿Es posible detectar diabetes con un examen general de orina?
SRC:SelfWritten
La diabetes es una enfermedad metabólica crónica que afecta a millones de personas en todo el mundo. Detectarla a tiempo es crucial para evitar complicaciones graves, como daños en los riñones, visión y nervios. Un diagnóstico temprano puede mejorar el control de la enfermedad y prevenir complicaciones. Un examen general de orina puede ser una herramienta inicial útil para detectar señales de diabetes, aunque no es suficiente para hacer un diagnóstico definitivo. En este artículo, explicaremos cómo el examen general de orina puede ayudar a detectar la diabetes y por qué es importante consultar a un especialista.¿Qué mide un examen general de orina?
El examen general de orina es una prueba sencilla que evalúa varios aspectos de la orina, como su color, pH, y la presencia de sustancias como glucosa, proteínas y cetonas. Aunque no está diseñado específicamente para diagnosticar diabetes, puede ofrecer pistas sobre la salud metabólica y renal.
Los parámetros más relevantes que un examen general de orina mide son:
- Glucosa: Normalmente, no debe haber glucosa en la orina. Su presencia puede ser una señal temprana de diabetes.
- Cetonas: Son productos de desecho del metabolismo de las grasas, que pueden aparecer cuando el cuerpo no puede utilizar la glucosa adecuadamente, como ocurre en la diabetes descontrolada.
- Proteínas: Aunque no están directamente relacionadas con la diabetes, la presencia de proteínas en la orina puede indicar complicaciones renales, como la nefropatía diabética.
Detección de glucosa en la orina
Una de las formas en las que un examen general de orina puede ayudar a identificar signos de diabetes es a través de la detección de glucosa en la orina. En condiciones normales, los riñones filtran la glucosa y la reabsorben en el torrente sanguíneo, por lo que no debería encontrarse glucosa en la orina.
Sin embargo, cuando los niveles de glucosa en la sangre son elevados, como en la diabetes, los riñones no pueden reabsorber toda la glucosa. Esto provoca que parte de ella se elimine a través de la orina, lo que puede ser detectado en un examen general de orina.
La presencia de glucosa en la orina no siempre significa que una persona tiene diabetes. Puede ser un signo de que los niveles de azúcar en sangre están fuera de control, pero se necesita un análisis más detallado, como una prueba de glucosa sérica o un test de HbA1c, para confirmar el diagnóstico.
Presencia de cetonas y su relación con la diabetes
Otra característica importante que puede ser detectada en un examen general de orina son las cetonas. Las cetonas son compuestos producidos cuando el cuerpo descompone las grasas para obtener energía, debido a la falta de glucosa disponible.
En personas con diabetes, especialmente en aquellos con diabetes tipo 1 o mal controlada, el cuerpo puede no ser capaz de utilizar adecuadamente la glucosa, lo que lleva a la producción excesiva de cetonas. La presencia de cetonas en la orina puede ser un signo de que la diabetes está mal controlada y puede indicar la aparición de complicaciones graves, como la cetoacidosis diabética.
La cetoacidosis diabética es una condición peligrosa que puede requerir atención médica urgente. Si el examen general de orina revela cetonas, es crucial consultar a un médico para una evaluación más profunda.
Limitaciones del examen general de orina para detectar diabetes
 Aunque el examen general de orina puede ser útil para identificar signos tempranos de diabetes, tiene limitaciones importantes. Esta prueba no es suficiente para diagnosticar diabetes de manera definitiva.
Aunque el examen general de orina puede ser útil para identificar signos tempranos de diabetes, tiene limitaciones importantes. Esta prueba no es suficiente para diagnosticar diabetes de manera definitiva.Para confirmar un diagnóstico de diabetes, se requieren pruebas adicionales, como:
- Prueba de glucosa sérica: Mide los niveles de glucosa en la sangre en ayunas. Si los niveles son elevados, puede indicar diabetes.
- HbA1c: Mide el promedio de los niveles de glucosa en sangre durante los últimos tres meses. Es una prueba clave para evaluar el control a largo plazo de la diabetes.
El examen general de orina puede ser un primer paso útil si se sospecha de diabetes, pero solo un análisis de sangre puede proporcionar un diagnóstico definitivo.
Importancia del seguimiento médico
Si un examen general de orina detecta glucosa o cetonas, es esencial consultar a un médico para realizar pruebas adicionales. Un profesional de la salud podrá determinar si se trata de diabetes o de alguna otra afección.
Es importante recordar que, aunque la presencia de glucosa o cetonas en la orina puede indicar un problema de salud, no siempre significa que se tenga diabetes. Un diagnóstico preciso solo puede hacerse con pruebas complementarias, y un seguimiento adecuado es crucial para garantizar un tratamiento oportuno y efectivo.
Conclusión
El examen general de orina es una herramienta útil para detectar signos tempranos de diabetes, como la presencia de glucosa y cetonas. Sin embargo, esta prueba por sí sola no es suficiente para diagnosticar la enfermedad. Si se detectan anomalías en la orina, es importante consultar a un médico para realizar pruebas adicionales y obtener un diagnóstico preciso. Un diagnóstico temprano de diabetes es esencial para prevenir complicaciones graves y mejorar la calidad de vida.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

 La lactancia materna es una etapa crucial en la vida de madre e hijo, llena de cambios físicos y emocionales. Durante este período, es común que surjan dudas sobre la fertilidad y la posibilidad de un nuevo embarazo. Una de las preguntas más frecuentes es si una
La lactancia materna es una etapa crucial en la vida de madre e hijo, llena de cambios físicos y emocionales. Durante este período, es común que surjan dudas sobre la fertilidad y la posibilidad de un nuevo embarazo. Una de las preguntas más frecuentes es si una