-
¿Cuándo se debe realizar el primer ultrasonido obstétrico?
El primer ultrasonido obstétrico es una herramienta fundamental para el seguimiento adecuado del embarazo. Se trata de un estudio por imagen que permite confirmar la gestación, estimar la edad gestacional y detectar posibles anomalías en sus etapas iniciales. Esta evaluación temprana proporciona información clínica relevante para establecer el pronóstico del embarazo y tomar decisiones médicas oportunas.
Importancia del primer ultrasonido obstétrico
Generalmente, el primer ultrasonido obstétrico se recomienda entre la semana 6 y la semana 10 de gestación. En esta etapa temprana, es posible visualizar el saco gestacional dentro del útero, verificar la presencia del embrión, observar su latido cardíaco e incluso detectar si se trata de un embarazo múltiple.
 Este estudio permite calcular con precisión la edad gestacional mediante la medición de la longitud cráneo-caudal del embrión, especialmente útil cuando la fecha de la última menstruación es incierta. Determinar esta edad gestacional con exactitud es fundamental para programar las siguientes evaluaciones, predecir la fecha probable de parto y prevenir complicaciones asociadas con la prematuridad o postérmino.
Este estudio permite calcular con precisión la edad gestacional mediante la medición de la longitud cráneo-caudal del embrión, especialmente útil cuando la fecha de la última menstruación es incierta. Determinar esta edad gestacional con exactitud es fundamental para programar las siguientes evaluaciones, predecir la fecha probable de parto y prevenir complicaciones asociadas con la prematuridad o postérmino.Ultrasonido obstétrico de primer trimestre: ¿qué evalúa?
El ultrasonido obstétrico en el primer trimestre no solo confirma la viabilidad del embarazo, sino que también detecta signos de alarma que podrían indicar complicaciones, como embarazos ectópicos, molares o gestaciones anembrionadas. La visualización del saco vitelino, el embrión y el latido fetal dentro del útero permiten excluir muchas de estas condiciones.
Adicionalmente, a partir de la semana 11 y hasta la semana 14, se puede realizar una evaluación anatómica preliminar y medir la translucencia nucal, un parámetro útil para el cribado de aneuploidías como el síndrome de Down. Este análisis puede complementarse con estudios bioquímicos maternos para mejorar la sensibilidad diagnóstica.
Ultrasonido transvaginal en etapas tempranas
Durante las primeras semanas, el ultrasonido obstétrico se suele realizar por vía transvaginal, ya que esta técnica permite obtener imágenes más detalladas del útero y del embrión en desarrollo. A diferencia del ultrasonido abdominal, el transvaginal ofrece mayor resolución en embarazos incipientes y facilita una evaluación más precisa en casos de sangrado o dolor pélvico.
Aunque algunas pacientes puedan sentir incomodidad ante esta modalidad, el ultrasonido transvaginal es seguro y bien tolerado. Es importante que sea realizado por personal capacitado para garantizar la integridad del estudio y la correcta interpretación de sus hallazgos.
Recomendaciones médicas para el control prenatal
El primer ultrasonido obstétrico debe ser indicado por un profesional de la salud como parte del control prenatal integral. Su realización oportuna permite establecer una línea base para el monitoreo del embarazo, detectar complicaciones desde el inicio y generar confianza en la paciente sobre el desarrollo del feto.
Acudir a tus citas prenatales y realizarte los estudios necesarios en cada etapa del embarazo es clave para proteger tu salud y la de tu bebé. ¡Cuida tu bienestar y realiza tus estudios de laboratorio con beneficios exclusivos al pagar en línea!
-
¿Qué detecta un ultrasonido mamario exactamente?
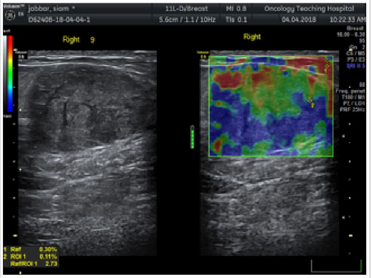 El ultrasonido mamario es una herramienta diagnóstica no invasiva que permite evaluar la estructura interna del tejido mamario mediante ondas sonoras de alta frecuencia. A diferencia de otros métodos de imagen como la mastografía, el ultrasonido no utiliza radiación, lo cual lo convierte en una opción segura, especialmente en mujeres jóvenes, embarazadas o con implantes mamarios.
El ultrasonido mamario es una herramienta diagnóstica no invasiva que permite evaluar la estructura interna del tejido mamario mediante ondas sonoras de alta frecuencia. A diferencia de otros métodos de imagen como la mastografía, el ultrasonido no utiliza radiación, lo cual lo convierte en una opción segura, especialmente en mujeres jóvenes, embarazadas o con implantes mamarios.Lesiones benignas y quistes mamarios
Una de las principales funciones del ultrasonido mamario es identificar lesiones benignas como los quistes. Estos son sacos llenos de líquido que pueden variar en tamaño y número. El estudio permite distinguir con precisión si se trata de una lesión líquida o sólida, lo cual es fundamental para determinar el siguiente paso clínico. Los fibroadenomas, otro tipo de tumor benigno, también pueden detectarse y evaluarse en cuanto a forma, bordes y comportamiento ecográfico.
Nódulos sólidos y sospecha de malignidad
El ultrasonido mamario también es eficaz para detectar nódulos sólidos. En estos casos, el radiólogo evalúa características específicas como la forma, los márgenes, la ecogenicidad y la vascularización del nódulo. Estas características ayudan a determinar si la lesión tiene rasgos compatibles con procesos malignos o si se trata de una alteración benigna. En caso de sospecha, el estudio suele complementarse con una biopsia guiada por ultrasonido para obtener una muestra del tejido afectado.
Cambios estructurales del tejido mamario
Este estudio permite visualizar alteraciones en la arquitectura del tejido mamario, tales como engrosamientos anómalos, distorsión del patrón glandular o zonas hipoecoicas que podrían representar lesiones ocultas en una mastografía. Esto es especialmente útil en mujeres con mamas densas, donde el tejido fibroglandular puede dificultar la detección de anomalías mediante rayos X.
Evaluación de ganglios linfáticos axilares
Otro aspecto importante que detecta el ultrasonido mamario es la condición de los ganglios linfáticos en la región axilar. La presencia de ganglios aumentados de tamaño, con bordes irregulares o pérdida de la arquitectura normal puede ser indicativa de una respuesta inflamatoria o, en algunos casos, de metástasis en el contexto de un cáncer de mama. Esta evaluación es fundamental para la estadificación y seguimiento de pacientes diagnosticadas.
Seguimiento de tratamientos o estudios previos
En mujeres que han sido sometidas a cirugías mamarias, tratamientos oncológicos o estudios previos con hallazgos relevantes, el ultrasonido permite hacer un seguimiento preciso de la evolución del tejido mamario. También puede guiar procedimientos como punciones o drenajes de quistes, haciendo el procedimiento más seguro y dirigido.
El ultrasonido mamario es una herramienta precisa y segura que ayuda a detectar una amplia gama de alteraciones mamarias, desde lesiones benignas hasta posibles neoplasias. Cuidar la salud mamaria es esencial. Agenda tus estudios a tiempo y consulta con tu especialista. ¡Hazte una prueba de laboratorio y prioriza tu bienestar!
-
Diferencias entre paro cardíaco e infarto: guía para reconocerlos
 En temas de salud cardiovascular, los términos “paro cardíaco” e “infarto” suelen utilizarse indistintamente, lo que puede generar confusión tanto en la vida cotidiana como en situaciones de emergencia. Aunque ambos eventos afectan al corazón y pueden ser potencialmente mortales, son afecciones distintas que requieren respuestas diferentes. Conocer sus diferencias es fundamental para identificar los síntomas, actuar a tiempo y brindar la ayuda adecuada.
En temas de salud cardiovascular, los términos “paro cardíaco” e “infarto” suelen utilizarse indistintamente, lo que puede generar confusión tanto en la vida cotidiana como en situaciones de emergencia. Aunque ambos eventos afectan al corazón y pueden ser potencialmente mortales, son afecciones distintas que requieren respuestas diferentes. Conocer sus diferencias es fundamental para identificar los síntomas, actuar a tiempo y brindar la ayuda adecuada.Este artículo ofrece una guía clara y amigable para distinguir entre un paro cardíaco y un infarto, explicando cómo se manifiestan, sus causas, los síntomas característicos y qué hacer en cada caso.
¿Qué es un paro cardíaco?
El paro cardíaco se produce cuando el corazón deja de latir de forma súbita y total. Esto suele deberse a una alteración eléctrica en el corazón que interrumpe su capacidad de bombear sangre al cuerpo. En segundos, la persona pierde el conocimiento, no respira o lo hace de manera irregular, y no tiene pulso.
El paro cardíaco requiere atención médica inmediata. Si no se actúa en los primeros minutos, el cerebro comienza a sufrir daños por la falta de oxígeno, y la probabilidad de sobrevivir disminuye drásticamente.
La mayoría de los paros cardíacos ocurren fuera de los hospitales, por lo que la intervención de personas cercanas mediante maniobras de reanimación y el uso de un desfibrilador externo automático (DEA) puede marcar la diferencia.
¿Qué es un infarto al miocardio?
El infarto, también llamado ataque al corazón, se produce cuando una arteria coronaria se bloquea, impidiendo el paso de sangre rica en oxígeno a una parte del músculo cardíaco. Como resultado, esa zona comienza a dañarse.
A diferencia del paro cardíaco, el corazón no deja de latir de forma inmediata. La persona puede seguir consciente, aunque experimente un dolor torácico intenso y otros síntomas. Si el flujo de sangre no se restablece rápidamente, el daño puede ser permanente.
El infarto es una urgencia médica que requiere intervención hospitalaria, pero su evolución suele ser más lenta que la de un paro cardíaco.
Diferencias clave entre infarto y paro cardíaco
Aunque ambos eventos afectan al corazón, presentan diferencias claras que es importante conocer:
Característica Paro cardíaco Infarto al miocardio Definición Detención súbita de la función cardíaca Obstrucción de una arteria coronaria Causa principal Falla eléctrica (como fibrilación ventricular) Bloqueo por placa o coágulo Síntomas iniciales Pérdida súbita del conocimiento, ausencia de pulso, respiración anormal Dolor en el pecho, sudoración, dificultad para respirar Estado de conciencia Inconsciencia inmediata Generalmente permanece consciente Urgencia Intervención inmediata con RCP y DEA Atención médica rápida en hospital Pronóstico sin tratamiento Muerte en minutos Daño cardíaco permanente, pero no muerte inmediata Síntomas característicos del infarto
El infarto suele manifestarse con una serie de síntomas que alertan sobre el daño en curso. Reconocerlos permite buscar ayuda antes de que la situación se agrave.
Los síntomas más comunes incluyen:
- Dolor o presión intensa en el pecho, que puede irradiarse a brazo izquierdo, cuello, mandíbula o espalda
- Sensación de opresión o ardor en el pecho
- Falta de aire o dificultad para respirar
- Náuseas, vómitos o sudoración fría
- Mareos o sensación de desmayo
- Ansiedad repentina o sensación de muerte inminente
Los síntomas pueden variar entre hombres y mujeres. En ellas, a veces el dolor torácico es menos evidente y predominan molestias digestivas, fatiga extrema o malestar en la espalda.
Señales que indican un paro cardíaco
El paro cardíaco es más abrupto. La persona colapsa sin previo aviso y pierde la conciencia en segundos. Las señales clave son:
- Caída repentina e inconsciencia
- Ausencia de respuesta al hablar o al tocarla
- Respiración entrecortada o inexistente (jadeo agónico)
- Falta de pulso
Ante estas señales, es vital iniciar maniobras de reanimación cardiopulmonar (RCP) y utilizar un desfibrilador externo automático lo antes posible.
¿Un infarto puede causar un paro cardíaco?
Sí. En algunos casos, un infarto puede derivar en un paro cardíaco. Esto sucede cuando el daño al músculo cardíaco es tan severo que interfiere con el sistema eléctrico del corazón, provocando arritmias letales como la fibrilación ventricular.
Por eso, incluso si una persona sobrevive a un infarto, puede estar en riesgo de sufrir un paro posterior, especialmente si no recibe atención médica oportuna.
Este vínculo entre ambos eventos muestra por qué es tan importante tratar cualquier síntoma de infarto como una urgencia.
Cómo actuar ante un infarto
Si una persona presenta síntomas de infarto:
- Llama inmediatamente al servicio de emergencias (911 en México).
- Pide a la persona que se siente o se recueste. Mantener la calma es esencial.
- Afloja la ropa ajustada.
- Si tiene antecedentes cardíacos y cuenta con medicamentos (como nitroglicerina), ayúdale a tomarlos.
- No le des nada por la boca si está inconsciente.
- No intentes llevarla tú mismo al hospital si no es absolutamente necesario. Es mejor esperar a los paramédicos, quienes pueden iniciar el tratamiento desde el trayecto.
Qué hacer ante un paro cardíaco
Cuando una persona entra en paro cardíaco, el tiempo es crítico:
- Llama al número de emergencias.
- Verifica si responde. Si no lo hace y no respira con normalidad, comienza la RCP.
- Inicia compresiones torácicas. Empuja con fuerza en el centro del pecho, al ritmo de 100 a 120 compresiones por minuto.
- Si hay un DEA, utilízalo. Coloca los parches según las instrucciones del dispositivo y sigue las indicaciones.
- Continúa la RCP hasta que lleguen los servicios médicos o la persona recupere el pulso.
El paro cardíaco no permite esperar. Una acción rápida, aunque no perfecta, puede salvar vidas.
Prevención de infartos y paros cardíacos
Ambos eventos comparten muchos factores de riesgo. Cuidar la salud del corazón es la mejor estrategia para prevenirlos:
- Controlar la presión arterial y el colesterol
- Mantener una dieta baja en grasas saturadas y azúcares
- Realizar actividad física moderada al menos 30 minutos al día
- Evitar el tabaquismo y el consumo excesivo de alcohol
- Tratar enfermedades crónicas como la diabetes
- Acudir a chequeos médicos regulares
- En casos de riesgo, seguir al pie de la letra las indicaciones del cardiólogo
Además, aprender RCP y el uso del desfibrilador puede convertirte en un agente de cambio en tu comunidad. Muchas vidas se salvan gracias a personas comunes que actúan en momentos extraordinarios.
Reconocer la diferencia entre un infarto y un paro cardíaco no solo es útil: es vital. Una respuesta adecuada puede marcar la diferencia entre una tragedia y una segunda oportunidad.
-
Cómo elegir entre los distintos tipos de desfibriladores según tus necesidades
 Ante una emergencia cardíaca, contar con el equipo adecuado puede marcar la diferencia entre la vida y la muerte. Por eso, es fundamental conocer los distintos tipos de desfibriladores disponibles en el mercado y saber cuál es el más adecuado para cada entorno o usuario. Aunque todos estos dispositivos tienen como objetivo restablecer el ritmo normal del corazón, existen importantes diferencias entre ellos que conviene considerar antes de tomar una decisión de compra.
Ante una emergencia cardíaca, contar con el equipo adecuado puede marcar la diferencia entre la vida y la muerte. Por eso, es fundamental conocer los distintos tipos de desfibriladores disponibles en el mercado y saber cuál es el más adecuado para cada entorno o usuario. Aunque todos estos dispositivos tienen como objetivo restablecer el ritmo normal del corazón, existen importantes diferencias entre ellos que conviene considerar antes de tomar una decisión de compra.Este artículo te ayudará a entender las características, ventajas y usos recomendados de los principales modelos de desfibriladores, con el fin de facilitar una elección informada y responsable, ya sea para un entorno médico, laboral o comunitario.
¿Qué es un desfibrilador y para qué sirve?
Los desfibriladores son dispositivos médicos diseñados para tratar paros cardíacos mediante la administración de una descarga eléctrica controlada al corazón. Este impulso busca corregir arritmias graves, como la fibrilación ventricular, y permitir que el corazón recupere su ritmo normal. En situaciones de paro cardíaco súbito, su uso inmediato puede aumentar significativamente las probabilidades de supervivencia.
Existen desfibriladores portátiles y fijos, manuales y automáticos, cada uno pensado para distintos niveles de experiencia del usuario y para diferentes contextos. Su implementación ha demostrado ser vital no solo en hospitales, sino también en lugares públicos, empresas, escuelas y residencias privadas.
Desfibriladores automáticos externos (DEA): la opción más accesible
Los DEA o desfibriladores automáticos externos están diseñados para ser utilizados por personas sin experiencia médica. Su uso se basa en la simplicidad: el dispositivo indica, a través de comandos de voz o instrucciones visuales, los pasos a seguir para asistir a una persona en paro cardíaco.
Una de sus mayores ventajas es que analiza de forma automática el ritmo cardíaco del paciente y determina si es necesaria o no la descarga eléctrica. Esta función elimina el margen de error humano en la toma de decisiones y garantiza una intervención segura.
Este tipo de desfibrilador es ideal para:
- Oficinas y espacios laborales
- Centros deportivos
- Escuelas y universidades
- Aeropuertos, estaciones y centros comerciales
- Comunidades residenciales
Contar con un DEA en estos espacios públicos permite una respuesta inmediata, especialmente cuando los servicios de emergencia tardan más de cinco minutos en llegar.
Desfibriladores semiautomáticos: una alternativa intermedia
Los desfibriladores semiautomáticos funcionan de manera similar a los DEA, con la diferencia de que, tras detectar una arritmia tratable, el dispositivo no aplica automáticamente la descarga eléctrica, sino que requiere que el usuario presione un botón para activarla. Esto permite un mayor control en manos de usuarios capacitados.
Este modelo es adecuado para lugares donde ya existe un nivel básico de formación en primeros auxilios o donde se desea un mayor nivel de supervisión antes de aplicar la descarga.
Son recomendables para:
- Personal de seguridad capacitado
- Equipos de respuesta rápida en fábricas o grandes empresas
- Brigadas de emergencia comunitarias
Desfibriladores manuales: uso exclusivo en entornos clínicos
A diferencia de los dispositivos automáticos o semiautomáticos, los desfibriladores manuales requieren conocimiento especializado para su manejo. El profesional de la salud debe interpretar el ritmo cardíaco y decidir si se debe aplicar la descarga, con qué intensidad y en qué momento. Además, suelen incluir funciones avanzadas como la monitorización cardíaca y la marcapaseo transcutáneo.
Este tipo de desfibrilador está destinado exclusivamente a:
- Hospitales y clínicas
- Unidades de cuidados intensivos
- Servicios de ambulancia avanzada
- Personal médico entrenado en soporte vital avanzado
No es aconsejable adquirir un desfibrilador manual para uso comunitario o empresarial, ya que su correcta utilización depende de una formación clínica sólida.
Desfibriladores implantables: protección continua para pacientes en riesgo
Los desfibriladores automáticos implantables (DAI) son dispositivos que se colocan quirúrgicamente en pacientes con alto riesgo de sufrir arritmias ventriculares mortales. Estos equipos monitorean continuamente el ritmo cardíaco del paciente y, ante una arritmia grave, aplican automáticamente una descarga para normalizarlo.
Los DAI están indicados para personas con antecedentes de infarto, miocardiopatías o quienes han sufrido previamente un paro cardíaco. Aunque no se comercializan al público general, es importante conocer su existencia, ya que forman parte del panorama actual de tratamiento cardiológico.
Consideraciones para elegir el desfibrilador adecuado
Antes de adquirir un desfibrilador, es esencial analizar las necesidades específicas del entorno y del usuario. Algunos de los factores clave a considerar incluyen:
1. Nivel de formación del personal disponible
Si las personas que estarán cerca del dispositivo no tienen conocimientos médicos, lo ideal es optar por un DEA totalmente automático.2. Tipo de lugar
En lugares con alta afluencia de público, como centros comerciales, aeropuertos o estadios, los DEA deben estar visiblemente señalizados, accesibles y en zonas de paso frecuente. En entornos médicos o ambulancias, se recomiendan modelos más avanzados.3. Facilidad de uso y mantenimiento
Es recomendable adquirir desfibriladores con instrucciones claras, sistema de autochequeo, indicadores visuales del estado del equipo y baterías de larga duración. Además, considerar el acceso a repuestos, como parches o electrodos de reemplazo.4. Compatibilidad con otros accesorios
Algunos modelos permiten adaptar electrodos pediátricos o conectarse con sistemas de monitoreo remoto, lo cual puede ser útil en ciertos contextos.5. Normativas locales
Antes de instalar un desfibrilador, es importante verificar si existen leyes que regulen su ubicación, señalización y mantenimiento. En algunos países, es obligatorio registrar el dispositivo ante una autoridad sanitaria.La importancia de contar con accesorios y señalización adecuada
Además del equipo principal, los desfibriladores deben acompañarse de un kit de accesorios que incluya electrodos adicionales, tijeras, guantes, mascarilla de RCP y toallas secas. También es fundamental contar con una vitrina o soporte visible y señalización clara que indique la ubicación del equipo.
Estas medidas garantizan una respuesta rápida y sin obstáculos en caso de emergencia. Incluso los segundos necesarios para encontrar el equipo o leer instrucciones pueden ser decisivos para la víctima.
Formación y simulacros: claves para una respuesta eficaz
Aunque los desfibriladores automáticos están diseñados para ser utilizados por cualquier persona, la formación sigue siendo un pilar fundamental. Realizar cursos de primeros auxilios y RCP, junto con simulacros periódicos, permite que más personas actúen con confianza ante un paro cardíaco.
Las empresas, escuelas y espacios públicos pueden promover estas capacitaciones como parte de sus políticas de seguridad y bienestar, fomentando una cultura de prevención y acción inmediata.
Elegir entre los distintos tipos de desfibriladores no es una decisión trivial. Invertir en el equipo adecuado según las necesidades del entorno puede marcar la diferencia entre una tragedia y una historia con final feliz. Entender sus diferencias, preparar al personal y mantener el equipo en óptimas condiciones es un paso hacia una comunidad más segura y preparada.
-
¿Se puede hacer un ultrasonido mamario durante la menstruación?
 El ultrasonido mamario es un examen diagnóstico que utiliza ondas sonoras de alta frecuencia para obtener imágenes detalladas del tejido mamario. Este procedimiento es ampliamente utilizado para evaluar nódulos, quistes, inflamaciones y otras alteraciones en las mamas. Una duda común entre las pacientes es si es posible realizar este estudio durante la menstruación y si esta fase del ciclo menstrual afecta los resultados.
El ultrasonido mamario es un examen diagnóstico que utiliza ondas sonoras de alta frecuencia para obtener imágenes detalladas del tejido mamario. Este procedimiento es ampliamente utilizado para evaluar nódulos, quistes, inflamaciones y otras alteraciones en las mamas. Una duda común entre las pacientes es si es posible realizar este estudio durante la menstruación y si esta fase del ciclo menstrual afecta los resultados.Influencia del ciclo menstrual en el ultrasonido mamario
Durante la menstruación, el tejido mamario puede presentar cambios hormonales que influyen en su consistencia y sensibilidad. El aumento temporal de hormonas como el estrógeno y la progesterona genera una mayor retención de líquidos y congestión en las mamas, lo que puede provocar inflamación y sensibilidad.
Estos cambios pueden hacer que el tejido mamario se vea más denso o con zonas más pronunciadas durante el ultrasonido. Aunque no contraindican la realización del estudio, en algunos casos pueden dificultar la interpretación de las imágenes, especialmente si se buscan lesiones muy pequeñas o sutiles.
Realización del ultrasonido mamario durante la menstruación
El ultrasonido mamario se puede realizar en cualquier momento del ciclo menstrual, incluyendo durante la menstruación. Sin embargo, para optimizar la calidad del estudio y minimizar molestias, algunos especialistas recomiendan programar el ultrasonido en la fase folicular temprana, aproximadamente entre los días 7 y 14 del ciclo.
En esta etapa, las mamas suelen estar menos sensibles y presentan menor congestión, lo que facilita la visualización y evaluación del tejido. No obstante, si existe una urgencia clínica o síntomas que requieren evaluación inmediata, el estudio puede llevarse a cabo sin importar la fase menstrual.
Sensibilidad y molestias durante el procedimiento
Durante la menstruación, debido a la mayor sensibilidad mamaria, algunas pacientes pueden experimentar molestias leves al tacto o durante el desplazamiento del transductor del ultrasonido sobre la piel. Estas molestias son temporales y manejables, y el especialista puede ajustar la presión y técnica para garantizar el confort.
Informar al técnico o médico sobre cualquier dolor o incomodidad previa al estudio ayuda a personalizar el examen y reducir posibles molestias.
Recomendaciones para la programación del ultrasonido mamario
Para obtener resultados más claros y reducir la sensación de incomodidad, se aconseja planificar el ultrasonido mamario fuera de la menstruación, idealmente en la segunda semana del ciclo. Sin embargo, la prioridad debe ser siempre atender cualquier síntoma o hallazgo clínico que requiera diagnóstico oportuno.
Mantener un control regular y no postergar los estudios por cuestiones de calendario menstrual es fundamental para la detección temprana de alteraciones mamarias.
El ultrasonido mamario es una herramienta segura y efectiva que puede realizarse en cualquier momento del ciclo menstrual, adaptándose a las necesidades de cada paciente. Se recomienda cuidar la salud mamaria con revisiones periódicas y pruebas de laboratorio que complementen el diagnóstico clínico. Prioriza tu bienestar y agenda tus estudios médicos a tiempo.
-
¿Qué especialistas pueden solicitar un ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es un estudio de imagen ampliamente utilizado para evaluar las estructuras del hígado, la vesícula biliar y las vías biliares. Este examen es fundamental para el diagnóstico y seguimiento de múltiples enfermedades hepáticas y biliares. Por su relevancia clínica, diferentes especialistas médicos pueden solicitar este estudio para complementar la evaluación de sus pacientes.
Gastroenterólogos y hepatólogos: principales solicitantes del ultrasonido hepatobiliar
Los gastroenterólogos son los especialistas en el manejo de enfermedades del sistema digestivo, incluyendo el hígado y la vesícula biliar. Cuando un paciente presenta síntomas como dolor abdominal, ictericia, náuseas o alteraciones en pruebas hepáticas, el gastroenterólogo es el profesional que comúnmente indica un ultrasonido hepatobiliar para valorar la anatomía y detectar posibles patologías.
Los hepatólogos, especialistas en enfermedades hepáticas, también solicitan con frecuencia este estudio para el diagnóstico y seguimiento de condiciones crónicas como hepatitis, cirrosis, esteatosis hepática y tumores hepáticos. El ultrasonido hepatobiliar les permite monitorear la evolución de estas enfermedades y detectar complicaciones a tiempo.
Médicos internistas y especialistas en medicina general
Los médicos internistas y de medicina general pueden solicitar un ultrasonido hepatobiliar cuando identifican signos o síntomas compatibles con enfermedades del sistema hepatobiliar durante la consulta clínica o tras revisar estudios de laboratorio alterados. En atención primaria, este estudio es una herramienta accesible y segura para descartar o confirmar sospechas clínicas, facilitando la referencia oportuna a especialistas.
Cirujanos generales y especialistas en cirugía hepato-bilio-pancreática
Los cirujanos generales, y en particular los especialistas en cirugía hepato-bilio-pancreática, utilizan el ultrasonido hepatobiliar como parte de la evaluación preoperatoria y postoperatoria de pacientes que requieren intervención quirúrgica en el hígado, vesícula o vías biliares. Este estudio ayuda a definir la extensión de la enfermedad, planear la cirugía y valorar la recuperación tras el procedimiento.
Radiólogos: interpretación y apoyo diagnóstico
Aunque el radiólogo no suele ser quien solicita directamente el estudio, es el especialista encargado de realizar e interpretar el ultrasonido hepatobiliar. Su experiencia es clave para identificar hallazgos patológicos, evaluar su relevancia clínica y recomendar estudios complementarios si es necesario.
Otras especialidades que pueden solicitar el ultrasonido hepatobiliar
 En ciertos casos, especialistas en oncología, endocrinología o nefrología pueden solicitar un ultrasonido hepatobiliar cuando sospechan afectación hepática o biliar relacionada con enfermedades sistémicas, tumores metastásicos, o complicaciones metabólicas. También en urgencias o medicina interna, este estudio se emplea para diagnóstico rápido de condiciones agudas.
En ciertos casos, especialistas en oncología, endocrinología o nefrología pueden solicitar un ultrasonido hepatobiliar cuando sospechan afectación hepática o biliar relacionada con enfermedades sistémicas, tumores metastásicos, o complicaciones metabólicas. También en urgencias o medicina interna, este estudio se emplea para diagnóstico rápido de condiciones agudas.Importancia de la indicación adecuada del ultrasonido hepatobiliar
La solicitud de un ultrasonido hepatobiliar debe basarse en una evaluación clínica completa, considerando síntomas, antecedentes y resultados de pruebas de laboratorio. Esto garantiza un uso eficiente del recurso y una interpretación contextualizada de los resultados.
Si presentas síntomas relacionados con el sistema hepatobiliar o requieres un chequeo preventivo, es fundamental acudir con el especialista adecuado para que valore la necesidad de realizar un ultrasonido hepatobiliar. Complementar este estudio con pruebas de laboratorio contribuirá a un diagnóstico integral y a la prevención de complicaciones. ¡Cuida tu salud y programa tus estudios médicos oportunamente!
-
¿La tomografía duele o causa algún malestar durante el estudio?
La tomografía es uno de los estudios de imagen más utilizados en la medicina moderna por su alta precisión diagnóstica. Gracias a su capacidad para generar imágenes detalladas del interior del cuerpo, se ha convertido en una herramienta fundamental para detectar, evaluar y controlar una amplia variedad de patologías. Sin embargo, es común que los pacientes tengan dudas antes de realizarse una tomografía, especialmente sobre si el procedimiento produce dolor, incomodidad o alguna molestia durante su realización.
Este artículo aborda, desde un enfoque clínico, qué sensaciones puede experimentar el paciente antes, durante y después de una tomografía, en qué casos se utiliza contraste, qué riesgos están asociados y cómo prepararse para este estudio.
¿Qué sensaciones puede generar una tomografía en el cuerpo?
En términos generales, una tomografía computarizada no duele. El procedimiento es indoloro, ya que no implica incisiones, punciones ni contacto directo con estructuras internas del cuerpo. Durante el estudio, el paciente se recuesta sobre una camilla que se desliza lentamente dentro de un equipo en forma de aro (tomógrafo), mientras se toman múltiples imágenes mediante rayos X desde distintos ángulos.
Las únicas sensaciones que suelen reportarse son mínimas: el sonido del equipo en funcionamiento, la posición fija del cuerpo por algunos minutos y, en ciertos casos, una leve sensación de frío en la sala debido al control ambiental del espacio. La mayor parte del malestar, si lo hay, proviene de factores psicológicos como el nerviosismo o la ansiedad, más que de una molestia física real.
Tomografía con medio de contraste: ¿genera alguna incomodidad?
En determinadas situaciones clínicas, se requiere el uso de un medio de contraste para mejorar la visualización de órganos, vasos sanguíneos o tejidos específicos. Este contraste puede administrarse por vía oral, rectal o intravenosa, dependiendo del área del cuerpo que se evalúe.
Cuando se administra por vía intravenosa, el paciente puede sentir una sensación breve de calor que recorre el cuerpo, especialmente en la cara y en la garganta. Algunas personas también refieren un sabor metálico en la boca o ganas repentinas de orinar. Estos efectos son pasajeros y no representan un peligro en condiciones normales.
En personas alérgicas al yodo o con enfermedades renales, el uso de contraste puede presentar riesgos, por lo que siempre debe evaluarse previamente la historia clínica y la función renal. En casos de alergias conocidas, se pueden aplicar protocolos de premedicación para reducir el riesgo de reacciones adversas.
¿Qué molestias pueden surgir durante una tomografía?
Aunque el procedimiento es breve —suele durar entre 5 y 15 minutos—, algunas personas pueden sentir incomodidad al permanecer inmóviles en una sola posición, sobre todo si padecen dolores musculares, articulares o alguna discapacidad física. La indicación de no moverse durante la toma de imágenes es fundamental para obtener resultados nítidos, por lo que cualquier movimiento puede requerir repetir el estudio.
En personas con claustrofobia leve, el hecho de ingresar parcialmente al tomógrafo puede generar ansiedad. A diferencia de la resonancia magnética, la tomografía no requiere ingresar todo el cuerpo al equipo, por lo que la sensación de encierro suele ser menor. Aun así, si se identifica una posible reacción de ansiedad, se pueden tomar medidas preventivas como administrar un sedante leve o permitir la compañía de un familiar durante el procedimiento.
Sensaciones posteriores a una tomografía: ¿hay efectos secundarios?
Después de una tomografía sin contraste, el paciente puede retomar su vida normal inmediatamente, sin restricciones. En el caso de estudios con medio de contraste, se recomienda ingerir abundante agua para facilitar la eliminación del material por vía renal.
En raras ocasiones, se pueden presentar efectos secundarios leves como dolor de cabeza, náuseas, enrojecimiento leve en el sitio de punción o sensación de fatiga. Estas reacciones suelen ser autolimitadas y no requieren tratamiento específico. En caso de síntomas persistentes, es fundamental acudir al médico para descartar reacciones adversas más graves, aunque estas son poco frecuentes.
Tomografía en poblaciones especiales: niños, adultos mayores y embarazadas
En el caso de los niños, la tomografía puede generar inquietud o miedo debido al entorno hospitalario y al ruido del equipo. En estos casos, es habitual la presencia de un adulto acompañante y, en menores muy pequeños, el uso de sedación ligera para garantizar la inmovilidad durante el estudio.
En personas de edad avanzada o con movilidad reducida, el personal médico ofrece apoyo adicional para facilitar el posicionamiento en la camilla y minimizar cualquier incomodidad derivada de su condición física.
Las mujeres embarazadas deben informar a su médico antes de someterse a una tomografía, ya que la exposición a radiación debe evitarse durante la gestación, especialmente en el primer trimestre. En caso de necesidad urgente, se evalúa el riesgo-beneficio y se adoptan medidas de protección fetal específicas.
Preparación adecuada para reducir molestias
Una preparación adecuada es clave para reducir cualquier malestar físico o emocional antes de una tomografía. Las recomendaciones pueden variar según el tipo de estudio y la necesidad de contraste, pero suelen incluir:
- Asistir con ropa cómoda y sin objetos metálicos.
- Informar al personal sobre medicamentos, alergias, enfermedades previas o embarazo.
- Seguir indicaciones de ayuno si se requiere contraste oral o intravenoso.
- Llegar con anticipación para evitar tensiones innecesarias.
Cuando el paciente está informado y sabe qué esperar del procedimiento, la experiencia resulta mucho más tranquila y cómoda. El equipo médico también cumple un rol clave al proporcionar explicaciones claras y acompañamiento en todo momento.
Importancia del acompañamiento profesional durante el estudio
Durante todo el procedimiento, el paciente se encuentra monitoreado por técnicos radiólogos capacitados que supervisan la correcta realización del estudio y están atentos ante cualquier signo de incomodidad o reacción adversa. Además, en muchas instituciones, el equipo cuenta con un sistema de comunicación que permite al paciente hablar con el operador si necesita ayuda o presenta algún malestar inesperado.
El compromiso del personal de salud con la atención humana y segura garantiza que el estudio se realice en un entorno controlado, reduciendo riesgos físicos y emocionales.
-
¿Qué indica una tele de tórax con infiltrados?
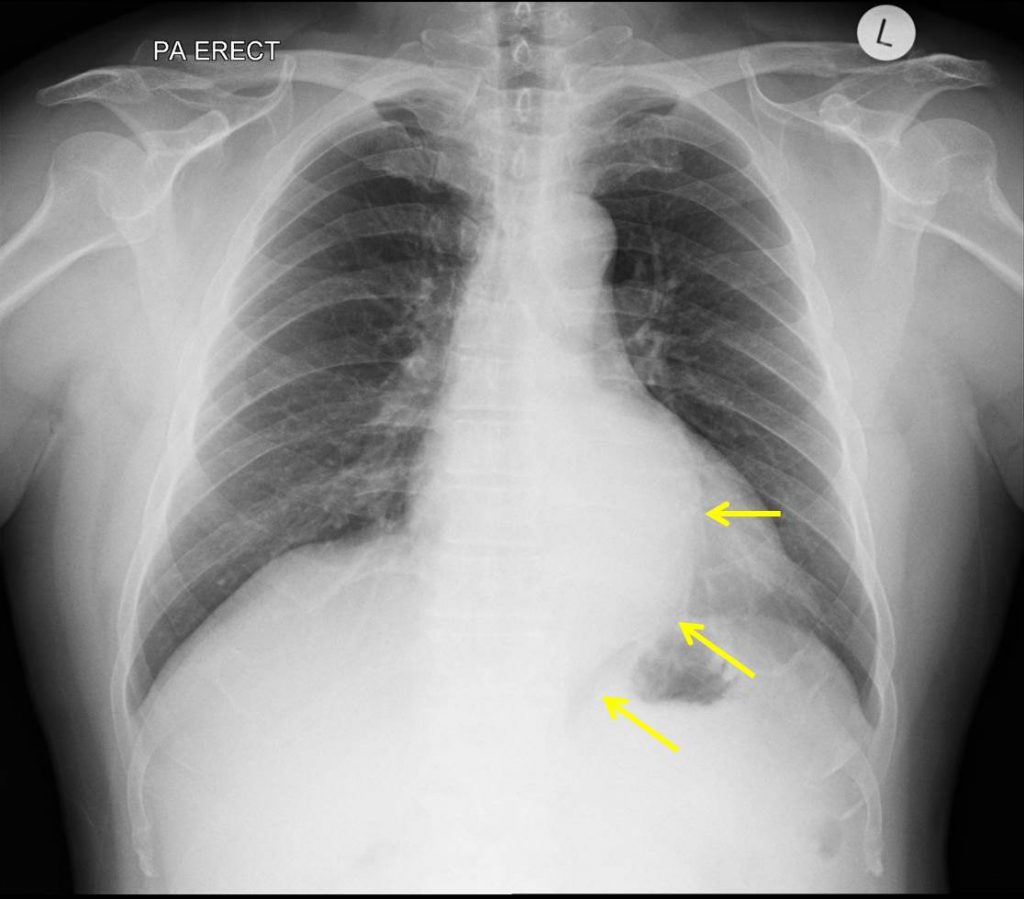 La presencia de infiltrados en una tele de torax sugiere un proceso patológico que afecta el intersticio o los espacios alveolares del pulmón. Estos hallazgos radiológicos se manifiestan como áreas de mayor opacidad en la placa, indicando acumulación de líquido, células o material exudativo. La identificación y caracterización de estos infiltrados permiten orientar el diagnóstico y definir el manejo clínico adecuado.
La presencia de infiltrados en una tele de torax sugiere un proceso patológico que afecta el intersticio o los espacios alveolares del pulmón. Estos hallazgos radiológicos se manifiestan como áreas de mayor opacidad en la placa, indicando acumulación de líquido, células o material exudativo. La identificación y caracterización de estos infiltrados permiten orientar el diagnóstico y definir el manejo clínico adecuado.Tipos de infiltrados observados
En la radiografía de tórax, los infiltrados pueden clasificarse según su patrón:
- Infiltrado alveolar: opacidades homogéneas, a menudo con broncogramas aéreos, característicos de neumonía lobar o bronconeumonía.
- Patrón intersticial: líneas reticulares o nodulares finas, propio de enfermedades intersticiales difusas como neumonitis o fibrosis.
- Patrón mixto: combinación de opacidades alveolares e intersticiales, indicativa de procesos complejos como edema agudo de pulmón.
Estos patrones guían la hipótesis diagnóstica y la necesidad de estudios adicionales.
Implicaciones de los infiltrados alveolares
Los infiltrados alveolares suelen corresponder a la presencia de exudado o transudado dentro de los alvéolos. Las causas más comunes incluyen:
- Neumonía bacteriana o vírica: consolidaciones con broncograma aéreo.
- Edema pulmonar agudo: opacidades bilaterales en “alas de mariposa” e insuficiencia cardíaca.
- Hemorragia alveolar: infiltrados con cambios rápidos en la placa torácica.
La correlación con síntomas como fiebre, tos productiva y disnea orienta hacia un origen infeccioso o cardiogénico.
Patrones intersticiales y mixtos
Cuando la tele de tórax revela engrosamiento intersticial, se considera la posibilidad de:
- Neumonía intersticial: originada por agentes virales o fármacos tóxicos.
- Fibrosis pulmonar: presencia de líneas reticulares y honeycombing en estadios avanzados.
- Sarcoidosis: adenopatías hiliares y patrón reticulonodular.
En los patrones mixtos, la coexistencia de infiltrado alveolar con reticulaciones sugiere procesos como neumonía organizada o sindromes de distrés respiratorio.
Diagnóstico diferencial de infiltrados
Para precisar la etiología de los infiltrados, se deben considerar:
- Historia clínica: tiempo de evolución, factores de riesgo y antecedentes ocupacionales.
- Exámenes de laboratorio: biometría hemática, proteína C reactiva y cultivos de esputo.
- Comparación con estudios previos: evaluar cambios en la extensión y densidad de los infiltrados.
Este enfoque integral mejora la exactitud diagnóstica y evita tratamientos innecesarios.
Estudios complementarios tras hallar infiltrados
Cuando los infiltrados son persistentes o atípicos, el médico puede solicitar:
- Tomografía computarizada de tórax: definición precisa de la distribución y morfología de las lesiones.
- Pruebas de función pulmonar: cuantificación del compromiso ventilatorio.
- Broncoscopia con lavado alveolar: en casos de sospecha de infección atípica o hemorragia alveolar.
La combinación de imagen, laboratorio y procedimientos invasivos garantiza un diagnóstico certero.
La detección de infiltrados en tu radiografía de tórax es un paso clave para un manejo temprano y preciso de tu salud respiratoria. Si presentas síntomas como tos, fiebre o dificultad para respirar, consulta a tu médico y realiza los estudios de laboratorio e imagen que sean necesarios. ¡Cuidar tu salud está en tus manos!
-
¿Qué cuidados se deben tener después de realizar el tamiz neonatal?
 El tamiz neonatal es una prueba clínica preventiva que se aplica a los recién nacidos entre las primeras 24 y 72 horas de vida. Su finalidad es detectar de forma temprana enfermedades congénitas que podrían ocasionar complicaciones severas si no se tratan oportunamente. Aunque el procedimiento es seguro y mínimamente invasivo, requiere de ciertos cuidados posteriores para asegurar una adecuada recuperación y evitar molestias en el bebé.
El tamiz neonatal es una prueba clínica preventiva que se aplica a los recién nacidos entre las primeras 24 y 72 horas de vida. Su finalidad es detectar de forma temprana enfermedades congénitas que podrían ocasionar complicaciones severas si no se tratan oportunamente. Aunque el procedimiento es seguro y mínimamente invasivo, requiere de ciertos cuidados posteriores para asegurar una adecuada recuperación y evitar molestias en el bebé.Cuidado de la zona de punción
La muestra para el tamiz neonatal se obtiene mediante una pequeña punción en el talón del bebé, lo que puede generar una leve inflamación, enrojecimiento o moretón en el área. Después de la recolección de la sangre, se recomienda mantener la zona limpia y seca. El apósito colocado debe retirarse unas horas después para evitar la acumulación de humedad que podría irritar la piel.
En caso de notar secreción, sangrado persistente o inflamación excesiva, se debe acudir al pediatra para una evaluación. Aunque estas reacciones son poco frecuentes, es importante actuar con precaución para prevenir infecciones locales o complicaciones.
Observación del comportamiento del recién nacido
Tras el procedimiento, es posible que el bebé se muestre inquieto o irritable durante un corto periodo de tiempo. Esto es completamente normal y suele resolverse con el consuelo de los padres, la lactancia o el contacto piel con piel. No se requieren analgésicos ni medicamentos, ya que la molestia provocada por la punción es leve y transitoria.
Es importante continuar con la alimentación normal y el monitoreo habitual del bebé. Si se detecta fiebre, llanto inconsolable o cambios en el patrón de sueño o alimentación, se debe consultar al médico para descartar cualquier reacción no relacionada con la prueba.
Seguimiento de los resultados del tamiz neonatal
Una parte fundamental del proceso es dar seguimiento al resultado del tamiz neonatal. En la mayoría de los casos, los resultados son normales y se informa a los padres sin necesidad de intervención. Sin embargo, si se detecta alguna alteración, el laboratorio o la unidad médica notificará a la familia para repetir la prueba o realizar estudios confirmatorios.
Es recomendable conservar el comprobante del tamiz neonatal y tener a la mano los datos del laboratorio o centro médico donde se realizó. De esta forma, se facilita la localización del resultado en caso de ser necesario.
Atención oportuna ante requerimientos adicionales
Si se recibe una notificación para repetir el tamiz neonatal debido a una muestra insuficiente o no concluyente, es importante acudir con prontitud al laboratorio. Repetir la prueba no representa riesgo para el bebé y permite confirmar o descartar cualquier sospecha clínica con mayor certeza.
El seguimiento adecuado posterior al tamiz neonatal es tan importante como la realización misma de la prueba. Proteger la salud del recién nacido implica estar atentos a cualquier indicación médica y actuar sin demora en caso de requerir estudios adicionales.
La prevención es la base de una vida saludable. Realiza el tamiz neonatal en el tiempo indicado y mantente informado sobre sus cuidados posteriores. ¡Acude a tu laboratorio de confianza y da el primer paso para cuidar la salud de tu bebé!
-
¿Hay riesgos o efectos secundarios tras una resonancia magnética?
La resonancia magnética es un procedimiento diagnóstico ampliamente utilizado por su capacidad para generar imágenes detalladas del interior del cuerpo humano sin el uso de radiación ionizante. Gracias a su precisión, se ha convertido en una herramienta fundamental en neurología, ortopedia, cardiología y oncología. A pesar de su perfil seguro, es común que los pacientes se pregunten si existen riesgos o efectos secundarios tras realizarse este estudio.
Seguridad del procedimiento
 La resonancia magnética es considerada un estudio no invasivo y de bajo riesgo. El escáner emplea campos magnéticos potentes y ondas de radio para alinear y registrar la actividad de los átomos en el cuerpo, lo que permite obtener imágenes precisas de los órganos, tejidos y estructuras internas. A diferencia de los rayos X o la tomografía computarizada, no emite radiación, lo que la convierte en una opción más segura para diversos grupos de pacientes, incluidos los pediátricos y, en casos seleccionados, mujeres embarazadas.
La resonancia magnética es considerada un estudio no invasivo y de bajo riesgo. El escáner emplea campos magnéticos potentes y ondas de radio para alinear y registrar la actividad de los átomos en el cuerpo, lo que permite obtener imágenes precisas de los órganos, tejidos y estructuras internas. A diferencia de los rayos X o la tomografía computarizada, no emite radiación, lo que la convierte en una opción más segura para diversos grupos de pacientes, incluidos los pediátricos y, en casos seleccionados, mujeres embarazadas.La mayoría de los pacientes no presenta ninguna molestia física durante ni después del estudio. El único requisito importante es permanecer inmóvil por periodos prolongados, lo que puede resultar incómodo en algunas personas.
Posibles efectos secundarios leves
Aunque infrecuentes, algunos efectos secundarios pueden estar asociados al entorno del estudio. El ruido generado por el equipo puede ser intenso, por lo que se proporcionan tapones o audífonos. En personas con ansiedad o claustrofobia, estar dentro del túnel cerrado del escáner puede provocar incomodidad emocional, aunque esto no representa un efecto físico adverso.
En casos en los que se administra medio de contraste intravenoso —habitualmente gadolinio— pueden surgir efectos secundarios leves, como sensación de calor, náuseas o dolor en el sitio de punción. Estas reacciones suelen ser pasajeras y no requieren intervención médica adicional.
Reacciones adversas al contraste
El gadolinio es generalmente seguro, pero como cualquier sustancia inyectada, puede provocar reacciones alérgicas. Estas se presentan en menos del 1% de los casos y, cuando ocurren, suelen ser leves (urticaria, picazón, enrojecimiento). Reacciones más graves, como dificultad para respirar o anafilaxia, son extremadamente raras. Los servicios de imagen están preparados para atender cualquier eventualidad durante el estudio.
En pacientes con insuficiencia renal avanzada, se ha identificado un riesgo bajo pero significativo de desarrollar fibrosis sistémica nefrogénica, una complicación poco común asociada al gadolinio. Por ello, antes de administrar contraste, se evalúa la función renal mediante análisis de laboratorio para evitar esta situación.
Precauciones con implantes y dispositivos médicos
Algunos dispositivos metálicos, como marcapasos antiguos, válvulas cardíacas, clips vasculares o implantes cocleares, pueden representar una contraindicación para la resonancia magnética. En estos casos, es fundamental informar al personal médico sobre cualquier implante previo, ya que el campo magnético puede afectar su funcionamiento o generar movimientos no deseados.
La resonancia magnética es un procedimiento con alta seguridad clínica. Si tu médico te ha indicado este estudio, sigue las recomendaciones previas y acude a un centro especializado. Realizar estudios preventivos y diagnósticos es una forma eficaz de cuidar tu salud y detectar enfermedades en etapas tempranas.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.