-
¿Cómo debo prepararme antes de una química sanguínea?
La química sanguínea es un análisis clínico fundamental que permite obtener información valiosa sobre el estado de salud general de una persona. A través de la medición de distintos parámetros en la sangre, este estudio evalúa el funcionamiento de órganos como el hígado, los riñones y el páncreas, además de detectar alteraciones metabólicas, endocrinas y nutricionales. Para asegurar la confiabilidad de los resultados, es indispensable que el paciente siga ciertas indicaciones antes de la toma de la muestra.
Ayuno previo: una indicación esencial
El ayuno es uno de los requisitos más importantes para realizarse una química sanguínea. En la mayoría de los casos, se recomienda no ingerir alimentos ni bebidas calóricas durante un periodo de entre 8 y 12 horas antes del estudio. Este tiempo permite que los niveles de glucosa, lípidos y otras sustancias reflejen con mayor precisión el estado metabólico basal del organismo.
Consumir alimentos o bebidas antes del análisis puede alterar los resultados, especialmente en parámetros como la glucosa, el colesterol y los triglicéridos, lo que podría llevar a interpretaciones erróneas o a repetir el estudio.
Hidratación y consumo de agua
Aunque se exige ayuno, sí se permite —e incluso se recomienda— tomar agua simple en pequeñas cantidades antes del estudio. Mantenerse hidratado facilita la toma de muestra y puede evitar que las venas estén colapsadas o que el paciente presente mareo o fatiga durante la extracción de sangre.
Sin embargo, es importante evitar el consumo de café, jugos, leche u otras bebidas que contengan calorías, ya que también interfieren con los resultados de la prueba.
Medicamentos y otras consideraciones clínicas
 En caso de estar bajo tratamiento médico, es fundamental consultar con el especialista si se deben suspender o continuar los medicamentos antes de la química sanguínea. Algunos fármacos pueden alterar los valores de la prueba, por lo que el médico puede indicar su suspensión temporal o, en su defecto, tomar nota de su consumo para interpretar correctamente los resultados.
En caso de estar bajo tratamiento médico, es fundamental consultar con el especialista si se deben suspender o continuar los medicamentos antes de la química sanguínea. Algunos fármacos pueden alterar los valores de la prueba, por lo que el médico puede indicar su suspensión temporal o, en su defecto, tomar nota de su consumo para interpretar correctamente los resultados.Los suplementos alimenticios, vitaminas y productos herbolarios también deben ser mencionados al personal del laboratorio, ya que ciertos compuestos afectan parámetros como la función hepática o el perfil lipídico.
Evitar ejercicio intenso y consumo de alcohol
Al menos 24 horas antes del análisis, se recomienda no realizar actividad física vigorosa ni consumir bebidas alcohólicas. El ejercicio intenso puede alterar transitoriamente los niveles de ciertas enzimas musculares y metabólicas, mientras que el alcohol puede modificar parámetros hepáticos y glucémicos.
Asimismo, es aconsejable evitar situaciones de estrés intenso, ya que este puede influir en algunas concentraciones hormonales o glucémicas que se reflejan en los resultados de la prueba.
Importancia de seguir las indicaciones médicas
La preparación adecuada antes de una química sanguínea permite obtener resultados más precisos y confiables. Cumplir con estas indicaciones facilita una interpretación médica certera y evita la necesidad de repetir el estudio.
Toma decisiones informadas sobre tu salud. Agenda tu análisis de química sanguínea en un laboratorio profesional y permite que un especialista evalúe tu estado clínico de manera oportuna.
-
¿Cuándo es el mejor momento para hacerse pruebas COVID después de un contagio?
 La elección del momento adecuado para realizarse pruebas COVID tras una posible exposición o contagio es esencial para maximizar la sensibilidad y exactitud diagnóstica. El virus SARS-CoV-2 presenta una dinámica de replicación y carga viral que varía a lo largo del curso de la infección, por lo que cada método de diagnóstico tiene una “ventana” óptima para su aplicación. A continuación, se describen las fases clínicas y los estudios recomendados según el tiempo transcurrido desde la infección.
La elección del momento adecuado para realizarse pruebas COVID tras una posible exposición o contagio es esencial para maximizar la sensibilidad y exactitud diagnóstica. El virus SARS-CoV-2 presenta una dinámica de replicación y carga viral que varía a lo largo del curso de la infección, por lo que cada método de diagnóstico tiene una “ventana” óptima para su aplicación. A continuación, se describen las fases clínicas y los estudios recomendados según el tiempo transcurrido desde la infección.Ventana de detección viral temprana
Durante los primeros días posteriores a la exposición, la replicación viral en la nasofaringe aumenta de manera exponencial. En general, entre el día 3 y el día 5 después del contagio es cuando la carga viral alcanza niveles máximos, lo que favorece la detección con pruebas de amplificación molecular (PCR) y test de antígenos.
- PCR: Puede identificar trazas del ARN viral incluso antes de la aparición de síntomas, con alta sensibilidad desde el día 2 al 7 de la infección.
- Antígenos: Su rentabilidad diagnóstica es mayor entre el día 3 y el 7, coincidiendo con la fase de mayor contagiosidad.
Pruebas de antígenos en fase sintomática
En pacientes que desarrollan síntomas compatibles con COVID-19 (fiebre, tos, disnea o pérdida del olfato), el test rápido de antígenos es conveniente entre las 24 y 72 horas posteriores al inicio de los síntomas. Este estudio proporciona resultados en 15–30 minutos, facilitando decisiones inmediatas de aislamiento. No obstante, un resultado negativo en presencia de síntomas claros debe confirmarse con PCR para descartar un falso negativo.
Confirmación molecular en días posteriores
Si la prueba de antígenos resulta negativa o si la muestra se obtuvo fuera de la ventana ideal, la PCR sigue siendo el estándar de oro. Su alta sensibilidad permite detectar el virus hasta dos semanas después de la exposición, aunque la carga viral disminuye gradualmente. Se recomienda realizar PCR:
- Tras un resultado antigénico discordante y presencia de síntomas.
- Antes de procedimientos médicos donde se requiera excluir completamente la infección.
- En individuos asintomáticos con contacto estrecho confirmado, para cortar cadenas de transmisión.
Pruebas serológicas tras recuperación
Las pruebas de anticuerpos (IgM e IgG) no identifican la infección activa, sino la respuesta inmunológica tras el contagio. Generalmente, los anticuerpos IgM aparecen entre 7 y 10 días después del inicio de los síntomas y las IgG a partir de la segunda semana. Estas pruebas son útiles:
- Para determinar si hubo infección previa en pacientes que no se realizaron estudios diagnósticos.
- En estudios de seroprevalencia y seguimiento de la respuesta inmune postvacunación.
Aspectos prácticos y recomendaciones
- Momento de la muestra: Elegir el estudio según los días transcurridos desde la exposición o la aparición de síntomas.
- Tipo de test: Priorizar PCR en fases de baja carga viral o para confirmación, y antígenos para cribado rápido.
- Contexto clínico: Valorar presencia de síntomas, riesgo de complicaciones y necesidad de resultados urgentes.
- Logística: Considerar disponibilidad de laboratorio, tiempos de procesamiento y accesibilidad de pruebas rápidas en farmacias o centros de salud.
Tomar en cuenta la dinámica de la infección y los periodos de mayor replicación viral mejora la eficacia de las pruebas COVID y favorece la toma de decisiones clínicas y de salud pública.
Cuida tu salud y la de tu comunidad. Si sospechas de contagio o presentas síntomas, acude a un laboratorio acreditado y realiza tus pruebas COVID a tiempo.
-
¿Es posible obtener un falso negativo en una prueba de VIH?
La prueba de VIH es una herramienta esencial en el diagnóstico y control de la infección por el Virus de la Inmunodeficiencia Humana. Sin embargo, como ocurre con cualquier prueba diagnóstica, existe la posibilidad de obtener resultados incorrectos. Uno de los escenarios que puede generar mayor confusión e incertidumbre es el llamado falso negativo, es decir, cuando una persona está infectada pero la prueba no lo detecta.
¿Qué es un resultado falso negativo?
 Un resultado falso negativo ocurre cuando una prueba de VIH indica que no hay infección, aunque la persona sí esté contagiada. Este fenómeno puede tener consecuencias clínicas importantes, ya que retrasa el diagnóstico, impide el inicio oportuno del tratamiento antirretroviral y aumenta el riesgo de transmisión involuntaria del virus a otras personas.
Un resultado falso negativo ocurre cuando una prueba de VIH indica que no hay infección, aunque la persona sí esté contagiada. Este fenómeno puede tener consecuencias clínicas importantes, ya que retrasa el diagnóstico, impide el inicio oportuno del tratamiento antirretroviral y aumenta el riesgo de transmisión involuntaria del virus a otras personas.Los falsos negativos no son comunes si se realiza la prueba en el momento adecuado y se utiliza una metodología confiable. No obstante, existen factores clínicos y técnicos que pueden influir en la aparición de este tipo de resultado erróneo.
Causas de un falso negativo en la prueba de VIH
La causa más frecuente de un falso negativo es la realización de la prueba durante el periodo de ventana, que es el tiempo que transcurre entre la exposición al virus y el momento en que el sistema inmunológico produce niveles detectables de anticuerpos o antígenos. Durante este intervalo, la persona puede estar infectada pero aún no desarrollar una respuesta inmunológica suficiente para ser detectada por el análisis.
El tipo de prueba utilizada también influye. Las pruebas de tercera generación, que detectan exclusivamente anticuerpos, pueden tardar de 3 a 12 semanas en ofrecer un resultado confiable. En cambio, las pruebas de cuarta generación, que identifican tanto anticuerpos como el antígeno p24, acortan ese periodo a unas 2 o 3 semanas tras la exposición.
Otras posibles causas de un resultado falso negativo incluyen errores técnicos en la recolección o manejo de la muestra, inmunosupresión avanzada en el paciente, o el uso de medicamentos que interfieran en la respuesta inmunológica.
Recomendaciones ante un resultado negativo con sospecha clínica
Si una persona obtuvo un resultado negativo pero existe sospecha de exposición reciente al VIH o presenta síntomas compatibles con una infección aguda, se recomienda repetir la prueba después de unas semanas. En estos casos, se puede optar por una prueba de laboratorio más sensible o complementarla con pruebas moleculares como la detección de ARN viral por PCR.
Es fundamental no descartar la posibilidad de infección basándose únicamente en una sola prueba negativa si esta se realizó demasiado pronto. El acompañamiento clínico y la interpretación médica del resultado son claves para establecer un diagnóstico preciso.
Conocer el estado serológico permite acceder a tratamiento oportuno y tomar decisiones informadas para proteger la salud propia y la de los demás. Si tuviste una situación de riesgo o deseas salir de dudas, acércate a un centro médico confiable y solicita una prueba de VIH. Actuar a tiempo puede hacer la diferencia.
-
¿Qué detecta exactamente el examen de papanicolaou?
El examen de papanicolaou, también conocido como citología cervical, es una herramienta esencial en la medicina preventiva ginecológica. Su principal objetivo es identificar alteraciones celulares en el cuello uterino que podrían indicar la presencia de lesiones precancerosas o cáncer cervicouterino. Esta prueba permite detectar de manera oportuna cambios celulares que, si se tratan adecuadamente, pueden evitar la progresión hacia enfermedades más graves.
 Alteraciones celulares que identifica el papanicolaou
Alteraciones celulares que identifica el papanicolaouDurante el procedimiento del papanicolaou, se recolectan células del cuello del útero utilizando una espátula o cepillo especial. Estas células se colocan en una lámina o medio líquido para su análisis microscópico en el laboratorio. El citotecnólogo o patólogo evalúa la morfología de las células para detectar signos de displasia cervical, también conocidas como lesiones intraepiteliales escamosas.
Las lesiones detectadas se clasifican en grados según su severidad. Las lesiones de bajo grado (NIC I) pueden estar relacionadas con infecciones recientes por el virus del papiloma humano (VPH) y, en muchos casos, desaparecen espontáneamente. Las lesiones de alto grado (NIC II y III), en cambio, indican un mayor riesgo de evolución hacia el cáncer invasor si no se tratan a tiempo.
Detección del virus del papiloma humano (VPH)
Aunque el papanicolaou no está diseñado específicamente para detectar el virus del papiloma humano, muchas alteraciones celulares encontradas durante la prueba están asociadas a la presencia de este virus. El VPH es la principal causa del cáncer cervicouterino y se transmite a través del contacto sexual. En mujeres mayores de 30 años, es común realizar una prueba conjunta de papanicolaou y detección de VPH para una evaluación más completa del riesgo.
Las células infectadas por el VPH pueden mostrar cambios característicos, como coilocitosis o displasia, lo que permite al profesional de la salud recomendar estudios complementarios, como la colposcopia o una biopsia dirigida.
Diagnóstico de infecciones y otras anomalías no cancerosas
Además de su función en la prevención del cáncer cervical, el papanicolaou también puede revelar la presencia de infecciones vaginales o cervicales. En algunos casos, se identifican signos de vaginosis bacteriana, candidiasis, tricomoniasis u otras infecciones inespecíficas. Aunque no es una prueba diseñada para diagnosticar enfermedades de transmisión sexual, puede orientar al médico hacia la realización de estudios adicionales.
También es posible detectar alteraciones celulares benignas relacionadas con la atrofia por deficiencia estrogénica en mujeres posmenopáusicas, inflamaciones crónicas o efectos secundarios de tratamientos médicos, como radioterapia o dispositivos intrauterinos.
Cuida tu salud ginecológica con un control oportuno
El papanicolaou es un estudio accesible, rápido y altamente eficaz para identificar a tiempo alteraciones que podrían comprometer la salud femenina. No esperes a presentar síntomas para hacerte esta prueba. Visita a tu ginecólogo de forma regular y solicita tu examen en un laboratorio confiable. Proteger tu salud está en tus manos: realiza tus estudios de rutina y previene enfermedades graves.
-
Paro cardiaco súbito: la importancia de tener un desfibrilador a mano
El paro cardiaco súbito (PCS) es un evento médico alarmante y potencialmente fatal que puede ocurrir en cualquier momento, sin previo aviso. Este tipo de paro es una de las principales causas de muerte en todo el mundo, y la rapidez con la que se actúe ante su aparición puede ser determinante para salvar una vida. La disponibilidad y el uso adecuado de un desfibrilador son factores clave en la respuesta rápida a un paro cardiaco súbito. En este artículo, exploraremos la importancia de tener un desfibrilador a mano, cómo funciona este dispositivo y por qué su presencia en lugares públicos y privados es vital para mejorar las probabilidades de supervivencia.
¿Qué es el paro cardiaco súbito?
El paro cardiaco súbito se refiere a la pérdida repentina de la función cardíaca, respiratoria y de la conciencia. Es causado generalmente por una arritmia cardíaca, como la fibrilación ventricular, donde el corazón deja de latir de forma eficaz, y no puede bombear sangre al resto del cuerpo, incluidos los órganos vitales como el cerebro y los pulmones. Sin un flujo sanguíneo adecuado, el cuerpo no recibe oxígeno, lo que puede llevar a la muerte en cuestión de minutos.
El PCS puede ocurrir sin previo aviso, incluso en personas que aparentemente gozan de buena salud. De hecho, en muchos casos, los síntomas de un paro cardiaco no se manifiestan hasta que el corazón se detiene de manera abrupta. Por esta razón, la rapidez en la intervención y el acceso a un desfibrilador pueden marcar la diferencia entre la vida y la muerte.
El papel crucial del desfibrilador
Un desfibrilador es un dispositivo médico que emite una descarga eléctrica al corazón con el objetivo de restaurar su ritmo normal. Este procedimiento, conocido como desfibrilación, es esencial para tratar ciertas arritmias graves, como la fibrilación ventricular y la taquicardia ventricular sin pulso, que son las causas más comunes del paro cardiaco súbito.
¿Cómo funciona un desfibrilador?
El desfibrilador envía una descarga eléctrica controlada al corazón, interrumpiendo su ritmo caótico y permitiendo que su sistema eléctrico se restablezca. Esta descarga no “reinicia” el corazón, sino que restablece el ritmo cardíaco normal, permitiendo que el corazón vuelva a latir de manera eficaz. Si el dispositivo se utiliza dentro de los primeros minutos del paro cardiaco, las probabilidades de supervivencia aumentan significativamente.
En situaciones de emergencia, el desfibrilador es una herramienta crucial para salvar vidas, pero debe ser usado rápidamente. Cada minuto que pasa sin una intervención adecuada reduce las probabilidades de supervivencia en un 7-10%. En este sentido, la disponibilidad de desfibriladores en lugares públicos y en hogares puede hacer una gran diferencia.
Tipos de desfibriladores
Existen principalmente dos tipos de desfibriladores: los desfibriladores automáticos externos (DEA) y los desfibriladores manuales. Los DEA están diseñados para ser usados por personas sin experiencia médica, como transeúntes, empleados de oficinas o cualquier persona presente en el lugar de un paro cardiaco. Estos dispositivos son muy fáciles de usar, ya que proporcionan instrucciones claras y audibles durante el proceso de reanimación.
Por otro lado, los desfibriladores manuales requieren de un entrenamiento especializado para su uso y generalmente son utilizados por profesionales de la salud. Aunque ambos tipos de desfibriladores son efectivos, los DEA han facilitado la disponibilidad de desfibriladores en lugares como escuelas, aeropuertos y centros comerciales, lo que permite una respuesta más rápida ante un paro cardiaco.
¿Por qué tener un desfibrilador a mano es tan importante?
El tiempo es crucial en un paro cardiaco
Como mencionamos previamente, en situaciones de paro cardiaco, el tiempo es un factor crítico. Las probabilidades de supervivencia disminuyen un 10% por cada minuto que pasa sin una desfibrilación. Este dato resalta la importancia de tener acceso rápido a un desfibrilador, ya que un retraso en la aplicación de la desfibrilación puede ser fatal.
La presencia de un desfibrilador en lugares públicos y privados aumenta considerablemente las probabilidades de supervivencia. En países con regulaciones que exigen la instalación de desfibriladores en sitios públicos, como aeropuertos, escuelas y estaciones de tren, se ha observado una mejora significativa en las tasas de supervivencia ante el paro cardiaco súbito.
La diferencia que puede hacer un desfibrilador en tu hogar
Aunque los desfibriladores están comúnmente disponibles en lugares públicos, es igualmente importante tener acceso a uno en el hogar, especialmente si tienes familiares con enfermedades cardíacas, antecedentes de paros cardíacos o factores de riesgo como hipertensión o diabetes. En caso de que ocurra un paro cardiaco en el hogar, tener un desfibrilador cerca puede ser una de las mejores formas de mejorar las posibilidades de supervivencia.
Los desfibriladores domésticos están diseñados para ser utilizados fácilmente por cualquier persona. Muchos de ellos cuentan con pantallas y voces que guían al usuario en todo el proceso, desde la colocación de los parches hasta la administración de la descarga. Estos dispositivos proporcionan instrucciones claras y son fáciles de usar, lo que los hace ideales para situaciones de emergencia en casa.
Desfibriladores en lugares de trabajo
Cada vez más empresas están reconociendo la importancia de tener un desfibrilador en el lugar de trabajo. La instalación de estos dispositivos en oficinas y fábricas puede salvar vidas, especialmente en entornos donde los empleados están expuestos a un mayor riesgo de paro cardiaco, como aquellos con historial de enfermedades cardíacas o trabajadores que realizan labores físicamente exigentes.
Además, proporcionar capacitación básica sobre cómo usar un desfibrilador y realizar maniobras de resucitación cardiopulmonar (RCP) puede convertir a los empleados en primeros respondedores efectivos en caso de emergencia. Esta preparación y el acceso a equipos de desfibrilación pueden reducir drásticamente las muertes relacionadas con el paro cardiaco súbito en el entorno laboral.
Prevención y educación sobre el paro cardiaco
Si bien tener un desfibrilador a mano es fundamental para la respuesta inmediata ante un paro cardiaco, la prevención también juega un papel crucial. La educación sobre cómo reconocer los síntomas de un paro cardiaco y la capacitación en RCP son aspectos clave para mejorar la supervivencia.
Reconocimiento de los síntomas de un paro cardiaco
Aunque el paro cardiaco puede ocurrir de manera repentina, algunas personas pueden experimentar síntomas previos, como dificultad para respirar, dolor en el pecho, mareos, desmayos o palpitaciones. Si bien estos síntomas no siempre indican un paro cardiaco inminente, es fundamental buscar atención médica de inmediato si se experimentan.
Además, en algunos casos, un desfibrilador puede usarse incluso antes de que se haya confirmado un paro cardiaco, especialmente si la persona pierde el conocimiento y no responde. En situaciones donde hay duda, los servicios de emergencia pueden guiar al usuario para tomar las decisiones correctas.
La educación sobre RCP y desfibriladores
La educación sobre RCP es tan importante como el acceso a un desfibrilador. Saber cómo realizar maniobras de resucitación puede ser vital en el tiempo que se tarda en llegar un desfibrilador o en la espera de los paramédicos. Las organizaciones de salud y las escuelas están promoviendo programas de educación en RCP y en el uso de desfibriladores, lo que puede ayudar a las personas a sentirse más seguras y capacitadas para responder en situaciones de emergencia.
Desfibriladores y el futuro de la prevención de paro cardiaco
A medida que la tecnología avanza, los desfibriladores continúan mejorando en términos de precisión, facilidad de uso y accesibilidad. Los modelos más recientes son más compactos, eficientes y están mejor integrados con los sistemas de emergencia, permitiendo que los profesionales de la salud reciban alertas cuando se aplica una descarga.
Además, el futuro de la prevención del paro cardiaco también incluye el uso de dispositivos de monitoreo cardíaco de uso personal, que pueden detectar irregularidades en el ritmo cardíaco antes de que ocurra un paro cardiaco súbito. Estos avances están cambiando el panorama de la salud cardiovascular y ayudando a salvar vidas de manera más efectiva.
La disponibilidad de desfibriladores, su uso adecuado y la educación sobre cómo responder ante un paro cardiaco súbito son esenciales para reducir la mortalidad y mejorar la salud pública. Tener un desfibrilador a mano, en el hogar, en el trabajo y en lugares públicos, es una de las mejores formas de garantizar que se pueda actuar rápidamente ante un paro cardiaco, aumentando significativamente las probabilidades de supervivencia.

-
¿Es segura la mastografía si tengo implantes mamarios?
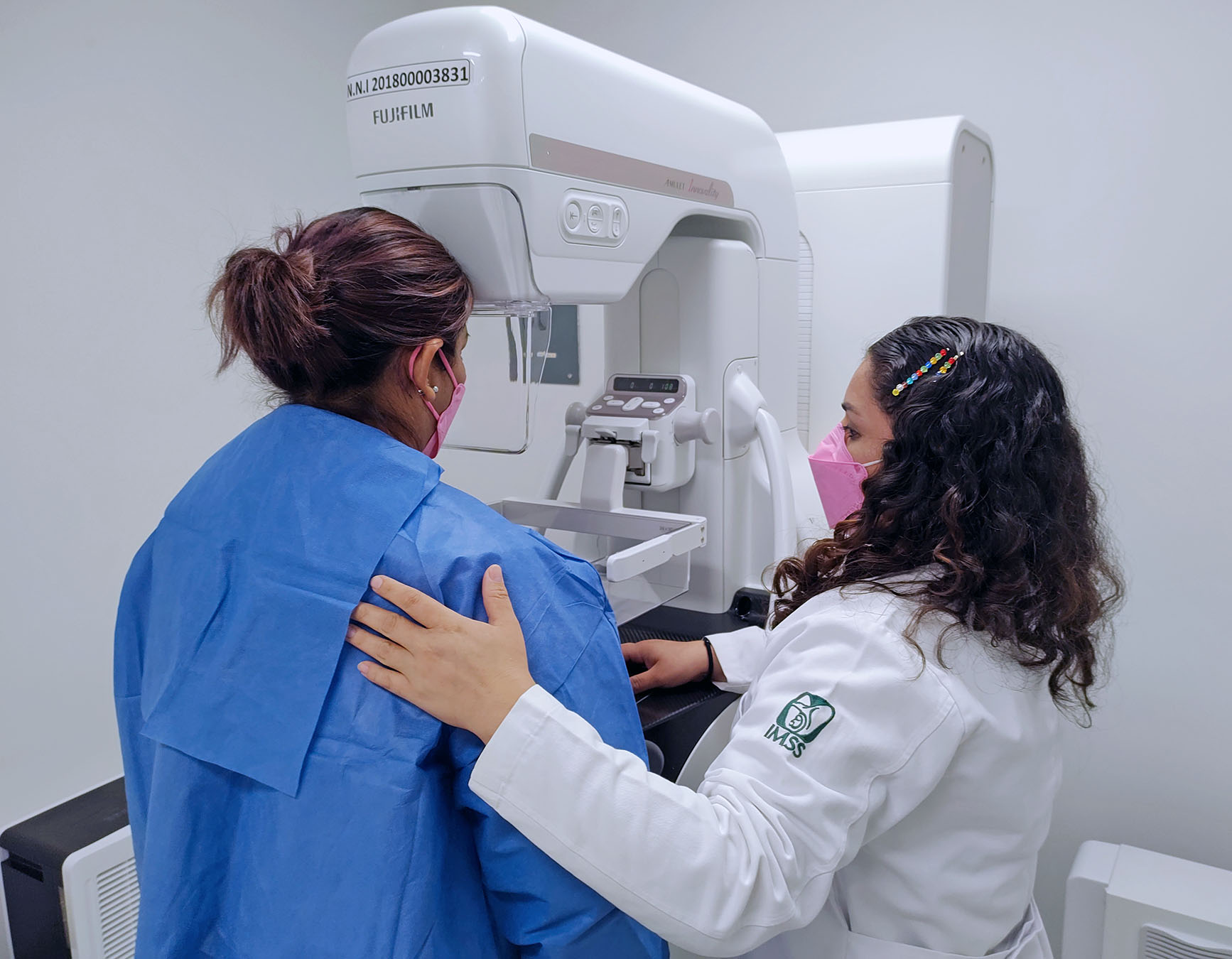 La mastografía es un estudio esencial para la detección temprana del cáncer de mama. Sin embargo, en mujeres con implantes mamarios, surgen dudas sobre la seguridad y eficacia de este procedimiento. Los implantes pueden modificar la apariencia de los tejidos mamarios en las imágenes radiológicas y, en algunos casos, dificultar la visualización completa del tejido glandular. A pesar de estas consideraciones, la mastografía continúa siendo un método confiable y seguro incluso en presencia de prótesis.
La mastografía es un estudio esencial para la detección temprana del cáncer de mama. Sin embargo, en mujeres con implantes mamarios, surgen dudas sobre la seguridad y eficacia de este procedimiento. Los implantes pueden modificar la apariencia de los tejidos mamarios en las imágenes radiológicas y, en algunos casos, dificultar la visualización completa del tejido glandular. A pesar de estas consideraciones, la mastografía continúa siendo un método confiable y seguro incluso en presencia de prótesis.Riesgos y consideraciones técnicas en pacientes con implantes
Los implantes mamarios no impiden la realización de una mastografía, pero sí requieren una técnica especial para obtener imágenes diagnósticas adecuadas. Durante el estudio, el personal capacitado utiliza proyecciones adicionales conocidas como vistas de desplazamiento del implante (técnica de Eklund). Esta técnica consiste en desplazar el implante hacia la pared torácica y comprimir únicamente el tejido mamario, permitiendo así una mejor visualización del mismo sin comprometer la integridad de la prótesis.
Es importante mencionar que la probabilidad de ruptura del implante durante la mastografía es muy baja. Los mamógrafos están diseñados para ejercer una compresión controlada y segura, ajustada a la anatomía de cada paciente. Además, los materiales modernos con los que se fabrican los implantes presentan una alta resistencia, lo que minimiza significativamente cualquier riesgo durante el procedimiento.
Limitaciones diagnósticas y complementos de imagen
Aunque la mastografía es segura, la presencia de implantes puede limitar en parte la visibilidad de ciertas zonas del tejido mamario, especialmente cuando los implantes están colocados por delante del músculo pectoral. Por este motivo, en algunas pacientes se recomienda complementar el estudio con otras técnicas de imagen como el ultrasonido mamario o la resonancia magnética. Estas herramientas permiten evaluar el tejido de forma más detallada y también verificar la integridad del implante.
La elección de estudios adicionales dependerá de factores individuales como el tipo de implante, su localización (subglandular o subpectoral), la edad de la paciente, la densidad del tejido mamario y los antecedentes personales o familiares de cáncer de mama.
Importancia de acudir a centros especializados
Para garantizar la seguridad y la calidad diagnóstica del estudio, es fundamental realizar la mastografía en unidades médicas que cuenten con personal especializado en imagen mamaria y con experiencia en el manejo de pacientes con implantes. Informar al técnico radiólogo sobre la presencia de prótesis antes del estudio es esencial para aplicar las técnicas adecuadas y evitar posibles errores de interpretación.
Las mujeres con implantes mamarios no deben omitir los controles periódicos. Al igual que el resto de la población femenina, deben seguir un programa de tamizaje personalizado basado en su edad y factores de riesgo. El seguimiento adecuado permite la detección temprana de cualquier alteración, lo cual es clave para preservar la salud mamaria.
Atender la salud de tus mamas es un compromiso permanente. Si cuentas con implantes, no postergues tus estudios de imagen. Agenda tu mastografía en centros certificados y complementa tu revisión con una prueba de laboratorio para mantener un monitoreo integral de tu estado de salud.
-
¿Cuánto tarda una mastografía y cuándo me entregan los resultados?
La mastografía es una prueba de imagen de gran valor clínico para la detección oportuna del cáncer de mama. Su aplicación periódica permite identificar lesiones en etapas tempranas, cuando aún no se manifiestan síntomas. Una de las inquietudes más comunes entre las pacientes es conocer cuánto tiempo toma el procedimiento y en qué momento se pueden consultar los resultados. Esta información es importante para planificar la cita médica y comprender el flujo del proceso diagnóstico.
Duración del procedimiento de mastografía
El tiempo que tarda una mastografía puede variar ligeramente dependiendo del centro médico, la experiencia del personal técnico y la cooperación de la paciente. En condiciones normales, el procedimiento tiene una duración aproximada de entre 10 y 20 minutos. Este periodo incluye el registro previo, la preparación, la colocación de la paciente en el equipo y la obtención de las imágenes radiológicas.
 Durante el estudio, se toman generalmente dos proyecciones de cada mama: una en vista cráneo-caudal y otra medio lateral oblicua. En caso de requerirse imágenes adicionales, como aquellas enfocadas en zonas específicas o con magnificación, el tiempo puede extenderse algunos minutos más. Sin embargo, incluso con tomas complementarias, se trata de un procedimiento breve y ambulatorio.
Durante el estudio, se toman generalmente dos proyecciones de cada mama: una en vista cráneo-caudal y otra medio lateral oblicua. En caso de requerirse imágenes adicionales, como aquellas enfocadas en zonas específicas o con magnificación, el tiempo puede extenderse algunos minutos más. Sin embargo, incluso con tomas complementarias, se trata de un procedimiento breve y ambulatorio.¿Qué ocurre después de la mastografía?
Una vez finalizada la toma de imágenes, estas son enviadas al médico radiólogo, quien se encarga de revisarlas e interpretarlas cuidadosamente. La paciente no recibe un diagnóstico inmediato, ya que el análisis detallado del estudio requiere tiempo, precisión y, en muchos casos, comparación con mastografías previas si están disponibles.
Es importante destacar que la calidad de la interpretación depende tanto de la nitidez de las imágenes como de la experiencia del radiólogo en imagen mamaria. Por ello, acudir a centros especializados garantiza una evaluación más confiable y la identificación adecuada de posibles hallazgos.
Tiempo estimado para la entrega de resultados
El tiempo en que se entregan los resultados de una mastografía varía de acuerdo con el centro médico. En clínicas privadas o laboratorios de diagnóstico con tecnología digital, los resultados pueden estar disponibles en un plazo de 24 a 72 horas. En algunas instituciones, incluso es posible acceder a ellos en línea mediante plataformas electrónicas, lo que facilita el seguimiento por parte de la paciente y su médico tratante.
En el sistema público de salud, el tiempo puede ser mayor, oscilando entre cinco y diez días hábiles, dependiendo de la carga de trabajo y la disponibilidad del personal especializado. En todos los casos, el informe incluye una descripción detallada de los hallazgos y una clasificación según el sistema BI-RADS, que orienta sobre la necesidad de vigilancia, estudios complementarios o intervención diagnóstica.
Importancia del seguimiento oportuno
Recibir los resultados de la mastografía no debe marcar el final del proceso, sino el inicio de un seguimiento médico responsable. Si el informe indica hallazgos sospechosos o no concluyentes, el médico especialista podrá indicar estudios adicionales como ultrasonido mamario, resonancia magnética o biopsia.
Acude puntualmente a tu cita de mastografía, sigue las recomendaciones médicas y complementa tu cuidado con una prueba de laboratorio que te permita conocer el estado general de tu organismo. La salud mamaria requiere atención continua y preventiva.
-
Guía de fracturas: traumatología y ortopedia esencial
 Comprender cómo actúa el cuerpo frente a un hueso roto es el primer paso para brindar una atención adecuada y segura. Desde identificar el tipo de fractura hasta planificar el tratamiento y la rehabilitación, la Traumatología y ortopedia juega un rol fundamental en cada fase del proceso. Este artículo reúne recomendaciones de profesionales y describe el abordaje integral que ofrecen los especialistas en traumatología y ortopedia.
Comprender cómo actúa el cuerpo frente a un hueso roto es el primer paso para brindar una atención adecuada y segura. Desde identificar el tipo de fractura hasta planificar el tratamiento y la rehabilitación, la Traumatología y ortopedia juega un rol fundamental en cada fase del proceso. Este artículo reúne recomendaciones de profesionales y describe el abordaje integral que ofrecen los especialistas en traumatología y ortopedia.Tipos de fracturas y la Traumatología y ortopedia esencial
Las fracturas pueden clasificarse según su localización, desplazamiento y el compromiso de tejidos blandos. Entre las más comunes están las fracturas transversales, oblicuas y conminutas, así como las expuestas, donde el hueso perfora la piel. La Traumatología y ortopedia esencial implica diferenciar cada caso mediante radiografías y, en ocasiones, tomografía computarizada, para evaluar el grado de inestabilidad y descartar lesiones asociadas. Este diagnóstico preciso es el pilar de la ortopedia y traumatología médica, ya que orienta la estrategia quirúrgica o conservadora.
Diagnóstico y planificación quirúrgica
Una vez confirmada la fractura, los especialistas en traumatología y ortopedia desarrollan un plan que puede incluir inmovilización, reducción cerrada o intervención quirúrgica. En casos complejos, se usan sistemas de navegación intraoperatoria que guían la colocación de tornillos y placas con tolerancias milimétricas. Este enfoque de atención ortopédica y traumatológica garantiza un alineamiento óptimo, minimiza el daño en tejidos adyacentes y reduce el riesgo de complicaciones como la no unión ósea.
Tratamientos ortopédicos y traumatológicos personalizados
El manejo de fracturas abarca desde férulas y yesos hasta fijadores externos e implantes internos. La elección del método depende de factores como la edad, el nivel de actividad y la localización de la lesión. Los tratamientos ortopédicos y traumatológicos actuales incorporan técnicas mínimamente invasivas—artroscopia y placas bloqueadas—que aceleran la consolidación y disminuyen el dolor postoperatorio. Además, la ortopedia y traumatología médica recurre a terapias regenerativas, como infiltraciones de plasma rico en plaquetas, para estimular la osteogénesis en fracturas de difícil curación.
Rehabilitación y prevención de recaídas
La fase de recuperación es tan relevante como la intervención inicial. Bajo la supervisión de expertos, el paciente inicia ejercicios de movilidad articular y fortalecimiento muscular apenas el hueso presenta estabilidad. La fisioterapia emplea métodos de propiocepción y entrenamiento funcional para restaurar el patrón de marcha y la coordinación. Integrar programas de educación postural y ergonomía —pilares de la atención ortopédica y traumatológica— reduce el riesgo de recaídas y mejora la calidad de vida a largo plazo.
Las revisiones periódicas con especialistas en traumatología y ortopedia incluyen pruebas de densidad ósea y evaluación biomecánica, permitiendo ajustar el plan de ejercicio y suplementos de calcio o vitamina D cuando sea necesario.
Implementar esta Guía de fracturas basada en la experiencia de profesionales y en herramientas tecnológicas garantiza un manejo completo: diagnóstico certero, intervenciones seguras y un proceso de rehabilitación que previene complicaciones. Así, la Traumatología y ortopedia esencial deja de ser un concepto para convertirse en la ruta hacia una recuperación integral y sostenible.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Implantes cocleares
Implantes cocleares
 Tiempo de entrega de resultados: considerar el tiempo disponible y la necesidad de una respuesta rápida.
Tiempo de entrega de resultados: considerar el tiempo disponible y la necesidad de una respuesta rápida.