-
Cómo elegir el desfibrilador adecuado para tu empresa: guía completa
En el entorno laboral, la seguridad y el bienestar de los empleados son una prioridad. Un aspecto clave de esta seguridad es estar preparado para enfrentar emergencias médicas, especialmente cuando se trata de problemas cardíacos. El paro cardíaco súbito es una de las principales causas de muerte en todo el mundo, y la rapidez con la que se actúa ante este tipo de emergencias puede marcar la diferencia entre la vida y la muerte. Los desfibriladores son dispositivos esenciales en estas situaciones. Sin embargo, elegir el desfibrilador adecuado para tu empresa no es una tarea sencilla. Esta guía completa te ayudará a comprender los aspectos esenciales que debes considerar al tomar esta decisión.
¿Qué es un desfibrilador y por qué es necesario tenerlo en tu empresa?
Un desfibrilador es un dispositivo médico utilizado para administrar una descarga eléctrica controlada al corazón, con el objetivo de restablecer un ritmo cardíaco normal. En situaciones de paro cardíaco súbito, cuando el corazón entra en una fibrilación ventricular, el desfibrilador puede ser la única oportunidad de salvar una vida. Tener un desfibrilador en el lugar de trabajo es esencial, ya que un acceso rápido a este dispositivo puede aumentar significativamente las probabilidades de supervivencia de una persona que sufre un paro cardíaco.
Si bien la presencia de personal médico capacitado siempre será ideal, en muchos entornos de trabajo no es posible contar con profesionales de la salud a tiempo completo. Es por eso que el contar con un desfibrilador en la empresa es una inversión en la seguridad de tus empleados y visitantes.
Tipos de desfibriladores disponibles en el mercado
Cuando se trata de elegir un desfibrilador para tu empresa, es importante comprender los diferentes tipos de dispositivos disponibles. Los desfibriladores más comunes son los desfibriladores automáticos externos (DEA), los desfibriladores manuales y los desfibriladores semiautomáticos. A continuación, te explicamos las diferencias clave entre estos dispositivos.
Desfibrilador Automático Externo (DEA)
El DEA es el tipo de desfibrilador más comúnmente utilizado en lugares públicos y en empresas. Está diseñado para ser utilizado por personas sin experiencia médica, ya que el dispositivo guía al usuario paso a paso durante el proceso de resucitación. Los DEA son fáciles de usar, tienen instrucciones claras y, generalmente, ofrecen una interfaz amigable con mensajes de voz y visuales que indican lo que se debe hacer en cada momento. Además, este tipo de desfibrilador tiene la capacidad de detectar automáticamente si el corazón necesita ser desafiado con una descarga eléctrica.
Desfibrilador Semiautomático
El desfibrilador semiautomático es muy similar al DEA, pero con una pequeña diferencia: aunque el dispositivo guía al usuario y analiza el ritmo cardíaco, es necesario que el operador presione un botón para administrar la descarga. Si bien esto requiere un poco más de intervención humana, sigue siendo un dispositivo sencillo de utilizar y altamente efectivo.
Desfibrilador Manual
El desfibrilador manual es un dispositivo más complejo y generalmente está reservado para personal médico entrenado. Estos desfibriladores permiten al profesional ajustar la energía de la descarga y decidir cuándo administrarla, lo que requiere conocimientos avanzados sobre cardiología y el uso del dispositivo. Aunque son eficaces, no son recomendables para la mayoría de las empresas, ya que requieren personal altamente capacitado.
Factores a considerar al elegir un desfibrilador para tu empresa
La elección del desfibrilador adecuado dependerá de varios factores clave relacionados con las necesidades específicas de tu empresa y la capacitación de tu personal. A continuación, te presentamos los aspectos más importantes a tener en cuenta al tomar esta decisión.
1. Accesibilidad y ubicación
La ubicación del desfibrilador es crucial para su efectividad. Un desfibrilador debe ser fácil de acceder y estar ubicado en un área central, visible y accesible de la empresa. Es fundamental que todos los empleados y visitantes sepan exactamente dónde se encuentra el dispositivo en caso de emergencia.
2. Facilidad de uso
Los desfibriladores automáticos externos (DEA) son la opción preferida para la mayoría de las empresas debido a su facilidad de uso. Dado que están diseñados para ser operados por personas sin formación médica, es esencial que el dispositivo sea intuitivo y fácil de manejar. La mayoría de los DEA cuentan con pantallas que proporcionan instrucciones claras y audibles que guían al usuario a lo largo del proceso.
3. Formación y capacitación del personal
Aunque los DEA están diseñados para ser fáciles de usar, contar con personal capacitado puede marcar una gran diferencia en la eficacia de la intervención. Algunas empresas optan por ofrecer formación en primeros auxilios y uso de desfibriladores a sus empleados. Esto no solo asegura una intervención más rápida y eficiente, sino que también aumenta la confianza del personal al usar el dispositivo.
4. Durabilidad y mantenimiento
Los desfibriladores deben ser duraderos y resistentes, especialmente si se encuentran en entornos industriales o en lugares con mucho tráfico. Además, el mantenimiento regular es esencial para garantizar que el dispositivo funcione correctamente en el momento en que se necesite. Asegúrate de que el desfibrilador que elijas sea fácil de mantener y cuente con indicadores claros de su estado, como baterías cargadas o electrodos en buen estado.
5. Costo y presupuesto
El precio de los desfibriladores puede variar significativamente según el modelo y las características. Si bien los DEA tienden a ser más caros que los desfibriladores manuales, también son la opción más recomendable para empresas que no cuentan con personal médico. Es importante tener en cuenta no solo el costo inicial del dispositivo, sino también los costos de mantenimiento y los reemplazos de baterías y electrodos.
Accesorios y complementos para los desfibriladores
Además del dispositivo en sí, hay ciertos accesorios que pueden ser útiles para garantizar que el desfibrilador esté siempre listo para su uso. Los accesorios más comunes incluyen:
- Electrodos de repuesto: Los electrodos son una parte fundamental de cualquier desfibrilador. Es esencial contar con repuestos para asegurarse de que el dispositivo pueda ser utilizado de inmediato cuando sea necesario.
- Baterías adicionales: Las baterías deben cambiarse con regularidad para garantizar que el desfibrilador esté siempre listo para funcionar. Algunas empresas eligen tener baterías de repuesto disponibles.
- Estuches y carcasas de protección: Para proteger el dispositivo del polvo y el desgaste, es recomendable utilizar estuches resistentes que garanticen su durabilidad.
Desfibriladores en lugares públicos y espacios corporativos
 La importancia de tener desfibriladores en espacios corporativos y públicos es incuestionable. La rapidez con la que se administre un desfibrilador puede aumentar considerablemente las posibilidades de supervivencia en una situación de paro cardíaco. Las empresas deben no solo instalar estos dispositivos, sino también educar a sus empleados sobre su uso.
La importancia de tener desfibriladores en espacios corporativos y públicos es incuestionable. La rapidez con la que se administre un desfibrilador puede aumentar considerablemente las posibilidades de supervivencia en una situación de paro cardíaco. Las empresas deben no solo instalar estos dispositivos, sino también educar a sus empleados sobre su uso.En muchos países, las leyes están comenzando a exigir que los desfibriladores estén disponibles en ciertos lugares públicos y privados. De hecho, algunas organizaciones también están implementando programas para instalar desfibriladores en vehículos de empresa, como camiones de reparto o flotas de vehículos, lo que permite tener acceso a estos dispositivos en rutas más alejadas.
Cómo maximizar la efectividad de los desfibriladores en tu empresa
La clave para maximizar la efectividad de los desfibriladores en tu empresa es asegurarse de que todos los empleados estén informados y preparados. Además de contar con un dispositivo adecuado, la capacitación regular en primeros auxilios, resucitación cardiopulmonar (RCP) y el uso de desfibriladores puede marcar una diferencia significativa en los resultados en caso de emergencia.
La integración de los desfibriladores en la cultura de seguridad de la empresa es fundamental. Asegúrate de que el acceso a estos dispositivos sea claro y fácil, y fomenta un ambiente en el que todos los empleados se sientan capacitados y confiados para intervenir si es necesario.
-
Telemedicina: el futuro de la atención médica
Un dispositivo con internet y unos minutos disponibles son todo lo que se necesita para acceder a una consulta médica en línea. Este cambio de paradigma no solo ha facilitado el contacto entre médicos y pacientes, sino que ha redefinido la forma en la que cuidamos nuestra salud. La telemedicina, impulsada por la tecnología y la necesidad de inmediatez, se posiciona como una de las soluciones más prácticas y efectivas en el mundo de la salud.
Ya no es necesario trasladarse a una clínica ni esperar largas horas para una consulta. Hoy, la atención médica remota permite resolver dudas, recibir diagnósticos, dar seguimiento a tratamientos y hasta recibir recetas electrónicas desde casa, la oficina o cualquier lugar con conexión. Esta modalidad representa un paso decisivo hacia una medicina más accesible, personalizada y eficiente.
Telemedicina: una solución integral y segura
La telemedicina combina herramientas digitales con el conocimiento médico profesional, creando un entorno donde el paciente puede recibir atención sin perder calidad ni privacidad. Plataformas especializadas permiten la interacción a través de videollamadas, mensajería segura y acceso a historiales clínicos, lo que facilita diagnósticos acertados y un seguimiento continuo.
Además, los servicios de salud digital están diseñados para integrarse fácilmente al día a día de los usuarios. Desde agendar una cita hasta consultar los resultados de laboratorio, todo puede gestionarse en línea. Este nivel de organización no solo optimiza el tiempo del paciente, sino que también mejora la eficiencia del sistema médico en general.
Beneficios de la consulta médica en línea
Uno de los principales beneficios de la consulta médica en línea es su accesibilidad. Personas que viven en zonas rurales, que tienen movilidad limitada o que cuentan con agendas apretadas encuentran en esta modalidad una alternativa cómoda y oportuna. También es una herramienta valiosa para brindar atención en situaciones donde el contacto físico representa un riesgo, como durante brotes epidémicos.
Por otra parte, la medicina a distancia permite dar continuidad a tratamientos crónicos, brindar orientación psicológica, hacer seguimiento a síntomas persistentes y atender problemas menores sin necesidad de una visita presencial. Esto descongestiona las clínicas y hospitales, permitiendo que los recursos se enfoquen en pacientes con necesidades urgentes.
Servicios de salud digital que impulsan el bienestar
La adopción de servicios de salud digital no solo beneficia al paciente, sino que también moderniza la práctica médica. Gracias a estos recursos, los profesionales pueden monitorear a sus pacientes en tiempo real, compartir información entre especialistas y actuar de forma más coordinada. Esta integración tecnológica mejora la calidad del diagnóstico y fortalece la relación médico-paciente.
La telemedicina no es solo una respuesta práctica a los desafíos actuales, sino una visión del futuro: un modelo de salud más cercano, dinámico y centrado en las personas. Adaptarse a esta nueva forma de atención es abrir la puerta a un bienestar más eficiente y sostenible.

-
¿Con qué frecuencia debo realizarme un examen general de orina?
 El examen general de orina es una prueba de laboratorio no invasiva que permite detectar alteraciones en el sistema urinario y en otros procesos metabólicos del organismo. Gracias a su capacidad para identificar infecciones, problemas renales y trastornos sistémicos, es considerado un estudio básico en los chequeos médicos. Determinar la frecuencia con la que debe realizarse depende de diversos factores, como la edad, los antecedentes médicos y la presencia de síntomas específicos.
El examen general de orina es una prueba de laboratorio no invasiva que permite detectar alteraciones en el sistema urinario y en otros procesos metabólicos del organismo. Gracias a su capacidad para identificar infecciones, problemas renales y trastornos sistémicos, es considerado un estudio básico en los chequeos médicos. Determinar la frecuencia con la que debe realizarse depende de diversos factores, como la edad, los antecedentes médicos y la presencia de síntomas específicos.Recomendaciones generales para personas sanas
En adultos sin síntomas ni enfermedades crónicas, se recomienda realizar un examen general de orina al menos una vez al año como parte del chequeo médico preventivo. Este estudio puede detectar alteraciones tempranas, incluso en ausencia de molestias, lo que permite iniciar tratamiento oportuno en caso de ser necesario.
En el contexto de la medicina preventiva, el EGO ayuda a establecer una línea base de los valores normales del paciente. Así, cualquier cambio futuro puede ser identificado con mayor precisión por el personal médico.
Pacientes con enfermedades crónicas
En personas con diagnóstico de diabetes mellitus, hipertensión arterial, enfermedad renal crónica o lupus, el examen general de orina debe realizarse con mayor frecuencia. En estos casos, el médico puede solicitar el estudio cada 3 a 6 meses, dependiendo de la evolución clínica y los resultados previos.
El objetivo es monitorear la presencia de proteínas, glucosa, leucocitos o signos de deterioro renal que podrían indicar la necesidad de ajustar el tratamiento. La evaluación regular permite prevenir complicaciones como insuficiencia renal o infecciones urinarias recurrentes.
Durante el embarazo
En mujeres embarazadas, el examen general de orina se incluye dentro de los estudios prenatales de rutina. Suele solicitarse en cada trimestre o con mayor frecuencia si existen factores de riesgo. Este análisis permite detectar infecciones urinarias asintomáticas, proteinuria o glucosuria, condiciones que pueden afectar el desarrollo del embarazo si no se tratan adecuadamente.
La vigilancia estrecha a través del EGO contribuye a proteger la salud de la madre y del feto, especialmente en casos de preeclampsia, diabetes gestacional o antecedentes de infecciones del tracto urinario.
En niños y adultos mayores
En niños, el examen general de orina puede indicarse de forma anual o cuando existen antecedentes de infecciones urinarias, enuresis nocturna persistente o malformaciones congénitas del tracto urinario. En adultos mayores, es útil para el seguimiento de condiciones crónicas, deterioro del estado general o sospechas de infecciones urinarias, incluso si los síntomas no son evidentes.
El EGO permite identificar alteraciones que podrían pasar desapercibidas en estos grupos, quienes suelen presentar manifestaciones atípicas de enfermedades urinarias.
Realizarse un examen general de orina de forma periódica es una medida sencilla y eficaz para cuidar tu salud. Consulta a tu médico de confianza y agenda este estudio en un laboratorio certificado como parte de tu rutina de prevención.
-
Fortalece tu rodilla con la prótesis adecuada
Descubrir de nuevo la sensación de impulso al caminar es posible cuando eliges la prótesis de rodilla que mejor se adapta a tu cuerpo y estilo de vida. Tras años de dolor o rigidez, la posibilidad de recuperar la estabilidad y la confianza al doblar o estirar la pierna se convierte en una meta alcanzable. A continuación, encontrarás una guía práctica para seleccionar, cuidar y fortalecer tu nueva articulación artificial de rodilla, garantizando un proceso de recuperación ágil y duradero.
Eligiendo la prótesis de rodilla ideal
 Al considerar un reemplazo de rodilla, es fundamental analizar las opciones de implante de rodilla según tu anatomía y nivel de actividad. Existen tres diseños principales:
Al considerar un reemplazo de rodilla, es fundamental analizar las opciones de implante de rodilla según tu anatomía y nivel de actividad. Existen tres diseños principales:- Unicompartimental, que sustituye solo la zona dañada y conserva ligamentos sanos.
- Bicondíleo, indicado cuando el desgaste afecta ambas superficies articulares.
- A medida, elaborado con datos de resonancias magnéticas para un ajuste personalizado.
Dialogar con tu cirujano sobre materiales (titanio, cobalto-cromo o polietileno de alta resistencia) y técnicas quirúrgicas —como la navegación por robótica— asegura que tu cirugía de rodilla con prótesis sea lo más precisa posible.
Proceso de recuperación y fortalecimiento
Una vez completada la intervención, la fase de rehabilitación marca el éxito de tu implante de rodilla. En las primeras 48 horas, comienza con movimientos suaves de flexión y extensión asistida, tan pronto como lo autorice tu equipo de salud. A partir de la segunda semana, introduce ejercicios de cuádriceps en isometría y elevaciones de pierna recta, fortaleciendo el músculo sin someter la articulación a cargas excesivas.
Ejercicios recomendados para tu articulación artificial de rodilla
- Sentadillas parciales: Apóyate en una silla alta y baja lentamente hasta 45° de flexión.
- Puente de glúteos: Acostado boca arriba, eleva la pelvis activando glúteos y femorales.
- Bicicleta estática sin resistencia: Mejora la amplitud de movimiento sin impacto directo.
Realiza estos ejercicios en series de 10 repeticiones, dos veces al día, y complementa con terapia acuática cuando tu fisioterapeuta lo recomiende.
Cuidados diarios para prolongar tu implante
Mantener la salud de tu reemplazo de rodilla va más allá del ejercicio. Adopta hábitos como:
- Mantener un peso óptimo, reduciendo la presión sobre la superficie metálica y polimérica.
- Evitar actividades de alto impacto, como correr o saltar, que pueden desgastar prematuramente la prótesis.
- Usar calzado estable y superficies antideslizantes en el hogar para prevenir caídas.
Una dieta equilibrada, rica en proteínas magras, frutas, verduras y suplementos de calcio y vitamina D, apoya la integración ósea alrededor del implante.
Vida activa y monitoreo periódico
Tras un reemplazo de rodilla exitoso, retomar caminatas largas, ciclismo moderado o yoga adaptado fortalece tu confianza y tu musculatura de soporte. Sin embargo, es crucial programar revisiones anuales con tu cirujano para evaluar el estado de tu articulación artificial de rodilla mediante radiografías simples. Detectar desgaste o aflojamiento de manera temprana facilita intervenciones mínimas antes de que surjan síntomas agudos.
Al combinar una prótesis de rodilla de última generación con un plan de rehabilitación personalizado y hábitos saludables, estarás en camino a una movilidad renovada y sin dolor. Fortalecer tu rodilla nunca fue tan claro: elige sabiamente, ejercita de manera constante y protege tu implante con el cuidado que merece.
-
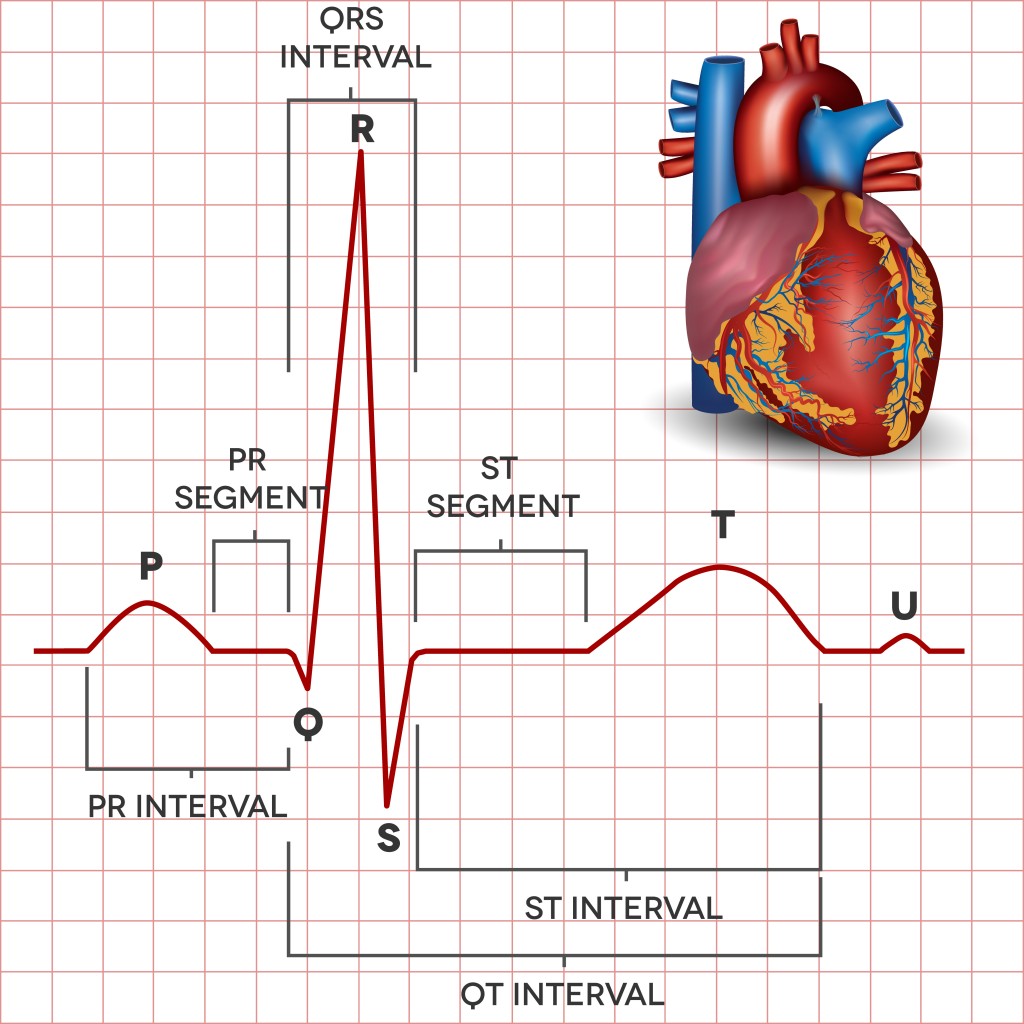
¿El electrocardiograma duele o tiene riesgos?
El electrocardiograma es un procedimiento ampliamente utilizado en la práctica médica para evaluar la función eléctrica del corazón. Debido a su frecuencia de uso, muchas personas se preguntan si este estudio provoca dolor o implica algún tipo de riesgo. La respuesta general es que se trata de una prueba segura, indolora y no invasiva, lo que la convierte en una herramienta fundamental para el diagnóstico de enfermedades cardiovasculares.
Características del procedimiento
Durante un electrocardiograma, se colocan electrodos adhesivos sobre la piel en distintas zonas del cuerpo: pecho, brazos y piernas. Estos electrodos están conectados a un dispositivo que registra la actividad eléctrica generada por cada latido cardíaco. El proceso completo suele durar entre 5 y 10 minutos y se realiza con el paciente en reposo y acostado en posición supina.
No se introduce ningún instrumento dentro del cuerpo, ni se aplica corriente eléctrica externa. El aparato simplemente capta las señales que el corazón emite de forma natural. Por esta razón, el electrocardiograma no genera dolor ni malestar físico durante su realización.
Sensaciones comunes al realizar un electrocardiograma
 Algunas personas pueden experimentar una ligera sensación de frío al colocarse los electrodos, ya que suelen aplicarse sobre la piel con un gel conductor. También es posible sentir una leve molestia al retirar los parches adhesivos, especialmente si hay vello corporal en las zonas donde se colocaron. Sin embargo, estas sensaciones son pasajeras y no representan un dolor real ni afectan la seguridad del procedimiento.
Algunas personas pueden experimentar una ligera sensación de frío al colocarse los electrodos, ya que suelen aplicarse sobre la piel con un gel conductor. También es posible sentir una leve molestia al retirar los parches adhesivos, especialmente si hay vello corporal en las zonas donde se colocaron. Sin embargo, estas sensaciones son pasajeras y no representan un dolor real ni afectan la seguridad del procedimiento.En personas con piel sensible, puede presentarse una leve irritación dérmica por el adhesivo, pero esta reacción es infrecuente y generalmente leve.
¿Existen riesgos asociados al electrocardiograma?
El electrocardiograma es considerado un estudio de bajo riesgo. No utiliza radiación, no requiere anestesia ni implica exposición a sustancias contrastantes o medicamentos. Tampoco interfiere con dispositivos implantables como marcapasos o desfibriladores, aunque es importante que el paciente informe de su presencia al personal médico antes del estudio.
En casos excepcionales, si el equipo no está debidamente calibrado o si existen problemas técnicos, los resultados pueden ser imprecisos. Sin embargo, esto no representa un riesgo físico para el paciente, sino una limitación diagnóstica que puede solucionarse repitiendo el estudio.
Este examen es apto para personas de todas las edades, incluyendo niños, adultos mayores y mujeres embarazadas, ya que no afecta al organismo ni produce efectos secundarios.
Importancia de su realización oportuna
El electrocardiograma es clave para identificar arritmias, infartos previos, alteraciones de la conducción eléctrica y otros trastornos que pueden pasar desapercibidos en una revisión clínica convencional. Su aplicación oportuna puede ser determinante para el diagnóstico precoz y el tratamiento eficaz de múltiples enfermedades del corazón.
Realizarse un electrocardiograma ante cualquier síntoma sospechoso o como parte de un chequeo preventivo es una decisión que cuida tu salud. Agenda tu estudio en un laboratorio confiable y sigue las recomendaciones de tu médico. Detectar a tiempo una alteración cardíaca puede marcar una gran diferencia en tu bienestar.
-
Cómo elegir al mejor ortopedista en CDMX paso a paso
 Un tropiezo imprevisto durante tu clase de yoga puede convertirse en una oportunidad para mejorar tu salud ósea si cuentas con el especialista adecuado. Encontrar al ortopedista en la Ciudad de México ideal es clave para recibir un diagnóstico certero y un tratamiento eficaz que te devuelva la movilidad y confianza.
Un tropiezo imprevisto durante tu clase de yoga puede convertirse en una oportunidad para mejorar tu salud ósea si cuentas con el especialista adecuado. Encontrar al ortopedista en la Ciudad de México ideal es clave para recibir un diagnóstico certero y un tratamiento eficaz que te devuelva la movilidad y confianza.1. Verifica la formación y certificaciones
El primer paso consiste en confirmar que tu candidato sea un ortopedista CDMX con título profesional reconocido y aval de asociaciones médicas nacionales, como el Colegio Mexicano de Ortopedia. Una formación sólida garantiza que el especialista domina técnicas desde la artroscopia hasta la rehabilitación musculoesquelética.
2. Revisa la experiencia y subespecialidad
No todos los casos de ortopedia son iguales. Algunos ortopedistas en CDMX se enfocan en rodilla y hombro, mientras que otros son expertos en columna vertebral o lesiones deportivas. Consulta la trayectoria de cada médico; su experiencia en el área específica de tu lesión incrementa las posibilidades de un tratamiento exitoso.
3. Evalúa opiniones y casos de éxito
Las reseñas en línea y testimonios de pacientes ofrecen información valiosa sobre la calidad del servicio. Busca en plataformas de salud y foros de rehabilitación comentarios sobre la empatía del doctor, tiempos de espera y resultados obtenidos. Un buen ortopedista en la Ciudad de México contará con referencias positivas que respalden su enfoque humano y técnico.
4. Comprueba la tecnología y recursos de la clínica
Las clínicas de vanguardia en CDMX disponen de equipo para estudios de imagen de alta resolución, como resonancia magnética y ultrasonido, además de tecnologías de rehabilitación asistida. Elegir un ortopedista CDMX que trabaje en un entorno con estos recursos optimiza la precisión diagnóstica y acelera tu recuperación.
5. Valora la accesibilidad y comunicación
La cercanía de la clínica a tu hogar o trabajo, así como la facilidad para agendar citas, marcan la diferencia en tu adherencia al tratamiento. Un ortopedista en CDMX de calidad ofrece canales de comunicación claros—teléfono, email o plataformas digitales—y explica con detalle el plan terapéutico en un lenguaje comprensible.
6. Consulta opciones de atención multimodal
Más allá de la cirugía, un ortopedista en la Ciudad de México confiable propone terapias complementarias: fisioterapia, terapia ocupacional y programas de fortalecimiento muscular. Un enfoque integral garantiza que no solo se resuelva la lesión, sino que también se prevengan recaídas.
7. Compara costos y cobertura
Investiga el costo de consultas, estudios y tratamientos, y verifica si trabajan con seguros médicos o planes de financiamiento. Un ortopedista CDMX transparente en sus tarifas te permite tomar decisiones informadas sin sorpresas en tu presupuesto.
8. Programa una consulta inicial
Por último, agenda una visita de diagnóstico para evaluar la empatía y profesionalismo del médico. Durante esta cita, observa la puntualidad, la claridad en la explicación de tu caso y la disposición para atender dudas. La primera impresión suele ser determinante para elegir al mejor ortopedista en CDMX.
Seguir estos pasos te ayudará a seleccionar un ortopedista en CDMX que combine formación, experiencia y atención personalizada. De este modo, transformarás cualquier inconveniente musculoesquelético en una oportunidad para fortalecer tu salud y volver a tus actividades con solidez y bienestar.
-
Inmovilización de fracturas: protocolos y seguimiento
 Un movimiento inesperado puede convertirse en un reto para el cuerpo cuando un hueso cede. Detener ese desplazamiento es el primer paso para recuperar la función y minimizar el dolor. La inmovilización de fracturas establece las bases de una recuperación efectiva, combinando precisión médica y cuidado continuo.
Un movimiento inesperado puede convertirse en un reto para el cuerpo cuando un hueso cede. Detener ese desplazamiento es el primer paso para recuperar la función y minimizar el dolor. La inmovilización de fracturas establece las bases de una recuperación efectiva, combinando precisión médica y cuidado continuo.Paso a paso de Inmovilización de fracturas
Para inmovilizar una fractura con éxito, el equipo ortopédico sigue estos protocolos:
-
Evaluación clínica y radiológica
Antes de aplicar cualquier dispositivo, se realiza una exploración física y estudios de imagen. Esto asegura que la alineación ósea sea la correcta y permite identificar la complejidad de la lesión. -
Reducción de la fractura
Cuando los fragmentos están desplazados, se efectúa una reducción manual o quirúrgica. Este paso alinea los extremos óseos, condición indispensable para un correcto proceso de consolidación. -
Selección del método de inmovilización
Existen diversas técnicas para fracturas óseas:- Férulas rígidas: se moldean al contorno del miembro y se refuerzan con material semirrígido.
- Yeso convencional: brinda soporte completo y evita el movimiento excesivo.
- Fijadores externos: se utilizan en fracturas abiertas o muy inestables, permitiendo ajustes posteriores sin comprometer la piel.
-
Colocación y ajuste
La aplicación cuidadosa del vendaje o del yeso debe respetar la circulación y evitar puntos de presión. Incluir almohadillas en zonas de riesgo ayuda a prevenir úlceras por presión.
Protocolos de tratamientos de inmovilización
Los tratamientos de inmovilización varían según la ubicación y el tipo de fractura, pero comparten normas comunes:
- Control del dolor: Analgésicos y antiinflamatorios acompañan al dispositivo de inmovilización, manteniendo la comodidad del paciente.
- Revisión periódica: Cada 7 a 10 días se ajusta o renueva el vendaje, comprobando que no haya hinchazón excesiva ni signos de infección.
- Soporte nutricional: Una dieta rica en calcio, proteínas y vitamina D acelera la formación del callo óseo.
Seguimiento y rehabilitación
La etapa de seguimiento inicia desde el primer día post-inmovilización de fracturas. El equipo médico agenda radiografías de control para verificar la evolución de la consolidación ósea. Una vez que la unión es estable, comienza la rehabilitación:
-
Movilización pasiva
Bajo supervisión, se introducen movimientos controlados para prevenir la rigidez articular. -
Fortalecimiento gradual
Ejercicios isométricos y, posteriormente, resistidos con banda elástica o pesas ligeras, recuperan la fuerza muscular. -
Entrenamiento funcional
Actividades diarias simuladas, como caminar o agarrar objetos, aseguran la reincorporación plena a la rutina.
Mantener una comunicación constante con el fisioterapeuta y el médico ortopedista ayuda a ajustar el plan según la respuesta individual. Detener ejercicios ante dolor agudo y notificar cualquier cambio de coloración o temperatura en el miembro inmovilizado evita complicaciones.
Aplicando estos protocolos y seguimiento de forma rigurosa, la inmovilización de fracturas deja de ser un simple yeso para convertirse en un puente sólido hacia la recuperación total y el regreso a la actividad cotidiana.
-
Evaluación clínica y radiológica
-
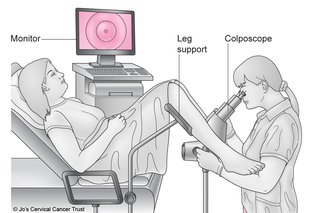
¿Qué resultados puede arrojar una colposcopía?
La colposcopía es un procedimiento diagnóstico que permite visualizar de manera detallada el cuello uterino, la vagina y la vulva. Mediante el uso de un colposcopio, el especialista puede detectar alteraciones epiteliales que no se evidencian a simple vista, lo que convierte a este estudio en una herramienta fundamental en la detección temprana de lesiones precancerosas y otras patologías ginecológicas. Su realización suele estar indicada después de un resultado anormal en la citología cervical.
Hallazgos normales durante la colposcopía
Un resultado normal en una colposcopía significa que no se identifican áreas sospechosas ni alteraciones en el epitelio del cuello uterino. En estos casos, la mucosa se observa uniforme, sin cambios de coloración ni patrones vasculares anómalos tras la aplicación de ácido acético o solución de Lugol. Las pacientes con colposcopía normal pueden continuar con sus controles ginecológicos habituales, de acuerdo con la frecuencia recomendada por su médico tratante.
Lesiones intraepiteliales de bajo y alto grado
 Uno de los hallazgos más comunes en una colposcopía es la presencia de lesiones intraepiteliales escamosas, que se clasifican en bajo grado (LSIL) o alto grado (HSIL). Las lesiones de bajo grado suelen relacionarse con infecciones transitorias por el virus del papiloma humano y, en muchos casos, pueden desaparecer espontáneamente. Las de alto grado, en cambio, representan un riesgo mayor de progresar a cáncer cervicouterino si no se tratan oportunamente.
Uno de los hallazgos más comunes en una colposcopía es la presencia de lesiones intraepiteliales escamosas, que se clasifican en bajo grado (LSIL) o alto grado (HSIL). Las lesiones de bajo grado suelen relacionarse con infecciones transitorias por el virus del papiloma humano y, en muchos casos, pueden desaparecer espontáneamente. Las de alto grado, en cambio, representan un riesgo mayor de progresar a cáncer cervicouterino si no se tratan oportunamente.El aspecto visual de estas lesiones puede incluir zonas blanquecinas, mosaicos, punteados o vasos anormales. En estos casos, se suele tomar una biopsia dirigida para confirmar el diagnóstico y establecer el manejo clínico más adecuado.
Cambios asociados al virus del papiloma humano
La colposcopía también permite identificar signos relacionados con la infección por VPH. Entre ellos se encuentran las áreas de epitelio acetoblanco, alteraciones en la vascularización y lesiones condilomatosas en la mucosa genital. Aunque no todas las infecciones por VPH derivan en cáncer, el hallazgo de estos cambios requiere seguimiento estrecho para evitar complicaciones a largo plazo.
Resultados sospechosos de malignidad
En situaciones menos frecuentes, la colposcopía puede revelar hallazgos sugestivos de carcinoma in situ o cáncer invasor. Estos casos suelen mostrar lesiones extensas, vascularización atípica, ulceraciones o masas visibles. Ante estos hallazgos, se realiza una biopsia urgente para determinar la extensión y naturaleza de la enfermedad. El diagnóstico temprano es clave para mejorar el pronóstico y ofrecer tratamientos eficaces.
Importancia del informe colposcópico y el seguimiento médico
El informe colposcópico detalla las características visuales observadas, la localización de las lesiones y las acciones tomadas durante el estudio, como la toma de biopsias. Su interpretación debe ser realizada por un especialista, quien definirá si es necesario un tratamiento, una nueva evaluación o simplemente control periódico.
Realizar una colposcopía permite detectar alteraciones en etapas tempranas y actuar de forma oportuna. Protege tu salud ginecológica y acude a tu médico para realizar las pruebas de laboratorio necesarias.
-
¿La biometría hemática puede detectar anemia?
La biometría hemática es un estudio de laboratorio indispensable para evaluar el estado general de salud, ya que proporciona información detallada sobre los principales componentes celulares de la sangre. Uno de los usos clínicos más frecuentes de esta prueba es la detección de anemia, una condición caracterizada por una disminución en la concentración de hemoglobina o en el número de glóbulos rojos, lo que afecta la capacidad del organismo para transportar oxígeno.
Parámetros relacionados con la anemia
Dentro de la biometría hemática, varios valores permiten identificar la presencia de anemia. Los principales son:
- Hemoglobina (Hb): proteína encargada de transportar oxígeno. Valores bajos indican una disminución en la capacidad de oxigenación.
- Hematocrito (Hto): porcentaje del volumen sanguíneo ocupado por glóbulos rojos.
- Recuento de eritrocitos: número total de glóbulos rojos por microlitro de sangre.
Cuando uno o varios de estos parámetros se encuentran por debajo de los rangos normales, se puede sospechar de un cuadro anémico, cuya causa deberá determinarse mediante estudios complementarios.
Clasificación de la anemia según la biometría hemática
Además de detectar la anemia, la biometría hemática permite clasificarla con base en los índices eritrocitarios:
-
 VCM (Volumen Corpuscular Medio): indica el tamaño de los glóbulos rojos. Su valor ayuda a definir si la anemia es microcítica (VCM bajo), normocítica (VCM normal) o macrocítica (VCM elevado).
VCM (Volumen Corpuscular Medio): indica el tamaño de los glóbulos rojos. Su valor ayuda a definir si la anemia es microcítica (VCM bajo), normocítica (VCM normal) o macrocítica (VCM elevado).
- CHCM (Concentración de Hemoglobina Corpuscular Media): muestra la cantidad promedio de hemoglobina en cada eritrocito.
- RDW (Ancho de Distribución Eritrocitaria): evalúa la variación en el tamaño de los glóbulos rojos.
Estos datos orientan al médico para identificar si se trata de una anemia por deficiencia de hierro, anemia crónica, déficit de vitamina B12 o trastornos medulares, entre otros.
Signos clínicos y hallazgos compatibles
Una persona con anemia puede presentar síntomas como fatiga, palidez, mareo, debilidad, palpitaciones o dificultad para concentrarse. Sin embargo, en etapas iniciales o cuando la disminución de hemoglobina es leve, la condición puede ser asintomática y detectarse únicamente a través de una biometría hemática.
Este estudio es especialmente útil en pacientes con factores de riesgo, como mujeres con menstruaciones abundantes, embarazadas, personas con enfermedades gastrointestinales o dietas restrictivas.
Seguimiento y control de pacientes con anemia
En pacientes con diagnóstico de anemia, la biometría hemática también es utilizada para monitorear la respuesta al tratamiento. La recuperación progresiva de los niveles de hemoglobina y hematocrito permite evaluar la eficacia de suplementos, transfusiones o cambios en la alimentación.
Detectar la anemia de forma oportuna evita complicaciones y mejora la calidad de vida del paciente. Cuida tu salud, acude con tu médico y realiza una biometría hemática si presentas síntomas o como parte de un chequeo preventivo.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.